 |
Ингибиторы протонного насоса
|
|
|
|
ЛЕКАРСТВЕННЫЕ СРЕДСТВА, ПРИМЕНЯЕМЫЕ ПРИ ЗАБОЛЕВАНИЯХ ОРГАНОВ ПИЩЕВАРЕНИЯ
СРЕДСТВА, СНИЖАЮЩИЕ АКТИВНОСТЬ КИСЛОТНО-ПЕПТИЧЕСКОГО ФАКТОРА
В развитии и рецидивировании заболеваний, связанных с повреждением слизистых оболочек желудка и двенадцатиперстной кишки, доказана роль факторов (кислотно-пептического, инфекционного (Helicobacter pylori), моторных нарушений), на которые можно влиять с помощью лекарственных препаратов. В 1910 году было сформулировано положение «без кислоты нет язвы», и это старое правило Шварца не потеряло актуальности по настоящее время. Однако агрессивность желудочного сока физиологична, и нормальная слизистая оболочка желудка и двенадцатиперстной кишки резистентна к его воздействию. Соляная кислота обеспечивает активацию пепсиногена, создает необходимый для функционирования желудочных протеаз уровень pH, способствует набуханию белковых коллоидов пищи, участвует в регуляции секреции и моторики желудка, жёлчного пузыря, обладает бактерицидными свойствами. Гиперсекрецию соляной кислоты рассматривают как основной патофизиологический механизм повреждения слизистой оболочки, а процесс обратной диффузии ионов водорода называют ключевым в снижении ее резистентности. К агрессивным факторам также относят пепсин, жёлчные кислоты, ускорение опорожнения желудка.
Элементом слизистой оболочки, ответственным за секрецию соляной кислоты, является париетальная (обкладочная) клетка. На её апикальной мембране находится фермент, способствующий обмену находящихся в цитоплазме протонов на ионы калия (K+) с выделением первых в окружающую среду. Этот так называемый протонный насос функционирует с участием цАМФ, ионов кальция (Ca2+) и при наличии ионов калия, локализующихся в просвете секреторных канальцев. Активация фермента начинается с реакции рецепторов (находящихся на базальной мембране) на специфические хемостимуляторы и трансмембранной передачи сигнала Н+/К+-АТФазе (протонному насосу). Доказано существование трех клинически значимых типов рецепторов: ацетилхолиновых, гистаминовых и гастриновых.
|
|
|
Париетальная клетка содержит Н2-гистаминовые рецепторы, м3- мускариновые рецепторы и гастриновые рецепторы. Рецептор для гастрина относят к типу В-рецепторов для холецистокинина. В результате активации париетальных клеток под действием как гастрина, так и ацетилхолина могут происходить увеличение внутриклеточной концентрации Ca2+ и фосфорилирование белков-мишеней под действием протеинкиназы С. Гистамин, связываясь с Н2-гистаминовым рецептором клетки через G-белки, активизирует аденилатциклазу, в результате чего повышается содержание внутриклеточного цАМФ. После этого происходит возрастание внутриклеточной концентрации Ca2+ (входят в клетку через плазматическую мембрану).
Сигнал с Н2-гистаминового рецептора передается через цАМФ-зависимые пути. Холинергические и гастринергические влияния осуществляются через Са2+-зависимые процессы (система фосфатидилинози- тол-инозитолтрифосфатдиацилглицерол). Конечное звено этих процессов - протонный насос, обладающий К+, Н+-АТФазной активностью и способствующий выведению ионов водорода в просвет желудка.
Благодаря клиническим исследованиям установлено, что между заживлением язвы и способностью лекарственных препаратов подавлять кислотность существует прямая зависимость. Именно поэтому при заболеваниях, в патогенезе которых повышение желудочной секреции соляной кислоты является пусковым механизмом повреждения слизистой оболочки, управление кислотопродукцией - важнейшая задача лекарственной терапии.
|
|
|
«Эволюция» лекарственных средств, уменьшающих влияние кислотно-пептического фактора, происходила от создания антацидных препаратов, блокаторов м-холино- и Н2-гистаминовых рецепторов к появлению ингибиторов протонного насоса, результатом чего стало повышение эффективности, селективности, а следовательно, и безопасности применяемой фармакотерапии.
Антацидные средства
Механизм действия и основные фармакодинамические эффекты
Антациды - лекарственные средства, уменьшающие содержание уже выделившейся соляной кислоты в желудке (anti - против, acidum - кислота). По выражению Б.Е. Вотчала, «щелочи подметают желудок».
Требования, предъявляемые к антацидам:
• максимально быстрое взаимодействие с находящейся в просвете желудка соляной кислотой для купирования боли, изжоги, дискомфорта, ликвидации спазма привратника, нормализации мото-
рики желудка и прекращения кислотного «выброса» в начальные отделы двенадцатиперстной кишки;
• способность нейтрализовать значительное количество соляной кислоты желудочного сока, т.е. иметь большую кислотную (буферную) ёмкость;
• способность поддерживать состояние среды желудка на уровне рН 4-5 (при этом концентрация Н+ снижается на 2-3 порядка, что достаточно для подавления протеолитической активности желудочного сока);
• безопасность;
• экономическая доступность;
• хорошие органолептические свойства.
Классификация
Антацидные препараты разделяют на:
• системные и несистемные (местного действия). Первые способны увеличивать щёлочность плазмы крови, вторые не влияют на кислотно-основное состояние;
• анионные (натрия гидрокарбонат, кальция карбонат) и катионные (гели гидроксидов алюминия и магния);
• нейтрализующие и нейтрализующе-обволакивающе-адсорбирующие [алюминия гидроксид*, трисиликат магния, альмагель*, алюминия фосфат (фосфалюгель*) и др.].
Системные антацидные средства (натрия гидрокарбонат, натрия цитрат), быстро вступая в реакцию с соляной кислотой желудка, нейтрализуют её и тем самым способствуют снижению пептической активности желудочного сока, устранению прямого раздражающего действия на слизистую оболочку желудка и двенадцатиперстной кишки.
|
|
|
Несистемные антацидные средства. К ним относятся: магния оксид, магния гидроксид, магния карбонат, трисиликат магния, алюминия гидроксид*, алюминия фосфат (фосфалюгель*), редко - кальция карбонат осаждённый*, кальция карбонат, кальция фосфат, висмута карбонат и др.
Препараты этой группы не растворимы в воде и мало адсорбируются. В процессе нейтрализации желудочного сока образуются хлористоводородные соли, которые, реагируя с карбонатом кишечного сока и сока поджелудочной железы, образуют гидроксид или карбонат исходной соли. Таким образом, организм не теряет ни катионов (Н+), ни анионов (НСО3-) и не происходит изменения кислотно-основного состояния.
Свойства Al-содержащих антацидов:
• антипептическая способность;
• вяжущие свойства, образуют защитное покрытие;
• усиливают синтез простагландинов;
• адсорбируют жёлчные кислоты, пепсин, лизолецитин, токсины, газы, бактерии;
• ослабляют моторику;
• повышают тонус нижнего пищеводного сфинктера. Свойства Mg-содержащих антацидов:
• антипептическая способность;
• вяжущие свойства, образуют защитное покрытие;
• предупреждают высвобождения пепсина;
• усиливают слизеобразование;
• усиливают моторику;
• усиливают резистентность слизистой оболочки желудка.
Некоторые препараты содержат и алюминия гидроксид (Al), и магния гидроксид (Mg). Гидроксид Mg и гидроксид Al способны образовывать на повреждённой ткани защитную пленку, усиливая защитные возможности слизистой оболочки гастродуоденальной зоны, способствуют качественному улучшению процессов рубцевания. Соли Al вызывают констипацию, а соли Mg обладают небольшим слабительным эффектом. Гидроксид Mg обеспечивает быстрое начало, а гидроксид Al - длительное действие. Гидроксид Mg предупреждает высвобождение пепсина, а гидроксид Al адсорбирует пепсин, жёлчные соли, изолецитин, оказывает цитопротекторное действие за счёт повышения секреции простгландинов (PgE2), увеличивает тонус нижнего эзофагеального сфинктера. Состав несистемных антацидов представлен в табл. 20-1.
|
|
|
Таблица 20-1. Несистемные антациды комбинированного состава
 Показания к применению и режим дозирования Показания к применению антацидов:
Показания к применению и режим дозирования Показания к применению антацидов:
• осенне-весенняя профилактика язвенной болезни желудка и двенадцатиперстной кишки;
• лечение больных с язвенной болезнью, гастроэзофагеальным рефлюксом, пептическими язвами пищевода, неязвенной диспепсией, гастритами с повышенной секрецией, дуоденитами, симптоматическими пептическими язвами желудка или двенадцатиперстной кишки;
• дискомфорт и боли в эпигастрии, изжога, кислая отрыжка после погрешностей в диете, избыточного употребления алкоголя, при- ёма лекарственных средств;
• профилактика желудочно-кишечных кровотечений при длительном лечении НПВС, глюкокортикоидами и некоторыми другими препаратами;
• устранение синдромов гипертонуса привратника при резком повышении объема желудочной секреции;
• профилактика «стрессовых» язв при интенсивной терапии;
• функциональная диарея. Режим дозирования
Эффективность антацидных препаратов оценивают по количеству миллиэквивалентов соляной кислоты, нейтрализуемых так называемой стандартной дозой. Обычно это 1 г твердой и 5 мл жидкой лекарственной формы - количество, способное поддерживать рН содержимого желудка на уровне 3,5-5,0 на протяжении 15-30 мин. Назначают антациды не менее шести раз в сутки. При лечении больных гастритами или язвенной болезнью антациды целесообразно назначать через 1-1,5 ч после приёма пищи. При гастроэзофагеальном рефлюксе, диафрагмальной грыже приём препаратов осуществляют сразу после еды и на ночь. Продолжительность применения антацидов не должна превышать 2 нед (см. ниже).
Побочное действие и противопоказания
Всасывающиеся антациды интенсивно связывают соляную кислоту, однако их действие непродолжительно, возможен феномен «кислотного рикошета». Они быстро всасываются из кишечника и при частом применении приводят к развитию некомпенсированного метаболического алкалоза. Изменение кислотно-основного состояния обусловливается также и особенностями взаимодействия с пищеварительными соками: при назначении натрия бикарбоната* нейтрализация соляной кислоты происходит с образованием натрия хлорида, избыток которого, поступая в системное кровообращение, способствует развитию
алкалоза. Особенно быстро алкалоз наступает при нарушении выделительной функции почек. Вследствие алкалоза возникает гипокалиемия. Экскреция натрия бикарбоната* приводит к ощелачиванию мочи, что может способствовать развитию фосфатного нефролитиаза. Натрийсодержащие препараты у больных со склонностью к сердечной или почечной недостаточности могут вызывать отёки. Избыточный приём антацидов и кальция, поступающего с пищей, может привести к состоянию, называемому «молочно-щелочным синдромом», что проявляется сочетанием гиперкальциемии и почечной недостаточности с признаками алкалоза. В острой форме этот синдром развивается уже через неделю после лечения растворимыми антацидными препаратами и проявляется ощущением слабости, тошнотой, рвотой, головной болью, психическими нарушениями, полиурией, увеличением содержания в сыворотке крови кальция, креатинина. В настоящее время натрия гидрокарбонат стал применяться реже, преимущественно для быстрого купирования изжоги и болей в животе.
|
|
|
Наиболее серьезные побочные эффекты алюминийсодержащих антацидов могут возникнуть при их длительном приёме или при применении высоких доз. Препараты этой группы образуют в тонкой кишке нерастворимый фосфат алюминия, таким образом, нарушается абсорбция фосфатов. Гипофосфатемия проявляется недомоганием, мышечной слабостью, при значительном дефиците фосфатов может возникать остеомаляция и остеопороз. Незначительное количество алюминия все-таки попадает в кровь, и при длительном применении алюминий поражает костную ткань, нарушая минерализацию, токсически действуя на остеобласты, нарушая функцию паращитовидных желёз. Также алюминий угнетает синтез активного метаболита витамина D3 - 1,25-дигидрооксихолекальциферола. Кроме того, может возникать целый ряд серьёзных, вплоть до летального исхода, побочных эффектов: поражение костной ткани и мозга, нефропатии.
Препараты кальция и алюминия способствуют задержке стула. Избыток препаратов магния может вызвать понос. При назначении кальция карбоната 10% его всасывается, что иногда приводит к гиперкальциемии. Это, в свою очередь, снижает продукцию паратгормона, задерживает экскрецию фосфора, и возникает угроза кальцинации тканей, нефролитиаза и почечной недостаточности.
Кремний в составе трисиликата магния может экскретироваться с мочой, что способствует образованию камней в почках.
Невсасывающиеся антациды противопоказаны при выраженном нарушении функции почек, а также при повышенной чувствительности к компонентам препарата, беременности, грудном вскармливании (можно применять фосфалюгель*), болезни Альцгеймера. С осторож-
ностью препараты нужно применять пожилым людям и детям (применение некоторых антацидов противопоказано детям до 10 лет).
Взаимодействие
Нейтрализуя соляную кислоту, антациды ускоряют эвакуацию желудочного содержимого вместе с другими ЛС. Скорость всасывания ЛС слабых оснований (аминазин*, анаприлин*, триметоприма) возрастает, так как увеличивается рН желудочного сока. В то же время адсорбция сульфаниламидов, барбитуратов (слабые кислоты) замедляется. При одновременном приёме снижается абсорбция из ЖКТ дигоксина, индометацина и других НПВС, салицилатов, хлорпромазина, фенитоина, блокаторов гистаминовых Н2-рецепторов, бета-адреноблокаторов, изониазида, антибиотиков тетрациклинового ряда, фторхинолонов, азитромицина, рифампицина, кетоконазола, пеницилламина, непрямых антикоагулянтов, барбитуратов, дипиридамола, жёлчных кислот (хенодезоксихолевой и урсодезоксихолевой), препаратов железа и лития, хинидина, мексилетина, препаратов, содержащих фосфор. При одновременном приёме с препаратами, имеющими кишечнорастворимую лекарственную форму, изменение pH желудочного сока (более щелочная реакция) может привести к ускоренному разрушению оболочки и вызвать раздражение слизистой оболочки желудка и двенадцатиперстной кишки. При совместном применении м-холиноблокаторы, замедляя опорожнение желудка, усиливают и удлиняют действие невсасывающихся антацидов. Ощелачивание мочи может приводить к изменению эффективности противомикробного действия антибиотиков в мочевом тракте.
М-холиноблокаторы
К м-холиноблокаторам, используемым при заболеваниях органов пищеварения, относят следующие группы препаратов:
• препараты красавки (белладонны): белладонны настойка, белладонны экстракт; действующие агенты - гиосциамин, скополамин и др.;
• комбинированные препараты красавки: бекарбон*, белластезин*, беллалгин*;
• препараты природных и синтетических соединений с холиноблокирующими свойствами: атропин, платифиллин, гиосциамин, гиосцина бутилбромид (бускопан*), метацин*, пирензепин (гастроцепин*).
Механизм действия и основные фармакодинамические эффекты
М-холиноблокаторы воздействуют на мускариновые рецепторы органов и тканей в области окончаний парасимпатических нервных волокон. Результаты блокады:
• снижение секреции пищеварительных и бронхиальных желёз;
• торможение моторной активности пищевода, желудка и кишечника;
• снижение тонуса бронхов, мочевого пузыря;
• улучшение атриовентрикулярной проводимости;
• тахикардия;
• расширение зрачков;
• спазм аккомодации.
На фоне приёма антихолинергических лекарственных средств снижается тонус и уменьшается сила сокращений гладкой мускулатуры всех полых органов. Они снижают базальную и ночную секрецию желудочного сока, в меньшей степени секрецию, стимулированную пищей. Снижая объем и общую кислотность желудочного сока, они уменьшают количество муцина, снижают возможность травматизации слизистой оболочки желудка и двенадцатиперстной кишки. Воздействие на моторику и уровень секреции желудка не всегда параллельно; последняя блокируется лишь в том случае, когда преобладает влияние холинергической реакции в регуляции секреции желудочного сока.
Передозировка м-холиноблокаторов характеризуется возбуждением, галлюцинациями, судорогами, параличом дыхания. Расширяется зрачок (мидриаз), за счёт пареза круговых мышц радужки и реснитчатого тела происходит паралич аккомодации, повышается внутриглазное давление. В токсических дозах они блокируют н-холинорецепторы в вегетативных ганглиях и скелетной мускулатуре. Из-за угнетения сосудодвигательного центра и симпатических ганглиев присоединяется гипотензия.
Атропин снижает секрецию слюнных желёз, уменьшает секрецию муцина и протеолитических ферментов железами желудка и тонкого кишечника. В меньшей степени тормозит продукцию соляной кислоты в желудке.
Платифиллин по своему действию близок к атропину, но его эффективность ниже.
Хлорозил* по своим фармакологическим свойствам также сходен с атропином, является периферическим холиноблокатором.
Метацин* считают четвертичным азотистым соединением. Почти не проникает через гематоэнцефалический и гематоофтальмический барьеры, обладает преимущественно периферическим действием. В меньшей степени, чем атропин, учащает сердцебиение.
Пирензепин преимущественно блокирует внутрижелудочную кислотопродукцию. Пирензепин - представитель подгруппы специфических блокаторов м1-холинорецепторов. Он избирательно угнетает секрецию соляной кислоты и пепсиногена и лишь незначительно блоки-
рует м-холинорецепторы слюнных желёз, сердца, гладких мышц глаза и других органов. По химической структуре пирензепин сходен с трициклическими антидепрессантами и в большей степени имеет сродство к м1-холинорецепторам, расположенным в нервных сплетениях желудка, а не на самих обкладочных клетках и в гладких мышцах. Именно поэтому эффект препарата преимущественно антисекреторный, но не спазмолитический. Пирензепин подавляет базальную и стимулированную выработку пепсина, но не влияет на секрецию гастрина и ряда других гастроинтестинальных пептидов (соматостатина, нейротензина, секретина). Доказано наличие у пирензепина цитопротекторных свойств. Пирензепин на 50% снижает базальную секрецию желудка при приёме внутрь и на 80-90% - при внутривенном введении.
Показания и режим дозирования
Атропиноподобные препараты для лечения язвенной болезни желудка и двенадцатиперстной кишки применяют редко из-за незначительного влияния на кислотопродукцию и большого количества системных эффектов. Их применяют, например, при выраженном болевом синдроме, при наличии пилороспазма.
Показания к применению пирензепина:
• лечение и профилактика язвенной болезни желудка и двенадцатиперстной кишки (в качестве вспомогательного средства);
• хронический гастрит с повышенной секреторной функцией желудка, эрозивный эзофагит, рефлюкс-эзофагит, синдром Золлин- гера-Эллисона;
• эрозивно-язвенные поражения ЖКТ, возникающие на фоне терапии противоревматическими и противовоспалительными средствами.
Пирензепин назначают взрослым внутрь в первые 2-3 дня - по 50 мг 3 раза в сутки за 30 мин до еды, затем по 50 мг 2 раза в сутки. Курс лечения - 4-6 нед. При необходимости - вводят в/м или в/в по 5-10 мг 2-3 раза в сутки. Возможно сочетанное применение внутрь и парентерально. Максимальная доза при приеме внутрь - 200 мг/сут.
Фармакокинетика
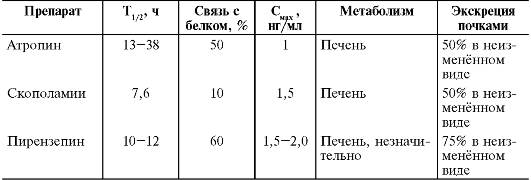
После приёма внутрь пирензепин плохо абсорбируется из ЖКТ. Биодоступность составляет 20-30%, при одновременном приёме с пищей - 10-20%. Максимальная концентрация 50 пг/мл достигается через 2 ч. T1/2 составляет 10-12 ч. Средний период полуэлиминации составляет 11 ч. Около 10% выводится в неизменённом виде с мочой, остальная часть - с калом. Очень небольшое количество пирензепина подвергается метаболизму. Связывание с белками плазмы - 10-12%.
Плохо проникает через ГЭБ. Сравнительная фармакокинетика основных м-холиноблокаторов приведена в табл. 20-2.
Таблица 20-2. Фармакокинетика м-холиноблокаторов
 Побочные эффекты и противопоказания к назначению
Побочные эффекты и противопоказания к назначению
При применении м-холиноблокаторов отмечается ощущение сухости во рту, мидриаз, тахикардия, нарушение аккомодации, нарушение мочеотделения, атония желудка и кишечника. При назначении препаратов в субмаксимальных дозах возможно развитие двигательных и психических расстройств. Противопоказания к назначению м-холиноблокаторов: глаукома, доброкачественная гиперплазия предстательной железы. Переносимость пирензепина, как правило, хорошая, нежелательные реакции бывают слабовыраженными и не требуют отмены препарата. Препарат обычно не вызывает повышения внутриглазного давления, расстройств мочеиспускания и нежелательных явлений со стороны сердечно-сосудистой системы. Однако больным с глаукомой, нарушениями ритма, аденомой предстательной железы пирензепин назначают с осторожностью. Абсолютные противопоказанияе к применению м-холиноблокаторов - гиперплазия предстательной железы, паралитическая непроходимость кишечника, токсический мегаколон, неспецифический язвенный колит, стеноз привратника, I триместр беременности; повышенная чувствительность к пирензепину. Нежелательно применение атропиноподобных препаратов при недостаточности кардии, грыже пищеводного отверстия диафрагмы и рефлюксэзофагите, встречаемых в качестве сопутствующей патологии.
Взаимодействие
При одновременном применении с антихолинергическими средствами возможно усиление антихолинергических эффектов. При одновременном применении с опиоидными анальгетиками повышается риск возникновения тяжёлого запора или задержки мочи.
При одновременном применении возможно уменьшение действия метоклопрамида на двигательную активность ЖКТ.
Одновременное применение пирензепина и блокаторов Н2-гистаминовых рецепторов приводит к потенцированию их антисекреторных эффектов. Пирензепин уменьшает стимулирующее влияние алкоголя и кофеина на желудочную секрецию.
Блокаторы Н2-гистаминовых рецепторов (Н2-гистаминоблокаторы)
К блокаторам Н2-гистаминорецепторов относятся циметидин, ранитидин (зантак*, ацилок*, ранисан*), фамотидин (гастросидин*, ква- мател*, ульфамид*, фамосан*), низатидин, роксатидин.
Механизм действия и основные фармакологические эффекты
Общим в механизме действия этих препаратов является конкурентное ингибирование действия гистамина на Н2-гистаминовые рецепторы мембраны париетальной клетки.
Н2-гистаминоблокаторы - специфические антагонисты Н2-гистаминовых рецепторов. В соответствии с закономерностями конкурентного антагонизма Н2-гистаминоблокаторы угнетают секреторные реакции париетальных клеток в зависимости от дозы. При их приёме подавляется базальная кислотная продукция, ночная секреция, секреция соляной кислоты, стимулированная пентагастрином, агонистами Н2-гистаминовых рецепторов, кофеином, инсулином, ложным кормлением, растяжением дна желудка. В больших дозах Н2-гистаминоблокаторы подавляют секрецию практически полностью. При повторном приёме эффект, как правило, воспроизводится и выраженной толерантности не обнаруживается. В то же время выявлены категории больных язвенной болезнью с рефрактерностью к терапии Н2-гистаминоблокаторами.
Курсовое применение этих препаратов может приводить к повышенному образованию простагландина Е2 в слизистой оболочке желудка и двенадцатиперстной кишки, посредством которого реализуется цитопротективный эффект. При применении Н2-гистаминоблокаторов продукция пепсина понижается на 30-90%, но секреция бикарбоната и слизи мало изменяется. Эти препараты улучшают микроциркуляцию в слизистой облочке. Доказано, что Н2-гистаминоблокаторы тормозят дегрануляцию тучных клеток, снижают содержание гистамина в периульцерозной зоне и увеличивают количество ДНК-синтезирующих эпителиальных клеток, стимулируя тем самым репаративные процессы.
Классификация
• Среди Н2-гистаминоблокаторов различают препараты: I поколения - циметидин;
• II поколения - ранитидин;
• III поколения - фамотидин;
• IV поколения - низатидин;
• V поколения - роксатидин.
Общий принцип химического строения Н2-гистаминоблокаторов одинаков, однако конкретные соединения отличаются от гистамина «утяжелённой» ароматической частью или изменением алифатических радикалов. Циметидин содержит в качестве основы молекулы имидазольный гетероцикл. Другие вещества относятся к производным фурана (ранитидин), тиазола (фамотидин, низатидин) или более сложным циклическим комплексам (роксатидин).
Основные различия между Н2-блокаторами:
• по селективности действия, то есть по способности взаимодействовать с гистаминовыми рецепторами только 2-го типа и не влиять на рецепторы 1-го типа;
• по активности, то есть по степени ингибирования кислотной продукции;
• по липофильности, то есть по способности растворяться в жирах и проникать через клеточные мембраны в ткани. Это, в свою очередь, определяет системность действия и влияние препаратов на другие органы;
• по переносимости и частоте побочных эффектов;
• по взаимодействию с системой цитохрома Р-450, от чего зависит скорость метаболизма других лекарственных препаратов в печени;
• по наличию синдрома отмены.
Циметидин относится к I поколению блокаторов Н2-рецепторов гистамина париетальных клеток слизистой оболочки желудка. Подавляет продукцию соляной кислоты как базальную, так и стимулированную пищей, гистамином, гастрином, и в меньшей степени ацетилхолином. Снижает активность пепсина. Угнетает микросомальные ферменты печени. Продолжительность антисекреторного эффекта циметидина составляет 6-8 ч. Концентрация гастрина в сыворотке крови при этом существенно не меняется. Наряду с выраженной способностью тормозить желудочное кислотовыделение, циметидин вызывает угнетение моторной активности желудка, уменьшение ритмического компонента двигательной активности, снижение амплитуды сокращения антрального отдела, а также замедление пассажа желудочного содержимого. В организме циметидин связывается не только с Н2-гистаминовыми рецепторами желудка, так как имеет дополнительные места связывания с другими тканевыми рецепторами, причём у некоторых больных эти взаимодействия могут привести к клинически важным побочным
реакциям. При использовании в высоких дозах циметидин может оказывать влияние на Н1-рецепторы.
Ранитидин, благодаря уникальной структуре, селективно связывается с Н2-гистаминовыми рецепторами желудка. Ранитидин обладает более продолжительным антисекреторным эффектом: уменьшает как объем выделившегося желудочного сока, так и концентрацию в нем ионов водорода. Ранитидин в 4-10 раз активнее циметидина. У больных с пептической язвой ранитидин достоверно снижает суточную интрагастральную кислотность и, особенно, ночную секрецию кислоты, тем самым купирует боли и способствует быстрому заживлению язв. При прекращении приема ранитидина и циметидина возможно развитие синдрома отмены.
Фамотидин по сравнению с ранитидином обладает большей селективностью и продолжительностью действия, он в 40 раз активнее циметидина и в 8-10 раз активнее ранитидина, не вызывает синдрома отмены. Практически не взаимодействует с системой цитохрома Р-450, не влияет на метаболизм других лекарственных средств, не снижает активности алкогольдегидрогеназы в печени. Фамотидин не обладает антиандрогенным действием, не вызывает импотенцию; не повышает уровень пролактина, не вызывает гинекомастию. Частота побочных эффектов не более 0,8%.
Ранитидин, фамотидин и последующие поколения препаратов обладают большей селективностью. Различия эффективности Н2-гистаминоблокаторов определяются дозами препаратов, необходимыми для развития антисекреторного эффекта. Кроме того, сила связывания с рецепторами определяет длительность действия. Препарат, сильно связывающийся с рецептором, медленно диссоциирует, следовательно, оказывает более продолжительную блокаду кислотообразования. Исследования показали, что эффективное снижение базальной секреции поддерживается после приема циметидина в течение 2-5 ч, ранитидина - 7-8 ч, фамотидина - 10-12 ч. Все Н2-блокаторы относятся к гидрофильным лекарственным веществам. Циметидин наименее гидрофильный и умеренно липофильный препарат, поэтому он способен проникать в разные органы и ткани, воздействуя на локализованные в них Н2-гистаминовые рецепторы. Это определяет наличие максимального количества побочных эффектов среди препаратов данной фармакологической группы. Ранитидин и фамотидин высокогидрофильны, плохо проникают в ткани, оказывают преимущественное действие на Н2-гистаминовые рецепторы париетальных клеток.
Низатидин и роксатидин еще не нашли широкого применения в клинической практике, преимущества их применения по сравнению с предыдущими поколениями препаратов изучены недостаточно.
Фармакокинетика
Основные фармакокинетические параметры блокаторов Н2-гистаминорецепторов представлены в табл. 20-3.
Таблица 20-3. Фармакокинетические параметры Н2-гистаминоблокаторов
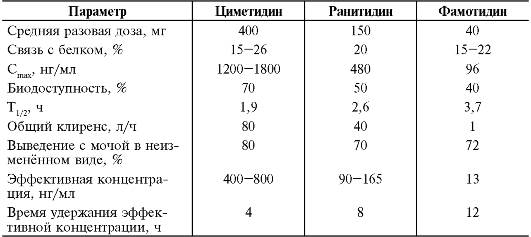 При приёме внутрь Н2-гистаминоблокаторы обладают сравнительно высокой биодоступностью, величина которой у некоторых из них достигает 90%. Наибольшая биодоступность отмечается у циметидина, наименьшая - у фамотидина. Связь с белками крови данных ЛС не превышает 26%. Необходимо отметить, что при курсовой монотерапии остаточная концентрация циметидина утром, после вечернего приема практически не определяется, а у ранитидина составляет 300 нг/мл.
При приёме внутрь Н2-гистаминоблокаторы обладают сравнительно высокой биодоступностью, величина которой у некоторых из них достигает 90%. Наибольшая биодоступность отмечается у циметидина, наименьшая - у фамотидина. Связь с белками крови данных ЛС не превышает 26%. Необходимо отметить, что при курсовой монотерапии остаточная концентрация циметидина утром, после вечернего приема практически не определяется, а у ранитидина составляет 300 нг/мл.
Н2-гистаминоблокаторы подвергаются частичной биотрансформации в печени. В значительном количестве (50-60%), особенно при внутривенном введении, выводятся в неизменённом виде почками. Период полувыведения колеблется от 1,9 до 3,7 ч. Прием циметидина после еды изменяет его фармакокинетику, приводя к формированию двугорбой кривой концентрация-время (изменение портального кровотока, заполнение рецепторов слизистой оболочки ингредиентами пищи, а также уклонение работы поглотительно-выделительных структур гепатоцита).
Таким образом, Н2-гистаминоблокаторы характеризуются смешанным (почечным и печёночным) клиренсом. У пациентов с почечной недостаточностью и при нарушении функции печени, а также у пожилых людей клиренс Н2-гистаминоблокаторов снижается. В первичную мочу препарат попадает не только с фильтратом, но и благодаря механизму активной канальцевой секреции. Н2-гистаминоблокаторы способны проникать через гематоэнцефалический барьер.
Необходимо учитывать, что при длительном назначении ЛС этой группы происходит постоянное поддержание высокой активности гистидиндекарбоксилазы, что приводит к накоплению гистамина в слизистой оболочке и усилению репаративных процессов в начале лечения. Это обусловливает трофические положительные эффекты гистамина. При накоплении чрезмерного количества гистамина начинают развиваться дистрофические процессы с образованием эрозий. В случае быстрой отмены Н2-гистаминоблокаторов нередко развивается синдром отмены («рикошета»).
У кормящих женщин Н2-гистаминоблокаторы могут обнаруживаться в грудном молоке в количествах, достаточных для фармакологического воздействия на ребенка.
Циметидин блокирует микросомальное окисление, подавляя активность изоферментов цитохрома Р-450 CYP1A2, CYP2C9, CYP2C19, CYP2D6, CYP3A4, что может привести к нарушению биотрансформации эндогенных и экзогенных веществ, метаболизирующихся путём микросомального окисления. Ранитидин и представители последующих поколений Н2-гистаминоблокаторов меньше влияют на изоферменты цитохрома Р-450, однако известно, что ранитидин является ингибитором CYP2D6, CYP3A4. Фамотидин и представители последующих поколений Н2-гистаминоблокаторов практически не влияют на систему цитохрома Р-450.
Показания к применению и режим дозирования
Н2-гистаминоблокаторы применяют при таких кислотозависимых заболеваниях как хронический гастрит, дуоденит, язвенная болезнь желудка и двенадцатиперстной кишки, синдром Золлингера-Эллисо- на, симптоматические язвы, развившиеся на фоне обширных ожогов, сочетанных травм, сепсиса, нарушения мозгового кровообращения, почечной недостаточности и т.д. Н2-Гистаминоблокаторы показаны при стероидных язвах желудка и двенадцатиперстной кишки, рефлюкс-эзофагите, анастомозитах.
При язвенной болезни все Н2-гистаминоблокаторы в соответствующих дозах терапевтически эквивалентны, они обеспечивают исчезновение боли у большинства больных в течение 1-10 сут, а эндоскопически подтверждаемое заживление наблюдается через 4 нед в 60-80% и через 6 нед в 80-92% случаев, что считается адекватным при данном заболевании. При крупных язвах на фоне применения аспирина или других нестероидных противовоспалительных средств, а также у курящих больных, лечебный процесс удлиняется. Профилактически Н2-гистаминоблокаторы применяются 1-2 раза в сутки в весеннеосенний период в среднетерапевтических дозах.
Н2-гистаминоблокаторы применяют для профилактики синдрома Мендельсона. Синдром Мендельсона (кислотно-аспирационный синдром) - гиперергическая реакция на аспирацию в дыхательные пути кислого желудочного содержимого вследствие рвоты или пассивного вытеснения содержимого желудка в ротоглотку при коматозном состоянии больного, наркозе, при угнетении гортанно-глоточных рефлексов любой этиологии.
Циметидин для лечения обострений язвенной болезни двенадцатиперстной кишки назначают по 200-400 мг 3 раза в течение дня (во время еды) и 400-800 мг на ночь. Возможно назначение в дозе 800 мг в 1 приём (перед сном), а также по 400 мг 2 раза в сутки. Максимальная суточная доза - 2,0 г. Продолжительность курса лечения - 4- 6 нед. Для профилактики обострений назначают по 400 мг на ночь. Средняя продолжительность курса лечения при язве, связанной с при- ёмом НПВС - 8 нед. Дозы те же. При рефлюкс-эзофагите назначают по 400 мг 4 раза в сутки во время еды и на ночь. Курс лечения - 4-8 нед. При синдроме Золлингера-Эллисона - по 400 мг 4 раза в сутки, при необходимости дозу можно увеличить. В целях профилактики кровотечений и при лечении эрозивно-язвенных повреждений верхних отделов ЖКТ, вызванных стрессом, циметидин назначают парентерально, при стабилизации состояния больного переходят на приём внутрь в суточной дозе до 2,4 г (по 200-400 мг каждые 4-6 ч). При подготовке к оперативному вмешательству назначается 400 мг за 90-120 мин до начала общей анестезии. При нарушении функции почек доза циметидина должна быть снижена. При клиренсе креатинина 30-50 мл/мин - до 800 мг/сут, 15-30 мл/мин - до 600 мг/сут, менее 15 мл/мин - до 400 мг/сут.
Рекомендованная доза ранитидина при обострении язвы двенадцатиперстной кишки или доброкачественной язвы желудка составляет 300 мг (делят на два приёма по 150 мг утром и вечером или прини
|
|
|


