 |
2.4Заболевания ЖКТ как фактор риска тяжелого течения COVID-19
|
|
|
|
Особенностью COVID-19 является высокая частота гастроэнтерологических симптомов, обусловленная поражением органов пищеварения коронавирусом SARS-CoV-2, а также обострением хронической гастроэнтерологической патологии на фоне инфекции и ее агрессивной терапии. При этом наличие и тяжесть хронических заболеваний органов пищеварения могут значимо повлиять на клиническое течение COVID-19.
По результатам систематического обзора и метаанализа, включающего 6686 пациентов с COVID-19 в 35 исследованиях, общая распространенность гастроинтестинальных симптомов составила 15%. Установлено, что наиболее частыми симптомами поражения ЖКТ являются тошнота, рвота, диарея и потеря аппетита.
У пациентов с хроническими иммуновоспалительными заболеваниями, к которым принадлежат болезнь Крона (БК) и язвенный колит (ЯК), имеется потенциальный повышенный риск инфицирования SARS-CoV-2. Это связано, прежде всего, с часто получаемой иммуносупрессивной терапией для контроля активности ВЗК. Кроме того, необходимость нахождения в медицинских учреждениях в связи с проведением регулярных лечебных или диагностических процедур может увеличить частоту контакта с носителями SARS-CоV-2[7]. Несмотря на этот потенциальный риск, имеющиеся опубликованные данные пока не свидетельствуют о повышенной заболеваемости COVID-19 у пациентов ВЗК. В настоящее время создан международный реестр учета пациентов с ВЗК и подтвержденным инфицированием SARS-CоV-2. Из 1302 зарегистрированных на момент написания данных рекомендаций пациентов госпитализация потребовалась 396 (30%) в связи с тяжелым течением ВЗК или COVID19 (или обоими состояниями). Смертность составила 3% (45 больных) с некоторым преобладанием летальных исходов у мужчин (5%, в сравнении с женщинами — 2%), и несколько выше смертность наблюдалась при ЯК (5%) по сравнению с БК (2%). (Рисунок 9)
|
|
|
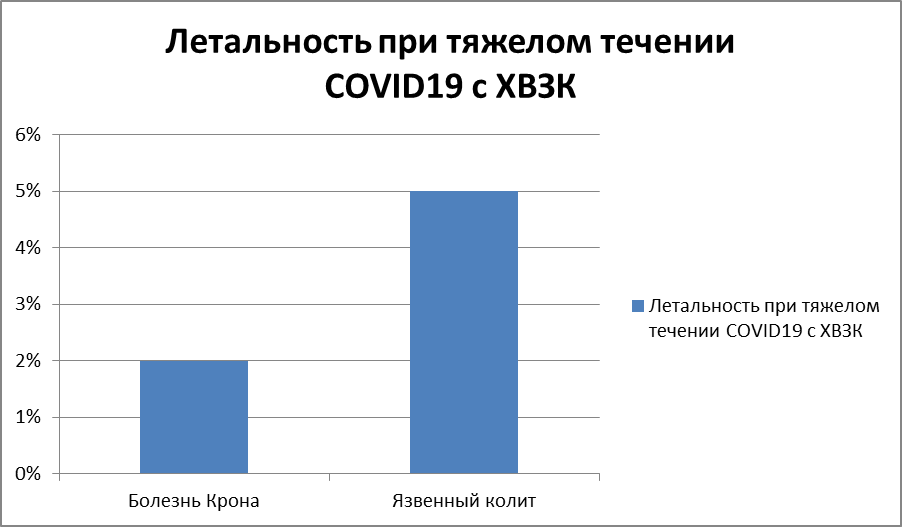
Рисунок 9 Летальность при тяжелом течении COVID19 с ХВЗК
С учетом полученных данных мы видим что пациенты страдающие хроническим язвенным колитом имеют повышенный риск тяжелого течения COVID19
Имеется ограниченная информация о зависимости течения COVID-19 от наличия хронических заболеваний печени, но, по-видимому, пациенты с циррозом печени (ЦП), пациенты с аутоиммунным гепатитом, принимающие иммуносупрессивную терапию (ИСТ), пациенты с прогрессирующим заболеванием печени в листе ожидания трансплантации печени (ТП), пациенты после ТП, получающие ИСТ, потенциально подвергаются повышенному риску развития тяжелой формы COVID-19[8]. Предварительный анализ летальности 419 пациентов с ХЗП и подтвержденной инфекцией COVID-19 показал, что при ЦП летальность составляет 37%, при ХЗП без ЦП — 6%, в группе пациентов после трансплантации печени — 22%. (рис. 10)
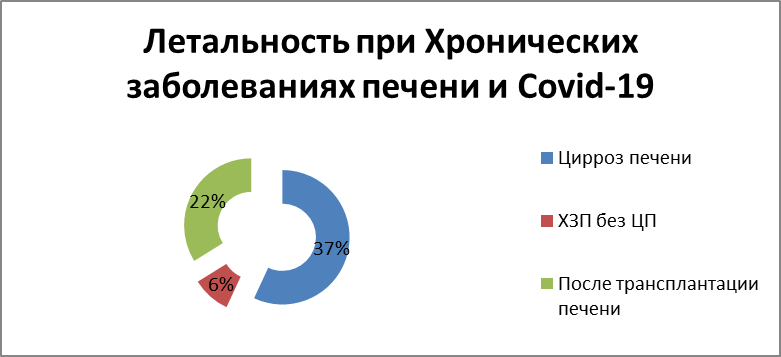
Рисунок 10 Хронические заболевания печени как фактор риска летального исхода при COVID-19
В настоящее время неизвестно, подвержены ли пациенты с гепатоцеллюлярной карциномой (ГЦК) повышенному риску тяжелого течения COVID-19 и зависим ли этот риск от злокачественности процесса/варианта лечения. В настоящее время неизвестно, могут ли пациенты с ХЗП, особенно вирусным гепатитом B и/или C, быть более восприимчивыми к поражению печени SARS-CoV-2. Также неизвестно, увеличивается ли при инфицировании SARS-CoV-2 степень холестаза у пациентов с холестатическими заболеваниями печени, такими как первичный билиарный холангит или первичный склерозирующий холангит, или у
пациентов с циррозом печени. Вопрос о том, подвергаются ли пациенты с циррозом и COVID-19 повышенному риску декомпенсации процесса или риску развития острой печеночной недостаточности при наличии хронической, как было показано для инфекции гриппа, еще предстоит определить. Механизмы поражения печени при COVID-19: — прямое цитопатическое действие вируса SARSCoV-2 на печень (проникновение вируса в клетку происходит через связывание S-белка вируса с рецепторами АСЕ2, значительное повышение экспрессии которого выявляется в холангиоцитах (59, 7% клеток) и гепатоцитах (2, 6% клеток); — иммунное воспаление (цитокиновый «шторм» в рамках системного воспалительного ответа); — лекарственно-индуцированное поражение печени вследствие применения для лечения инфекции препаратов с потенциальными гепатотоксичными эффектами. Предварительный анализ течения и исходов заболеваний печени при COVID-19, потребность в ИВЛ и частота летальности проводится с помощью регистра SECORE-Cirrhosis для Северной и Южной Америки, Китая, Японии и Монголии, в остальных странах — COVID-HepRegistry. Факторы тяжелого течения COVID-19 при ХЗП: тромбоцитопения, гипоальбуминемия, а также коморбидность (артериальная гипертензия, сахарным диабет 2-го типа, ожирение), возраст старше 65 лет. Важно, что наличие отклонений в биохимических показателях у пациентов с ХЗП не должно быть противопоказанием к использованию препаратов для лечения COVID-19, в том числе препаратов, проходящих исследование или препаратов off-label (например, ремдесивир, тоцилизумаб, хлорохин, гидрооксихлорохин). Но пациентам с активностью AСT или AЛT > 5хВГН не следует назначать некоторые из этих препаратов (см. табл. 1). В условия пандемии необходимо индивидуальное ведение пациентов с ХЗП с оценкой текущей ситуации в регионе по заболеваемости COVID-19. Следует отметить, что представленные рекомендации, не могут всесторонне охватить все группы пациентов с ХЗП и не подкреплены результатами клинических исследований
|
|
|
В настоящее время достоверных данных о влиянии инфекции COVID-19 на течение заболеваний поджелудочной железы (ПЖ) нет. Примерно у 16% пациентов с тяжелой инфекцией SARS-CoV-2 отмечается нарастание активности в сыворотке крови амилазы и липазы, при этом у 7% выявляются выраженные изменения ткани ПЖ при проведении КТ.
Факторы риска поражения ПЖ:
· Механизм заражения. Одним из путей проникновения вируса является инфицирование клетки хозяина через экзопептидазу рецептора ACE2, представительство которого имеется в легочной ткани, миокарде, почках, эндотелии, эпителии кишечника и в паренхиме ПЖ.
· Микроциркулятрное повреждение: микротромбозы вследствие синдрома гиперкоагуляции при системном воспалении приводит к риску ишемического повреждения ткани ПЖ и острого COVID19-ассоциированного панкреатита.
Цитопатическое действие вируса: SARS-CoV-2 может непосредственно разрушать бета-клетки ПЖ через взаимодействие с ACE2.
|
|
|


