 |
Тонкий кишечник. План строения стенки кишки – общий. Имеются 4 оболочки. Слизистая оболочка имеет неровный рельеф за счет циркулярных складок, ворсинок и крипт, увеличивающих общую поверхность слизистой. Циркулярные складки постоянны, т. к. образованы за
|
|
|
|
Тонкий кишечник. План строения стенки кишки – общий. Имеются 4 оболочки. Слизистая оболочка имеет неровный рельеф за счет циркулярных складок, ворсинок и крипт, увеличивающих общую поверхность слизистой. Циркулярные складки постоянны, т. к. образованы за счет слизистой и подслизистой основы. Кишечные ворсинки представляют собой выпячивание собственного слоя слизистой в эпителий. Ворсинка выстлана однослойным
призматическим эпителием. В нем три основных вида клеток столбчатые эпителиоциты, бокаловидные экзокриноциты и эндокриноциты. Кишечные крипты – впячивание эпителия в собственный слой слизистой. Имеют вид простых трубчатых желез. В эпителии крипты следующие виды клеток: столбчатые эпителиоциты, недифференцированные эпителиоциты, бокаловидные экзокриноциты, клетки Панета и эндокриноциты. Полагают, что клетки Панета выделяют дипептидазы (эрепсин) расщепляющиеся дипептиды до аминокислот. Эндокриноциты тонкого кишечника представлены ЕС-клетками, ECL-клетками, I-клетками, А-клетками, S-клетками, Д и Д1-клетками и др. S-клетки вырабатывают секретин, который потенцирует действие холецистокинина и усиливает образование гидрокарбонатов поджелудочной железы; I-клетки синтезируют холецистокинин и панкреозимин – биологически активные вещества, стимулирующие функции поджелудочной железы, кроме того холецистокинин усиливает двигательную активность кишечника, желчного пузыря и расслабляет миоциты сфинктера Одди, активизирует образование пепсиногена, угнетает моторику желудка и париетальных клеток. GIP вырабатывают желудочно-кишечный пептид, который усиливает образование инсулина В-клетками островков Лангерганса, тормозит секрецию желудочных желез и всасывание электролитов в тонкой кишке, угнетает двигательную функцию желудка. Мо-клетки имеются на протяжении всего тонкого кишечника с максимальной концентрацией в 12-перстной кишке, они инкретируют мотилин, усиливающий моторику желудка, токой кишки и секреторную активность этих органов. Функции других эндокринацитов описаны выше. Таким образом, гормоны эндокриноцитов регулируют секреторную, всасывательную и двигательную функции ворсинки. В собственной пластинке слизистой повышенное содержание ретикулярных волокон, встречаются эозинофилы, лимфоциты, плазматические клетки. В мышечной пластинке слизистой оболочки два слоя гладких мышечных клеток: внутренний – циркулярный, наружный – продольный. На всем протяжении тонкого кишечника встречаются скопления лимфоидной ткани в виде одиночных (солитарных) фолликулов. Подслизистая основа тонкого кишечника образована рыхлой соединительной тканью, содержит дольки жировой ткани. В 12-перстной кишке в подслизистой основе находятся сложные трубчатые разветвленные железы – дуоденальные или Бруннера. Мышечная оболочка состоит из двух слоев: внутреннего - циркулярного, наружного – продольного. Снаружи тонкий кишечник покрыт серозной оболочкой.
|
|
|
Толстый кишечник имеет стенку, соответствующую общему плану строения. Особенности в строении слизистой оболочки: имеется много циркулярных складок и крипт; крипты больше развиты, расположены чаще,
они шире, содержат большое число бокаловидных экзокриноцитов. Подслизистая основа содержит много жировых клеток, сосудистые, нервные сплетения, лимфоидные узелки. Мышечная оболочка представлена двумя слоями. Особое строение имеет наружный продольный слой, в котором миоциты собраны в три ленты вдоль толстой кишки. Серозная оболочка иногда имеет пальцеобразные выросты-скопления жировой ткани, покрытые мезотелием.
|
|
|
КРУПНЫЕ ПИЩЕВАРИТЕЛЬНЫЕ ЖЕЛЕЗЫ
Краткое содержание темы
Пищеварение обслуживают три группы желез:
1). одноклеточные интраэпителиальные железы (бокаловидные экзокриноциты, апикальнозернистые клетки Панета;
2). интрамуральные простые трубчатые железы слизистой оболочки желудка и более сложные разветвленные железы подслизистой основы пищевода и 12-перстной кишки;
3). большие экстра-органные слюнные железы, поджелудочная железа и печень.
Сложные слюнные железы. В ротовую полость открываются выводные протоки трех пар сложных слюнных желез. Все слюнные железы развиваются из многослойного плоского эпителия, выстилающего ротовую полость эмбриона. Они состоят из секреторных концевых отделов и путей, выводящих секрет. Секреторные отделы по строению и характеру выделяемого секрета бывают трех типов: белковые, слизистые, белково-слизистые. Выводные пути слюнных желез подразделяются на вставочные протоки, исчерченные, внутридольковые, междольковые выводные протоки и общий выводной проток. По механизму отделения секрета из клеток – все слюнные железы мерокриновые.
Околоушные железы. Снаружи железы покрыты плотной неоформленной соединительнотканной капсулой. Железа имеет ярко выраженное дольчатое строение. По строению это сложная альвеолярная разветвленная железа, белковая по характеру отделяемого секрета. В дольках околоушной железы расположены концевые белковые отделы, вставочные протоки, исчерченные протоки (слюнные трубки) и внутридольковые протоки.
Считается, что в исчерченных отделах секрет разбавляется водой и неорганическими веществами. Полагают, что в этих отделах секретируются гормоны слюнной железы такие как салипаротин (регулирует баланс фосфора и кальция в кости), фактор роста нервов, инсулиноподобный фактор, фактор роста эпителия. Внутридольковые выводные протоки покрыты двуслойным эпителием, междольковые выводные протоки располагаются в междольковой соединительной ткани. По мере укрепления выводных протоков двуслойный эпителий постепенно становится многослойным. Общий выводной проток покрыт многослойным плоским неороговевающим эпителием. Его устье расположено на поверхности слизистой оболочки щеки на уровне 2-го верхнего большого коренного зуба.
|
|
|
Подчелюстные железы. В подчелюстных железах наряду с чисто белковыми образуются слизисто-белковые концевые отделы. В некоторых участках железы происходит ослизнение вставочных протоков, из клеток которых и формируются слизистые клетки концевых отделов. Это сложная альвеолярная, местами трубчато-альвеолярная, разветвленная белково-слизистая железа. С поверхности железа одета соединительнотканной капсу-лой. Дольчатое строение в ней выражено хуже, чем в околоушной железе. В подчелюстной железе преобладают концевые отделы, которые устроены так же, как соответствующие концевые отделы околоушной железы. Смешанные концевые отделы более крупные. Они состоят из двух видов клеток - слизистых и белковых (белковые полулуния Джиануци). Вставочные протоки подчелюстной железы менее разветвленные и более короткие по сравнению с околоушной железой. Исчерченные протоки в подчелюстной железе очень хо-рошо развиты. Они длинные и сильно ветвятся. Эпителий выводных протоков выстлан соответственно таким же эпителием, как в околоушной железе. Главный выводной проток этой железы открывается рядом с протоком парной подъязычной железы на переднем крае уздечки языка.
Подъязычная железа – это смешанная, слизисто-белковая железа с преобладанием слизистой секреции. В ней имеются следующие концевые секреторные отделы: слизистые, белковые и смешанные, с преобладанием слизистых. Белковые концевые отделы немногочисленны. Слизистые концевые отделы состоят из характерных слизистых клеток. Миоэпителиальные элементы образуют наружный слой во всех концевых отделах, а также во вставочных и исчерченных протоках, которые в подъязычной железе развиты крайне слабо. Соединительнотканные внутридольковые и междольковые перегородки выражены лучше, чем в двух видах предыдущих желез.
Поджелудочная железа. В поджелудочной железе различают головку, тело и хвост. Железа покрыта тонкой прозрачной соединительнотканной капсулой, от которой в глубь паренхимы отходят многочисленные междольковые перегородки, состоящие из рыхлой соединительной ткани. В них проходят междольковые выводные протоки, нервы, кровеносные и лимфатические сосуды. Таким образом, поджелудочная железа имеет дольчатое строение.
|
|
|
Поджелудочная железа состоит из экзокринного отдела (97% ее массы) и эндокринного отдела, образованного островками Лангерганса. Экзокринная часть железы вырабатывает сложный пищеварительный секрет – панкреатический сок, поступающий по выводным протокам в 12- перстную кишку. Трипсин, хемотрипсин, карбоксилаза действуют на белки, липолитический фермент липаза расщепляет жиры, амилолитический фермент амилаза – углеводы. Сокоотделение поджелудочной железы является сложным нейро-гуморальным актом, в котором важная роль принадлежит особому гормону- секретину, который продуцируется слизистой оболочкой 12-перстной кишки и доставляется к железе с током крови.
Общий принцип организации экзокринного отдела поджелудочной железы сходен со слюнными железами. Его концевые отделы имеют вид пузырьков, от которых берут начало вставочные выводные протоки, переходящие во внутридольковые, а те в свою очередь в междольковые и общий выводной проток, который открывается совместно с печеночным протоком на вентральной стенке 12-перстной кишки. Для общего печеночно-поджелудочного протока формируется сфинктер Одди. Особенность – отсутствие исчерченного отдела и однослойность эпителиальной выстилки на всем протяжении. Структурно-функциональной единицей экзокринной части поджелудочной железы является ацинус, в состав которого входит концевой и вставочный отделы. Между концевым и вставочным отделами существует разные типы взаимоотношений, в связи с чем различают понятия простой и сложный ацинус.
Эндокринная часть органа вырабатывает гормон инсулин, под действием которого в печени и в мышечной ткани, поступающая из крови глюкоза превращается в полисахарид гликоген. Результатом действия инсулина является снижение уровня сахара в крови. Помимо инсулина, в поджелудочной железе вырабатывается гормон глюкагон. Он обеспечивает превращение гликогена печени в простые сахара и тем самым способствует увеличению количества глюкозы в крови. Таким образом, эти гормоны имеют важное значение в регуляции углеводного обмена в организме. Морфологически эндокринная часть поджелудочной железы представляет собой совокупность особых клеточных групп, залегающих в виде островков (островков Лангерганса) в паренхиме железы. Форма их чаще всего округлая, реже встречаются островки неправильных угловатых очертаний. В хвостовой части железы инсулоцитов намного больше, чем в головке. Строму островков составляет нежная ретикулярная сеть. От окружающей железистой паренхимы островки обычно отделены тонкой соединительнотканной оболочкой. В поджелудочной железе человека с помощью специальных методов окраски обнаружено несколько основных типов островковых клеток – клетки А, В, Р Р, Д, Д1. Основную массу, 70 % панкреатических островков, составляют клетки В (вырабатывают инсулин). Они имеют кубическую или призматическую форму. Ядра у них крупные, хорошо воспринимают красители. В цитоплазме инсулоцитов содержатся гранулы, хорошо растворимые в спиртах и не растворимые в воде. Отличительной особенностью В-клеток является их тесный контакт со стенками синусоидных капилляров. Эти клетки образуют компактные тяжи и располагаются чаще по периферии островка. Около 20 % всех клеток островков у человека составляют ацидофильные эндокриноциты А (вырабатывают глюкагон). Это крупные, округлой или угловатой формы клетки. В цитоплазме содержатся относительно крупные гранулы, хорошо растворимые в воде, но не растворимые в спиртах. Ядра клеток крупные, бледной окраски, т. к. содержат небольшое количество хроматина. На остальные эндокриноциты приходится не более 5%. РР-клетки секретируют панкреатический пептид. Д-клетки – соматостатин, Д1 – клетки – ВИП гормон.
|
|
|
Возрастные изменения в поджелудочной железе человека отчетливо обнаруживаются в процессе развития, роста и старения организма. Так, сравнительно большое содержание молодой соединительной ткани у новорожденных быстро уменьшается в первые месяцы и годы жизни. Это связано с активным развитием у детей раннего возраста внешнесекреторной железистой ткани. Количество островковой ткани после рождения ребенка также увеличивается. У взрослого человека соотношение между железистой паренхимой и соединительной тканью остается относительно постоянным. С наступлением старости экзокринная ткань подвергается инволюции и частично атрофируется. Количество соединительной ткани в органе значительно возрастает, и она приобретает вид жировой ткани.
Печень – самая крупная пищеварительная железа человека. Ее вес – 1500-2000г. Печень – жизненно важный орган, который выполняет следующие функции: 1. метаболическая - синтез белков крови (альбумин, глобулин), факторов свертывания крови (фибриноген, протромбин), холестерина; 2. защитная – химическая защита от вредных веществ (детоксикация) осуществляется при помощи гладкой эндоплазматической сети и клеточный вид защиты выполняют печеночные макрофаги - клетки Купфера; 3. депонирующая – образование и накопление гликогена (в основном в ночное время), депонирование ряда витаминов (А, Д, С, К, РР); 4. экскреторная – образование желчи и выведение ее в двенадцатиперстную кишку; 5. гемопоэтическая – протекает в период внутриутробного развития, на 5-6 неделе экстраваскулярно возникают очаги эритропоэза, гранулоцитопоэза, мегакариоцитопоэза.
Печень покрыта плотной соединительнотканной капсулой, имеет дольчатую организацию. В печени человека соединительной ткани мало, поэтому дольчатость не столь заметна, как в печени свиньи. У этого животного долька со всех сторон окружена соединительной тканью и четко индивидуализирована. У человека участки соединительной ткани видны только в области тетрад. В организации печени можно выделить три структурно-функциональные единицы: 1. печеночная долька – шестигранная призма, через центр которой проходит центральная вена, собирающая кровь из синусоидных капилляров. Рядом с долькой располагается тетрада (портальный тракт), которая состоит из междолькой артерии (ветвь печеночной артерии большого круга кровообращения), междольковой вены (ветвь воротной вены), междолькового желчного протока (в который оттекает желчь из желчных капилляров дольки) и междолькового лимфатического сосуда. В связи с незначительным количеством соединительной ткани в печени человека образуются сложные дольки, в которых гепатоциты в составе печеночных трабекул, не прерываясь, переходят из одной дольки в другую: 2. портальная долька и 3. печеночный ацинус. Во всех трех структурно-функциональных единицах печени имеются печеночные балки, сформированные из гепатоцитов и синусоидные капилляры, расположенные между балками. Те и другие лежат параллельно друг другу и радиально относительно центральной вены. В стенке синусоидного капилляра между эндотелиоцитами встречаются многочисленные клетки Купфера (макрофаги). Пространство Диссе располагается между печеночными балками и стенкой синусоидных капилляров: содержит липоциты (клетки Ито), фибробласты, отростки клеток Купфера, перициты, ямочные клетки, мастоциты. Сосудистое русло печени представлено системой притока крови – воротная вена и печеночные артерии, долевые сосуды, сегментарные, междольковые, вокругдольковые, синусоидные капилляры. Система оттока крови включает центральные вены, поддольковые, (собирательные) вены, сегментарные долевые попадают в полую вену. . КОЖА И ЕЕ ПРИДАТКИ. ОРГАНЫ ДЫХАНИЯ
Краткое содержание темы
Кожа формирует плотный покров тела, который граничит с внешней средой одновременно связывая и индивидуализируя организм.
Кожа выполняет следующие функции: 1. защитные свойства выражаются в образовании роговых чешуек и задержке инфракрасных и ультрафиолетовых лучей, бактерицидный эффект; 2. функция иммуногенеза, т. к. в коже проходят дифференцировку экстратимические Т-лимфоциты, а также содержатся эпидермальные макрофаги; 3. депонирующая и терморегуляторная функции, которые заключаются в накоплении и перераспределении крови в наружном и глубоком сосудистых сплетениях; 4. экскреторная функция обеспечивается действием сальных и потовых желез; 5. биохимическая функция – синтез витамина Д под действием ультрофиолетовых лучей; 6. кожа – орган экстерорецепции.
Снаружи кожа покрыта эпидермисом, под ним лежит дерма, а еще глубже
Эпидермис кожи человека с мечеными маркёрами клетками Лангерганса. (Фото Рева Г. В. )
– гиподерма. Эпидермис представлен многослойным плоским ороговевающим эпителием, включающим базальный слой, слой шиповатых клеток, зернистый
Шиповатый слой кератиноцитов. (Фото Рева Г. В. )
слой, блестящий, роговой слой. Эпидермис имеет дифферонную организацию. Каждый эпидермальный дифферон состоит из: 48-50 кератиноцитов, меланоцит, клетка Лангерганса, клетка Меркеля, клетка Гернштейна. Дерма делится на два слоя – сосочковый и сетчатый. Первый представлен рыхлой соединительной тканью. Сетчатый – плотной неоформленной соединительной тканью. В ней располагаются кожные железы: потовые, сальные и корни волос. Потовые железы: простые трубчатые, белковые, по характеру секреции подразделяются на мерокриновые (большинство) и апокриновые (подмышечные впадины, задний проход, половые губы). Сальные железы: Простые альвеолярные, разветвленные выводные протоки открываются в волосяные воронки. По характеру секреции – голокриновые.
Волосы. Различают три вида волос: длинные, щетинистые, пушковые. В волосе различают стержень и корень. Корень располагается в волосяном мешке, стенка которого состоит из внутреннего и наружного эпительных влагалищ и волосяной сумки. Он заканчивается волосяной луковицей. Корень волоса состоит из: коркового (роговые чешуйки) и мозгового вещества (клетки, лежащие в виде монетных столбиков). К корковому веществу прилежит кутикула волоса (цилиндрические клетки). В косом направлении к волосу залегает мышца, поднимающая волос (гладкие мышечные клетки), одним концом вплетается в волосяную сумку, другим – в сосочный слой дермы.
а б
Кожа человека с волосом. А-поперечный срез волоса. Б-продольный срез.
(Фото Рева Г. В. ).
Кожа человека. Волосяной фолликул и сальная железа. Окраска гематоксилин – эозином. Микрофото. Ув. х 400. (Фото Рева Г. В. ).
Дыхательная система. В органах дыхания имеется кондукторный воздухопроводящий) и респираторный (газообменный) отделы. Легкие развиваются из эпителия передней кишки и мезенхимы. Зачаток их появляется в начале 2-го месяца. До 4-го месяца внутриутробного развития формируется бронхиальное дерево. С 4-го по 6-ой месяц возникают респираторные бронхиолы. С 6-го месяца до 2-х лет жизни происходит и заканчивается образование ацинусов, до 8-ми лет увеличивается количество альвеол. С 8 лет до периода полового созревания происходит интенсивный линейный рост легких. К кондукторному отделу относятся носовые хоаны, носоглотка, трахея, бронхиальное дерево, вплоть до терминальных бронхиол. На всем протяжении хрящевая трахеобронхиальная часть кондукторного отдела имеет
а б
Слизистая оболочка верхнечелюстного синуса (Гайморовой пазухи). (Фото Рева Г. В. ).
единый план строения. Стенка этих полых органов со стороны просвета покрыта слизистой, за ней находятся подслизистая, фиброзно-хрящевая и адвентициальная оболочки. В мелких бронхах фиброзно-хрящевая оболочка отсутствует, а подслизистая оболочка фактически становится адвентицией.
Трахея. Слизистая оболочка выстлана однослойным многорядным мерцательным эпителием, в котором различают 4-е типа клеток: реснитчатые, бокаловидные, базальные (камбиальные) и эндокринные (полифункциональные, вырабатывающие олигопептиды, вещество Р и содержащие полный набор моноаминов). Собственная пластинка слизистой оболочки представлена рыхлой соединительной тканью и содержит продольно расположенные эластические волокна. Подслизистая основа – рыхлая соединительная ткань с огромным количеством трубчато-альвеолярных слизистых желез, которые продуцируя секрет дополняют функцию бокаловидных клеток. Фиброзно-хрящевая оболочка состоит из незамкнутых колец гиалинового хряща, которые на дорзальной поверхности фиксируются
Железы подслизистого слоя. Окраска гематоксилин-эозином. Микрофото. Ув. х 400. (Фото Рева Г. В. ).
а б
Фиброзно-хрящевая оболочка. Окраска гематоксилин-эозином. Микрофото. Ув. х 400. (Фото Рева Г. В. ).
пучками гладкомышечных клеток. Адвентиция – соединительная ткань средостения с большим количеством жировых клеток, кровеносных сосудов и нервов.
По мере уменьшения калибра бронхов наблюдаются следующие отличия в структуре стенки бронхов по сравнению со строением стенки трахеи: главные бронхи – в слизистой оболочке появляется мышечная пластинка с циркулярным и продольным расположением гладкомышечных клеток. В фиброзно-хрящевой оболочке кольца гиалинового хряща замкнутые. Крупные бронхи – хрящевой скелет фиброзно-хрящевой оболочки начинает фрагментироваться, увеличивается количество эластических волокон и гладких мышечных клеток в мышечной пластинке слизистой оболочки, которые имеют косое и продольное направление. Средние бронхи - слизистые железы
а б
Однослойный многорядный эпителий слизистой оболочки бронха человека. (Фото Рева Г. В. ).
Стенка бронха. Окраска гематоксилин-эозином. Микрофото. Ув. х 400. (Фото Рева Г. В. ).
подслизистой оболочки собираются в группы. Гиалиновый хрящ фиброзно-хрящевой оболочки фрагментирован и постепенно заменятся на эластический. Мелкие бронхи – слизистая собирается в складки за счет нарастания толщины мышечного слоя, полностью исчезают островки гиалинового хряща. Таким образом, в составе мелкого бронха обнаруживается только две оболочки: слизистая и адвентициальная. На уровне терминальных бронхиол, выстланных кубическим эпителием, появляются секреторные клетки Клара, безресничные клетки и клетки со щеточной каемкой, функция последних состоит во всасывании избытка сурфактанта.
Респираторный отдел. Структурно-функциональной единицей респираторного отдела является ацинус. Функции ацинусов заключаются в артеризации крови, т. е. насыщении ее кислородом и освобождении от углекислого газа. В состав ацинуса – структурно-функциональной единицы респираторного отдела легких входит альвеолярная бронхиола 1-го порядка, два альвеолярных хода, альвеолярные мешочки, сплошь покрытые альвеолами.
Клеточный состав альвеолы:
1) альвеолоциты 1-го типа (респираторные клетки);
2) альвеолоциты 2-го типа (секреторные клетки, вырабатывающие сурфактант);
3) пылевые клетки – легочные макрофаги.
а б в
Альвеолы. Окраска гематоксилин-эозином. Микрофото. Ув. а, б х 400; вх800.. (Фото Рева Г. В. ).
Состав аэрогематического барьера:
1) истонченная безъядерная часть цитоплазмы альвеолоцита 1-го типа,
2) базальная мембрана стенки альвеолы,
3) базальная мембрана стенки гемокапилляра,
4) истонченная безъядерная часть цитоплазмы эндотелиоцита гемокапилляра,
5) слой сурфактанта, лежащий на поверхности альвеолоцита 1-го типа.
Толщина аэрогематического барьера в среднем 0, 5 мкм.
. ЭНДОКРИННАЯ СИСТЕМА. ГИПОТАЛЯМО-ГИПОФИЗАРНАЯ СИСТЕМА
Краткое содержание темы
Регуляцию и координацию функций организма осуществляют три интегральные системы: нервная, эндокринная, лимфоидная. Эндокринная система представлена специализированными эндокринными железами и одиночными эндокринными клетками, рассеянными по разным органам и тканям организма.
Эндокринная система имеет многоуровневую организацию:
1. Высший уровень - гипоталамус, секретирующий пусковые гормоны – рилизинг-факторы.
2. Второй уровень – мозговые придатки – нижний мозговой (гипофиз) и верхний мозговой (эпифиз), секретирующий тропные гормоны, контролирующие функцию периферических желез внутренней секреции.
3. Третий уровень – периферические эндокринные железы, гормоны которых действуют на исполнительные органы. Имеются две группы желез: а) гипофиззависимые, их функция контролируется тропными гормонами аденогипофиза (половые железы, пучковая и сетчатая зоны коры надпочечника, щитовидная железа); б) гипофизнезависимые (паращитовидная железа, клубочковая и мозговая зона надпочечников, островки Лангерганса, плацента).
4. Четвертый уровень – одиночные самостоятельные эндокриноциты; к ним относятся: а) апудоциты – клетки нейрогенного происхождения, декарбоксилирующие амины и секретирующие олигопептиды (эндокриноциты гастроэнтеральной системы, например, базальнозернистые клетки Кульчицкого); б) одиночные эндокриноциты местного происхождения, вырабатывают только олигопептиды (Д-клетки, секреторные кардиомиоциты и т. д. ).
5. Эффекторные исполнительные клетки и органы-мишени.
Общая характеристика органов эндокринной системы.
Снаружи железа покрыта соединительно-тканной капсулой и ее септами разделена на дольки. Интерстиций органа образован рыхлой соединительной тканью и широкими синусоидными капиллярами. Паренхима состоит из эндокриноцитов, контактирующих с капиллярами. Эндокриноциты образуют два основных типа структурных единиц: фолликулы-пузырьки и трабекулы-пучки. Железы взаимодействуют по принципу обратной связи: центральная эндокринная железа (аденогипофиз) секретирует гормоны, стимулирующие или тормозящие секрецию гормонов периферических желез; гормоны периферических желез, в свою очередь, способны регулировать (в зависимости от уровня циркулирующих гормонов) секреторную активность клеток аденогипофиза. Все биологически активные вещества делят на гормоны (секретируют клетки эндокринных органов), цитокины (секретируют клетки иммунной системы), хемокины (секретируют различные клетки при иммунных реакциях и при воспалении). Гормоны – высокоактивные регуляторные факторы, оказывающие стимулирующее или угнетающее влияние на основные функции организма: обмен веществ, соматический рост, репродуктивные функции. Они секретируются непосредственно в кровоток в ответ на специфические сигналы. В зависимости от расстояния железы от клетки-мишени различают три варианта регуляции: 1) дистантная – клетки-мишени находятся на значительном расстоянии от железы; 2) паракринная – железа и клетка-мишень расположены рядом, гормон достигает мишени путем диффузии в межклеточном веществе; 3) аутокринная – сама клетка-продуцент гормона имеет рецепторы к собственному гормону.
Гормоны по химической природе делятся на две группы:
1. Гормоны – белки: тропные гормоны передней и средней доли гипофиза, их плацентарные аналоги, инсулин, глюкагон, эритропоэтин; пептиды: гормоны гипоталамуса, нейропептиды головного мозга, гормоны нейроэндокринных клеток пищеварительной системы, ряд гормонов поджелудочной железы, гормоны тимуса, кальцитонин; производные аминокислот: тироксин, адреналин, норадреналин, серотонин, мелатонин, гистамин.
2. Гормоны – стероиды: кортикостероиды – глико- и минералокортикоиды; половые гормоны – андрогены, эстрогены, прогестины.
Гормоны первой группы действуют на мембранные рецепторы ® повышается или снижается активность аденилатциклазы ® меняется концентрация внутриклеточного посредника цАМФ ® меняется активность регуляторного фермента протеинкиназы ® меняется активность регулируемых ферментов; таким образом, меняется активность белков. Гормоны второй группы влияют на активность генов: гормоны проникают внутрь клетки ® в цитозоле связываются с белковым рецептором и проходят в клеточное ядро ® комплекс гормон-рецептор влияет на сродство регуляторных белков к определенным участкам ДНК ® меняется скорость синтеза ферментов и структурных белков.
Ведущая роль в регуляции эндокринных функций принадлежит гипоталамусу и гипофизу, которые объединены по происхождению и гистофизиологической общности в единый гипоталамо-гипофизарный комплекс.
Гипоталамус – высший центр эндокринных функций, контролирует и интегрирует висцеральные функции организма. Субстратом объединения нервной и эндокринной систем являются нейросекреторные клетки, образующие в сером веществе гипоталамуса парные ядра: а) супраоптические ядра – образованы крупными холинергическими нейросекреторными клетками; б) паравентрикулярные ядра – в центральной части имеют такое же строение; периферическая часть состоит из мелких адренергических нейросекреторных клеток. В обоих ядрах образуются белковые нейрогормоны (вазопрессин и окситоцин). Клетки ядер среднего гипоталамуса продуцируют аденогипофизотропные нейрогормоны (олигопептиды), контролирующие деятельность аденогипофиза: либерины – стимулируют выделение и продукцию гормонов аденогипофиза, и статины – угнетают эти процессы. Эти гормоны продуцируются клетками аркуатного, вентромедиального ядер, в сером перивентрикулярном веществе, в преоптической зоне гипоталамуса и в супрахиазматическом ядре.
 а
а  б
б
Нейроны перивентрикулярной зоны гипоталамуса. А-содержащие липофусцин. Б- нейроны в отсутствие гематоэнцефалического барьера. (Фото Рева Г. В. )
Влияние гипоталамуса на периферические эндокринные железы осуществляется двумя путями: 1) транс-аденогипофизарный путь – действие гипоталамических либеринов на переднюю долю гипофиза, что вызывает выработку соответствующий тропных гормонов, действующих на железы-мишени; 2) парагипофизарный путь – эффекторные импульсы гипоталамуса поступают к регулируемым органам-мишеням, минуя гипофиз.
Гипофиз - орган бобовидной формы. В составе гипофиза различают: аденогипофиз (передняя доля, промежуточная и туберальная) и нейрогипофиз. Большую часть гипофиза занимает передняя доля (80%), которая развивается из эпителия крыши ротовой полости (кармана Ратке). Паренхима ее образована эпителиальными тяжами-трабекулами, которые образуют густую сеть и состоят из эндокриноцитов. Узкие промежутки между эпителиальными тяжами заполнены рыхлой соединительной тканью с фененстрированными и синусоидными капиллярами. В передней доле выделяют два типа железистых клеток: 1) хромофобные, не воспринимающие краситель, т. к. в их цитоплазме отсутствуют секреторные гранулы (мембранные пузырьки, заполненные белковыми носителями гормонов); 2) хромофильные: а) базофильные – окрашиваются основными красителями; б) ацидофильные – кислыми.
Клеточный состав передней части аденогипофиза:
1. Соматотропоциты – ацидофильные клетки, продуцируют гормон роста (СТГ), составляют около 50 % всех клеток; располагаются на периферии; хорошо выражен аппарат Гольджи и ГЭС.
2. Пролактотропоциты – ацидофильные клетки, секретируют пролактин, составляют около 15 – 20 %; хорошо развита ГЭС.
3. Тиреотропоциты – базофильные клетки, секретируют тиреотропный гормон, составляют 5 % от общей клеточной популяции; при гипотиреозе и тироидэктомии тиреотропоциты увеличиваются, аппарат Гольджи и ГЭС гипертрофируются, цитоплазма вакуолизируется – такие клетки называются клетками «тироидэктомии».
4. Гонадотропоциты – базофильные клетки, секретируют гонадотропные гормоны: лютеинизирующий (ЛГ) и фолликулостимулирующий (ФСГ), составляют около 10 %; эти клетки гипертрофируются после гонадэктомии, их называют клетками «кастрации».
5. Кортикотропоциты – в зависимости от их функционального состояния могут быть базофильными и ацидофильными, секретируют адренокортикотропный гормон (АКТГ).
Промежуточная часть аденогипофиза – рудиментарное образование, располагается между передней главной частью аденогипофиза и задней главной частью нейрогипофиза; состоит из кистообразных полостей, заполненных коллоидом и выстланных кубическим эпителием. Клетки секретируют меланоцитостимулирующий гормон (МСГ), липотропный гормон. Туберальная часть аденогипофиза – продолжение передней части, пронизана большим количеством сосудов, между ними тяжи эпителиальных клеток и псевдофолликулы, заполненные коллоидом, секретируют в незначительных количествах ЛГ и ТТГ. Нейрогипофиз. Задняя доля состоит из нейроглии, является производной промежуточного мозга и в связи с этим называется нейрогипофизом. Задняя доля - это утолщение конца воронки, отходящей от III желудочка в области серого бугра. Она образована глиальными клетками с многочисленными отростками-питуацитами. В задней доле гипофиза разветвляются многочисленные нервные волокна, начинающиеся от клеток супраоптического и паравентрикулярного ядер гипоталамуса и проходящие через гипофизарную ножку. Клетки этих ядер способны к нейросекреции: гранулы секрета, смещаясь вдоль аксонов гипоталамо-гипофизарного пучка, попадают в заднюю долю гипофиза, где аккумулируются в виде телец Херинга. Здесь накапливается 2 гормона: вазопрессин, или антидиуретический гормон, регулирующий реабсорбцию воды в нефронах и обладающий сильным сосудосуживающим свойством (вплоть до капилляров), и окситоцин, стимулирующий сокращение матки и усиливающий молокоотдачу молочными железами.
Эпифиз (пинеальная, или шишковидная, железа) – компактное образование головного мозга, весом 150-200 мг, располагается в борозде между передними буграми четверохолмия, функционально связан с периферическими эндокринными железами и регулирует их активность в зависимости от биологических ритмов. Эпифиз развивается из эпендимы 3-го желудочка промежуточного мозга. Основные клеточные элементы: 1) Пинеалоциты (секреторные клетки) – в центральной части долек эпифиза; крупные клетки с бледной цитоплазмой, с умеренно развитыми ГЭС и комплексом Гольджи, многочисленными митохондриями; ветвящиеся длинные отростки оканчиваются на базальной пластине перикапиллярного пространства; две разновидности пинеалоцитов: более крупные «светлые» и меньшего размера «темные». Отростки и терминали содержат секреторные гранулы. Секреторные гранулы представлены 2-мя видами биологически активных веществ: 1. биогенные моноамины (серотонин, мелатонин) – регулируют циркадные ритмы, 2. полипептидные гормоны (антигонадотропин – задерживает половое созревание у детей; адреногломерулотропин – влияет на клубочковую зону коры надпочечника). 2) Фиброзные астроциты (поддерживающие клетки) – между столбовидными скоплениями пинеалоцитов, отростки формируют корзинчатые разветвления вокруг пинеалоцитов. На периферии эпифиза (кора) астроциты имеют тонкие длинные отростки, в центральной части (медулла) – короткие тонкие отростки. В паренхиме встречаются отдельные нейроны. Возрастные изменения эпифиза: прекращается митотическое деление пинеалоцитов, фрагментация ядер, накопление в клетках липидов и липофусцина, увеличивается количество астроцитов, разрастается соединительная ткань, появляется «мозговой песок».
 а
а  б
б  в
в
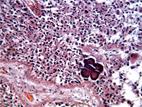 г
г
Рис. Мозговой песок. А, б - фазовый контраст, в, г - г/э. Микрофото. Ув. 600. (а, б - фото Рева Г. В. )
Неорганический компонент эпифизарного песка известен и включает: гидроксиапатит Са5(РО4)3ОН, фосфат кальция Са3(РО4)2, гидрофосфат кальция Са3(РО4)2 ∙ H2O, карбонатапатит СаCO3ОН, кальцит CaCO3. Помимо этого неорганического компонента, есть и органический, кото
|
|
|


