 |
Бурая индурация легких. Печень при гемолитической желтухе. Пигментный невус кожи. Меланома
|
|
|
|
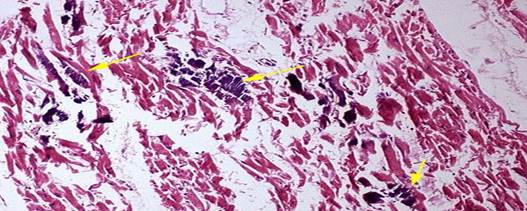
Бурая индурация легких
Билирубин – это основной пигмент желчи. Образуется в клетке при разрушении гемоглобина, железа не содержит. В крови связывается с альбумином. В гепатоцитах происходит связывание билирубина с глюкуроновой кислотой, после чего он выделяется с желчью. При избыточном накоплении билирубина в крови (более 2 — 2, 5 мг) в тканях развивается желтуха (появляется желтушное окрашивание кожи, склер, слизистых оболочек). Различают следующие виды желтухи.
1. Надпеченочная (гемолитическая): возникает при внутрисосудистом гемолизе наряду с общим гемосидерозом;
2. Печеночная (паренхиматозная): возникает при заболеваниях печени (гепатиты, гепатозы, циррозы);
3. Подпсчсночная (механическая): возникает при обтурации желчных путей (опухолью, камнем);
Макроскопическая картина: печень увеличивается, приобретает желто-зеленый цвет, расширяются внутрипеченочные протоки.
Микроскопическая картина: билирубин выявляется в растянутых желчных синусоидах, купферовских клетках и гепатоцитах в виде зелено-коричневых аморфных отложений;
Малярийный пигмент (гемомеланин) - возникает из тема под влиянием плазмодия. Солянокислый гематин образуется при воздействии на гемоглобин соляной кислоты желудочного сока при эрозиях и язвах желудка, окрашивая их дно в темно-коричневый цвет.
Протеиногенные (тирозиногенные) пигменты. К протеиногенным пигментам относят меланин. Пигмент буровато-черного цвета, синтезируется в специализированных структурах — меланосомах в клетках. Нарушения обмена меланина выражается в развитии распространенных и местных гиперпигментаций и гипопигментаций. Могут быть врожденными и приобретенными.
|
|
|

Печень при гемолитической желтухе
Гиперпигментации (гипермеланозы)
А) Распространенные:
1) Приобретенный, распространенный гипермеланоз развивается при Аддисоновой болезни;
2) Врожденный распространенный гипермеланоз наблюдается при пигментной ксеродерме – это наследственное заболевание, при котором повышается чувствительность кожи к ультрафиолетовым лучам;
Б) Местные гиперпшмснтации - проявляются в виде веснушек, темно-коричневых пятен лентиго,
Гипопигментация – это альбинизм. Местные гипопигментации(чаще приобретенные, реже врожденные) носят название витилиго, или лейкодермы.

Пигментный невус кожи

Меланома
7. Нарушение минерального обмена (нарушение обмена кальция, калия, натрия)
Минералы участвуют в построении структурных элементов клеток и тканей и входят в состав ферментов, гормонов, витаминов, пигментов, белковых комплексов. Они являются биокатализаторами, участвуют во многих обменных процессах, играют важную роль в поддержании кислотно-основного состояния и в значительной мере определяют нормальную жизнедеятельность организма. Наибольшее практическое значение имеют нарушения обмена кальция, меди, калия.
Кальций связан с процессами: проницаемости клеточных мембран, возбудимости нервно-мышечных приборов, свертывания крови, регуляции кислотно-основного состояния, формирования скелета. Основная масса кальция находится в костях (депо кальция), где соли кальция связаны с органической основой костной ткани. В компактном веществе костей кальций является относительно стабильным, в губчатом веществе эпифизов и метафизов — лабильным. Регуляция обмена кальция осуществляется нейрогуморальным путем. Наибольшее значение имеют околощитовидные железы (паратгормон - стимулирует вымывание кальция из костей) и щитовидная железа (кальцитонин - способствует переходу кальция из крови в костную ткань). При гипофункции околощитовидных желез, как и при гиперпродукции кальцитонина, содержание кальция в крови снижается; гиперфункция околощитовидных желез, как и недостаточная продукция кальцитонина, наоборот, сопровождается вымыванием кальция из костей и гиперкальциемией.
|
|
|
Нарушения обмена кальция называют кальцинозом, известковой дистрофией, или обызвествлением. В его основе лежит выпадение солей кальция из растворенного состояния и отложение их в клетках или межклеточном веществе. Кальциноз может быть системным (распространенным) или местным.
Метастатическое обызвествление (известковые метастазы) имеет распространенный характер. Основная причина – гиперкальциемия. Поэтому возникновение известковых метастазов отмечают при разрушении костей (множественные переломы, миеломная болезнь, метастазы опухоли), остеомаляции и гиперпаратиреоидной остеодистрофии, поражениях толстой кишки (отравление сулемой, хроническая дизентерия) и почек (поликистоз, хронический нефрит, пиелонефрит), избыточном введении в организм витамина D. Соли кальция при метастическом обызвествлении выпадают в разных органах и тканях, но наиболее часто — в легких, слизистой оболочке желудка, почках, миокарде и стенке артерий. В миокарде и стенке артерий известь откладывается в связи с тем, что их ткани омываются артериальной кровью и относительно бедны углекислотой. Внешний вид органов и тканей мало изменяется, иногда на поверхности разреза видны беловатые, плотные частицы.
При дистрофическом обызвествлении, или петрификации отложения солей кальция имеют местный характер – гиперкальциемия отсутствует. Основная причина — физико-химические изменения тканей, обеспечивающие абсорбцию извести из крови и тканей жидкости. Обычно обнаруживаются в тканях, омертвевших или находящихся в состоянии глубокой дистрофии или ткани со сниженным обменом. Наибольшее значение придается ощелачиванию среды и усилению активности фосфатаз, высвобождающихся из некротизированных тканей. Дистрофическому обызвествлению подвергается также рубцовая ткань (например, клапанов сердца при его пороке, атеросклеротических бляшек), хрящи (хондрокальциноз), погибшие паразиты (эхинококк, трихины), мертвый плод при внематочной беременности (литопедион). При дистрофическом обызвествлении в тканях образуются разных размеров известковые сростки каменной плотности — петрификаты. В ряде случаев в петрификатах появляется костная ткань (оссификация). Петрификаты образуются в: казеозных очагах при туберкулезе, гуммах, инфарктах, фокусах хронического воспаления.
|
|
|
Известковые метастазы в сердце
Нарушение обмена меди. Медь — обязательный компонент цитоплазмы, где она участвует в ферментативных реакциях. В тканях медь находится в очень небольших количествах, лишь в печени новорожденного её относительно много. Нарушение обмена меди наиболее ярко проявляется при гепатоцеребральной дистрофии (гепатолентикулярная дегенерация), или болезни Вильсона - Коновалова. При этом наследственном заболевании медь депонируется в печени, мозге, почках, поджелудочной железе, яичках. Характерным признаком болезни является кольцо Кайзера - Флейшера (зеленовато-бурое кольцо по периферии роговицы). При болезни Вильсона-Коновалова развиваются цирроз печени и дистрофические симметричные изменения нейронов и клеток макроглии в области чечевичных ядер, хвостатого тела, бледного шара, реже-коры. Содержание меди в плазме крови понижено и повышено в моче. Различают печеночную, лентикулярную и гепатолентикулярную формы болезни.
Нарушение обмена калия. Калий — важнейший элемент, принимающий участие в построении клеточной цитоплазмы. Баланс калия обеспечивает нормальный белково-липидный обмен, нейроэндокринную регуляцию. Увеличение количества калия в крови (гиперкалиемия) и тканях отмечается при аддисоновой болезни и связано с поражением коры надпочечников, гормоны которых контролируют баланс электролитов. Дефицитом калия и нарушением его обмена объясняют возникновение периодического паралича — наследственного заболевания, проявляющегося приступами слабости и развитием двигательного паралича. Они обусловлены нарушением нервно-мышечной проводимости.
|
|
|
8. Дайте определение – «некроз», перечислите виды и формы некроза, перечислите причины некроза. Перечислите благоприятные и неблагоприятные исходы некроза. Перечислите морфологические изменения в клетке при различных формах некроза
Некроз – это омертвение, гибель клеток и тканей в живом организме; при этом жизнедеятельность их полностью прекращается.
Некротический процесс проходит ряд стадий, что позволяет говорить о морфогенезе некроза: 1) паранекроз — подобные некротическим, но обратимые изменения; 2) некробиоз — необратимые дистрофические изменения; 3) смерть клетки, время наступления которой установить трудно; 4) аутолиз — разложение мертвой ткани под действием гидролитических ферментов погибших клеток и макрофагов.
Некрозу может подвергаться часть клетки, клетка, группа клеток, участок ткани, органа, целый орган или часть тела. Поэтому в одних случаях он определяется лишь при микроскопическом исследовании, в других — хорошо различим невооруженным глазом.
Микроскопические признаки некроза. К ним относятся характерные изменения клетки и межклеточного вещества. Изменения клетки касаются как ядра, так и цитоплазмы. Ядро клетки сморщивается, при этом происходит конденсация хроматина—кариопикноз, распадается на глыбки—кариорексис и растворяется — кариолизис.
В цитоплазме клетки при некрозе происходят денатурация и коагуляция белков, сменяемая обычно колликвацией, ультраструктуры ее погибают. При некрозе тканей изменяются их консистенция, цвет, запах. В одних случаях мертвая ткань становится плотной и сухой (мумификация), в других - дряблой и расплавляется. Мертвая ткань нередко бывает бледной и имеет бело-желтый цвет. Таковы, например, очаги некроза в почках, селезенке, миокарде при прекращении притока крови, очаги некроза при действии микобактерии туберкулеза. Иногда, напротив, она пропитана кровью, имеет темно-красный цвет. Примером могут служить возникающие на фоне венозного застоя очаги циркуляторного некроза в легких. Фокусы некроза кожи, кишечника, матки часто приобретают грязно-бурый, серо-зеленый или черный цвет, так как пропитывающие их кровяные пигменты претерпевают ряд изменений. В некоторых случаях фокусы некроза прокрашиваются желчью. При гнилостном расплавлении мертвая ткань издает характерный дурной запах.
1. Травматический некроз является результатом прямого действия на ткань физических или химических факторов. Такой некроз возникает при воздействии радиации, низких (отморожение) и высоких (ожог) температур, ранениях, злектротравме.
|
|
|
2. Токсический некроз развивается в результате действия на ткани токсинов как бактериального, так и небактериального происхождения, химических соединений различной природы (кислоты, щелочи, лекарственные препараты, этиловый спирт и др. ). Примером является некроз эпителия проксимального отдела нефрона при отравлении сулемой, некроз кардиомиоцитов при воздействии дифтерийного экзотоксина.
3. Трофоневротический некроз возникает при нарушениях нервной трофики тканей. В результате этих нарушений развиваются циркуляторные расстройства, дистрофические и некробиотические изменения, завершающиеся некрозом. Таковы некрозы при заболеваниях и травмах ЦНС и ПНС (незаживающие язвы при повреждении периферических нервов). Примером трофоневротического некроза являются пролежни.
4. Аллергический некроз ткани наступает в сенсибилизированном организме и является, как правило, выражением реакций ГНТ. Обычно это фибриноидный некроз, часто встречающийся при инфекционно-аллергических и аутоиммунных заболеваниях. Классическим примером аллергического некроза может служить феномен Артюса.
5. Сосудистый некроз, который называют инфарктом, возникает при нарушении или прекращении кровотока в артериях вследствие тромбоза, эмболии, длительного спазма (ангиогенный некроз). Недостаточный приток крови вызывает ишемию, гипоксию и гибель ткани вследствие прекращения окислительно-восстановительных процессов (ишемический некроз). В развитии сосудистого некроза большое значение имеет функциональное напряжение органа в условиях недостаточности коллатерального кровообращения при сужении просвета основных артерий, питающих орган. Таковы, например, ишемические некрозы миокарда в условиях функциональной нагрузки при стенозирующем атеросклерозе венечных (коронарных) артерий сердца. Выделяют 2 стадии инфаркта: некротическую и организации.
В клинико-морфологической классификации некроза выделяют: коагуляционный некроз, колликвационный некроз, гангрену, секвестр, инфаркт.
Коагуляционный (сухой) некроз характеризуется тем, что возникающие при нем мертвые участки сухие, плотные, серо-желтого цвета. Условия для развития сухого некроза имеются прежде всего в тканях, богатых белками и бедными жидкостями. Примером сухого некроза являются: восковидный, или ценкеровский (описан Ценкером), некроз мышц при инфекциях (брюшной и сыпной тифы), травме; творожистый некроз при туберкулезе, сифилисе, лепре, лимфогранулематозе; фибриноидный некроз при аллергических и аутоиммунных заболеваниях.
Колликвационный (влажный) некроз характеризуется расплавлением мертвой ткани. Развивается он в тканях, относительно бедных белками и богатых жидкостью, где существуют благоприятные условия для гидролитических процессов, ферментного переваривания. Типичным влажным некрозом является очаг серого размягчения (ишемический инфаркт) головного мозга. При расплавлении масс сухого некроза говорят о вторичной колликвации.
Гангрена - некроз тканей, соприкасающихся с внешней средой, при этом ткани становятся серо-бурыми или черными, что связано с превращением кровяных пигментов в сульфид железа. Различают сухую и влажную гангрены.
При сухой гангрене мертвая ткань под воздействием воздуха высыхает, уплотняется, сморщивается, становится похожей на ткань мумии. Полное высыхание тканей при сухой гангрене называют мумификацией. Сухая гангрена развивается в конечностях при атеросклерозе и тромбозе ее артерии (атеросклеротическая гангрена), при отморожении или ожоге, пальцев — при болезни Рейно или вибрационной болезни, кожи — при инфекциях (сыпной тиф), сопровождающихся глубокими нарушениями трофики, и т. д.
При влажной гангрене мертвая ткань подвергается действию, гнилостных микроорганизмов, набухает, становится отечной, издает зловонный запах. Влажная гангрена развивается чаще в тканях, богатых влагой. Ее возникновению способствуют расстройства кровообращения (венозный застой) и лимфообращения (лимфостаз, отек). Влажная гангрена встречается в легких, осложняя воспалительные процессы (пневмонии), в кишечнике при непроходимости брыжеечных артерий (тромбоз, эмболия). У ослабленных инфекционным заболеванием (чаще корь) детей может развиться влажная гангрена мягких тканей щек, промежности, которую называют номой.
От сухой и влажной гангрены следует отличать анаэробную гангрену, представляющую собой самостоятельное инфекционное заболевание, которое вызывается группой определенных микроорганизмов. Она возникает чаще при огнестрельных и других ранениях сопровождающихся массивной деструкцией мышц и размозжением костей.

Как разновидность гангрены выделяют пролежни — омертвение поверхностных участков тела (кожа, мягкие ткани), подвергающихся давлению. Поэтому пролежни чаще появляются в области крестца, остистых отростков позвонков, большого вертела бедренной кости. По своему генезу это трофоневротический некроз, который возникает обычно у тяжелобольных, страдающих сердечно-сосудистыми, онкологическими, инфекционными или нервными болезнями.
Секвестр – это участок мертвой ткани, который не подвергается аутолизу, не замещается соединительной тканью. Секвестры обычно возникают в костях при воспалении костного мозга при остеомиелите. Вокруг такого секвестра образуются секвестральная капсула и полость, заполненная гноем. Нередко секвестр выходит из полости через свищи, которые закрываются лишь после полного его выделения. Секвестрируются и мягкие ткани (например, участки некроза легкого, пролежня); такие секвестры, как правило, быстро расплавляются.
Инфаркт - это сосудистый (ишемический) некроз, возникающий вследствие затруднения или прекращения притока артериальной крови. Инфаркт - самый частый вид некроза. Форма, величина, цвет и консистенция инфаркта могут быть различными. Инфаркт может охватывать большую часть или весь орган (субтотальный или тотальный инфаркт) или обнаруживается лишь под микроскопом (микроинфаркт). В зависимости от внешнего вида (в основном цвета) различают три вида инфаркта: белый, белый с геморрагическим венчиком и красный. Белый (ишемический) инфаркт, представляет собой участок бело-желтого цвета, хорошо отграниченный от окружающей ткани. Обычно он возникает в участках с недостаточным коллатеральным кровообращением. Особенно часто встречается в селезенке, почках. Белый инфаркт с геморрагическим венчиком представлен участком бело-желтого цвета, но этот участок окружен зоной кровоизлияний. Такой инфаркт находят в почках, миокарде. При красном (геморрагическом) инфаркте участок омертвения пропитан кровью, он темно-красный и хорошо отграничен. Благоприятным условием для такого геморрагического пропитывания является венозный застой. Встречается геморрагический инфаркт, как правило, в легких, редко — в кишечнике, селезенке, почках. Наибольшее клиническое значение имеют инфаркты сердца (миокарда), головного мозга, легких, почек, селезенки, кишечника.

|
|
|


