 |
Принципы лечения железодефицитной анемии у беременных
|
|
|
|
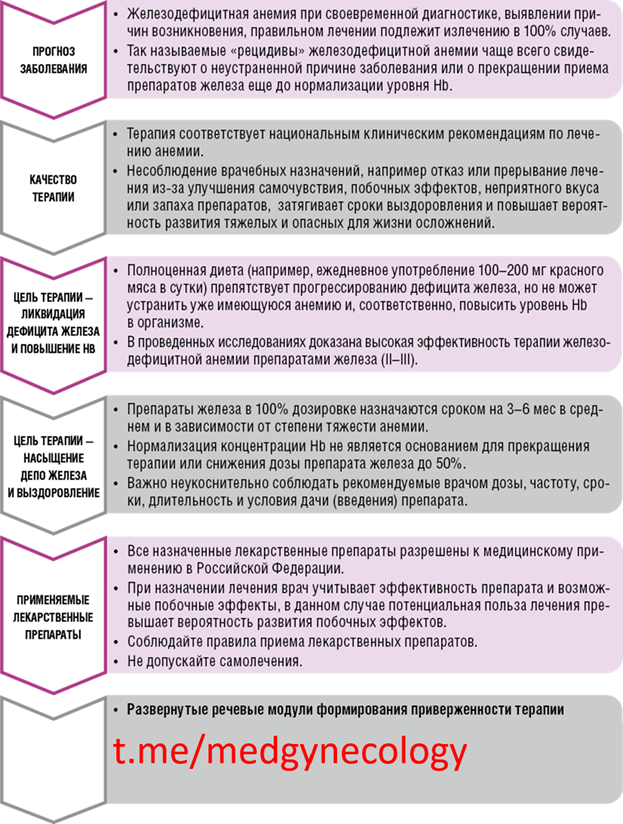
- Компенсация дефицита железа при железодефицитной анемии не может быть достигнута с помощью диеты. Богатая железом диета имеет вспомогательное значение и без медикаментов не может восполнить даже ежедневные физиологические потребности беременной (6 мг/сут), так как предел всасывания железа значительно ниже (2, 5-3 мг/сут).
Из железосодержащих препаратов лучше усваивается двухвалентное железо.
- Суточная терапевтическая доза двухвалентного железа (Fe2+) должна составлять для предупреждения железодефицита 60 мг, при легкой анемии - 80-100 мг, среднетяжелой и тяжелой - 120-300 мг.
- Предпочтительно введение железа в организм энтеральным путем (per os). При этом эффективность лечения такая же, как при парентеральном пути введения, а безопасность и переносимость значительно выше.
- Предпочтительно использование препаратов железа, содержащих дополнительные компоненты, которые предотвращают переход биодоступного Fe2+ в плохо усвояемое Fe3+ (аскорбиновая кислота, янтарная кислота, щавелевая кислота), способствуют транспорту Fe2+ через клеточные мембраны (полипептиды, аминокислоты, фруктоза), поддерживающие щеточную кайму слизистой кишечника в активном состоянии (фолиевая кислота), предупреждающие раздражающее действие ионов железа на слизистую оболочку пищеварительного тракта (мукопротеины), уменьшающие прооксидантные свойства Fe2+ (аскорбиновая кислота, другие антиоксиданты).
- Терапия должна иметь адекватную продолжительность: 4-8 нед (иногда до 4 мес и более).
- Прием препаратов железа нельзя прекращать после нормализации уровня Hb в крови, так как при этом еще не достигается восстановление запасов железа во всех тканевых депо. Считается, что в случаях манифестной железодефицитной анемии (концентрация Hb менее 110 г/л) только продолжение лечения в течение 3 мес после нормализации концентрации Hb позволяет полностью ликвидировать железодефицит.
- После адекватного лечения железодефицитной анемии эффект от использования препарата железа должен быть максимально стойким и сохраняться не менее 1 мес.
- Длительность терапии требует хорошей переносимости препарата. Предпочтительно использовать медленно высвобождающиеся формы железа (slow release), которые плавно повышают и длительно сохраняют концентрацию железа в сыворотке крови и имеют высокую комплаентность. Пролонгированные формы препаратов железа по сравнению с быстро абсорбирующимися реже вызывают боли в желудке, тошноту, рвоту, кишечные спазмы, метеоризм, поэтому число отказов больных от лечения при их применении значительно меньше.
- Препарат должен быть удобным для применения.
- Нежелательность одновременного приема пищевых и лекарственных веществ, уменьшающих всасывание железа.
- Нецелесообразность назначения препаратов железа внутрь при наличии признаков мальабсорбции.
- Парентерально препараты железа следует назначать только по строгим показаниям, к числу которых относятся: нарушение всасывания и усвоения железа в пищеварительном тракте (состояние после гастрэктомии или резекции тонкого кишечника, тяжелый энтерит, синдром мальабсорбции); непереносимость пероральных форм (постоянная тошнота, рвота, диарея); выраженное обострение язвенной болезни желудка или двенадцатиперстной кишки; болезнь Крона; тяжелая степень анемии и жизненная необходимость быстрого восполнения дефицита железа.
- В связи с тем что беременность характеризуется повышением потребности не только железа, но и фолиевой кислоты, анемия беременных как минимум в 50% случаев является сочетанной - железо- и фолиеводефицитной. Поэтому целесообразно одновременное применение железа и фолиевой кислоты. Минимальная суточная потребность беременной женщины в фолиевой кислоте составляет 0, 4 мг, из них не более половины восполняется алиментарно при обычном рационе питания.
- При анемиях и уровне Hb ниже 70 г/л производится трансфузия эритроцитарной массы.
|
|
|
|
|
|
|
 Приверженность терапии
Приверженность терапии
Соответствие поведения пациента рекомендациям врача, включая прием препаратов, диету и/или изменение образа жизни.
|
|
|
Воспользуйтесь поиском по сайту:

©2015 - 2026 megalektsii.ru Все авторские права принадлежат авторам лекционных материалов. Обратная связь с нами...

