 |
Обострение бронхиальной астмы на фоне ОРЗ
|
|
|
|
Респираторные инфекции (преимущественно вирусы, редко бактерии) нередко провоцируют обострения бронхиальной астмы. Респираторно-синцитиальный вирус, риновирус — наиболее частая причина бронхообструкции у детей первых месяцев жизни и триггеры ухудшения БА. Также могут провоцировать обострение аденовирусы, парагрипп, коронавирус. У некоторых пациентов повышен риск заболеваний, вызываемых пневмококком. Вирусная инфекция является адъювантом воспалительного ответа у детей с БА. Механизмы, участвующие в возникновении обструкции, включают повреждения респираторного эпителия, повышение бронхиальной гиперреактивности, стимуляцию вирус-специфических IgE-антител, увеличение выделения медиаторов и появление ответа на ингаляционные антигены.
Применяют симптоматическую терапию: при наличии лихорадки >38,5 °C используют жаропонижающие препараты (ибупрофен, парацетамол) под контролем.
Используют общие принципы терапии обострений: назначают β2агонисты КД (у детей раннего возраста через небулайзер фенотерол + ипратропия бромид, сальбутамол, сальбутамол+ипратропия бромид); при нетяжелых проявлениях бронхообструкции могут быть назначены β2-агонисты КД per os. При первом появлении симптомов респираторной инфекции возобновляют терапию ИГКС (если на данный момент ребенок их не получает) или увеличивают дозу в 1,5–2 раза и кратность введения. В раннем возрасте используют ингаляции будесонида через небулайзер. Если больной получал комбинированный препарат, включающий ИГКС и β2-агонисты ДД (будесонид/формотерол), его дозу временно увеличивают в 2 раза. В тяжелых случаях назначают системные ГКС. Терапию ИГКС следует начинать максимально рано, не дожидаясь появления свистящих хрипов. Показано, что при использовании ИГКС больные реже обращались за неотложной помощью и госпитализировались. Противовоспалительная терапия продолжается до достижения полного контроля.
|
|
|
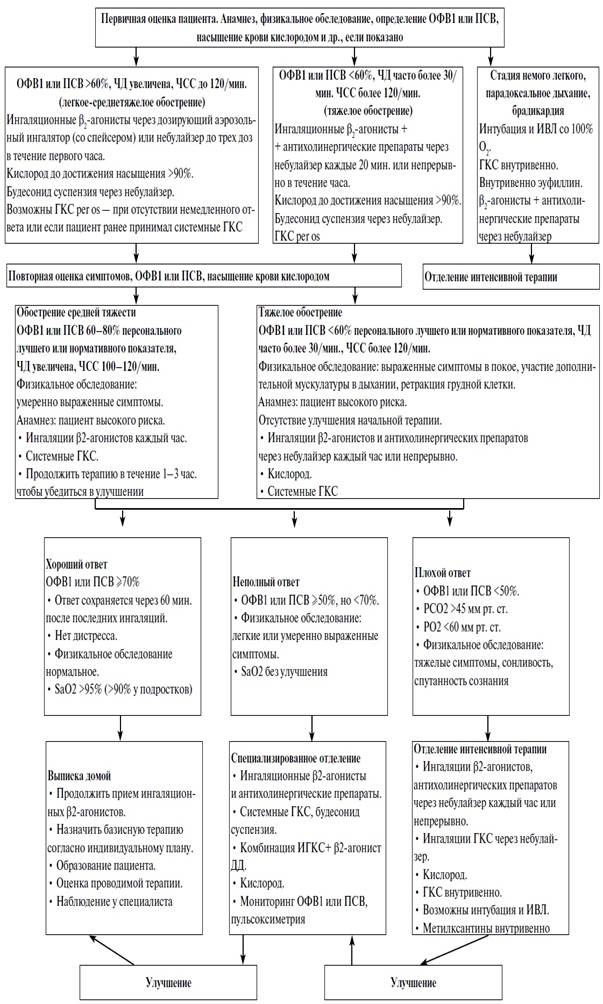
Рис. 7.2. Терапия обострений бронхиальной астмы (на догоспитальном этапе, в отделении неотложной терапии и специализированном отделении больницы)
Эффективны в предотвращении вирус-индуцированных обострений БА антагонисты лейкотриеновых рецепторов.
Антибиотикотерапия назначается по общим принципам. Показания для антибактериальной терапии:
выраженные проявления бронхиальной обструкции, не поддающиеся противоастматической терапии, с явлениями токсикоза;
· стойкая гипертермия более 3 суток;
· появление мокроты гнойного характера;
· наличие клинико-рентгенологических признаков пневмонии;
· предполагаемая бактериальная этиология инфекции.
Особенности антибактериальной терапии у пациентов с бронхиальной астмой
При проведении антибактериальной терапии по поводу интеркуррентных инфекций у пациентов с бронхиальной астмой необходимо учитывать ряд важных особенностей, прежде всего:
· высокая вероятность развития аллергической реакции на антибиотик у пациентов с атопией, особенно в период обострения;
· вероятность лекарственного взаимодействия антибиотика и препаратов для лечения бронхиальной астмы и атопии.
Наиболее часто аллергические реакции вызывают b-лактамные антибиотики и сульфаниламиды (в том числе котримоксазол). Из b-лактамов чаще всего аллергию вызывают пенициллины. Необходимо отметить, что у пациентов с аллергией на пенициллины может развиваться перекрестная аллергия на другие b-лактамные антибиотики. Однако частота перекрестной аллергии для цефалоспоринов I поколения — 11%, для цефалоспоринов II поколения — 2%, для цефалоспоринов III поколения — менее 1%. У пациентов с документированной IgE-опосредованной реакцией на пенициллины могут быть использованы без ограничения цефалоспорины 3-го и 4-го поколения.
|
|
|
В настоящее время накоплены данные о связи патогенеза бронхиальной астмы с атипичными микроорганизмами — Chlamydophila pneumoniae и Mycoplasma pneumonia. Однако окончательная роль указанных возбудителей при бронхиальной астме не определена. Предполагается, что хроническое воспаление дыхательных путей, вызванное персистированием хламидий и микоплазм, увеличивает восприимчивость бронхов к аллергенам. Макролиды (кларитромицин, азитромицин, джозамицин, рокситромицин) — единственный класс антибиотиков, применение которых рекомендовано для лечения хламидийной и микоплазменной инфекции в педиатрии. Механизм положительного действия макролидов при БА остается неясным. Показан ряд противовоспалительных и иммуномодулирующих эффектов:
· уменьшение гиперреактивности бронхов за счет снижения образования эндотелина-1 и ингибирование нейромедиаторного сокращения мышц;
· снижение продукции слизи в бронхиальном дереве с увеличением подвижности ресничек мерцательного эпителия и мукоцилиарного клиренса;
· уменьшение выделения NO в результате ингибирования синтезы оксида азота как конститутивной (cNOS), так и индуцибельной (iNOS); ингибирование эластазы нейтрофилов, супероксидных анионов;
· стабилизация клеточной дегрануляции;
· угнетение продукции различных провоспалительных цитокинов и хемокинов — ИЛ-1b и ФНО- α в моноцитах, ИЛ-1b, ИЛ-6, ФНО- α, ГМ-КСФ в тучных клетках, ИЛ-8, нейтрофилактивирующего пептид78 (ENA78) и макрофагального воспалительного протеина-1 (MIP-1) в макрофагах и лейкоцитах, ИЛ-4 и ИЛ-5 в Т-лимфоцитах;
· снижение адгезии бактерий к эпителию, что тормозит формирование биопленок.
Стандартный курс лечения острых инфекций, вызванных атипичными бактериями составляет 10–14 дней. В кохрановском мета-анализе показано, что длительное применение (не менее 4 недель) макролидов (кларитромицин, рокситромицин и азитромицин) у пациентов с бронхиальной астмой может оказывать положительное влияние на течение заболевания.
|
|
|
Риносинуситы нередко сопутствуют БА. Необходимо выявление этиологии риносинусита. Антибиотикотерапия бактериального синусита уменьшает тяжесть БА. Могут быть использованы как системные, так и ингаляционные (флуимуцил антибиотик) антибиотики через небулайзер с пульсирующей подачей аэрозоля.
Муколитики. Показан положительный эффект дополнительного назначения амброксола в составе комплексной терапии детей с обострением БА, протекающим в виде обструктивного бронхита.
Другие виды лечения
Следует избегать назначения седативной терапии при обострении бронхиальной астмы, поскольку бензодиазепины и снотворные препараты угнетают дыхание. В педиатрической практике, по возможности, следует отдавать предпочтение неинвазивным процедурам, чтобы не причинять боль и не вызывать у ребенка тревогу. После ликвидации острых явлений пациент может быть выписан из стационара, если дозы принимаемых внутрь и ингаляционных препаратов обеспечивают стабильное состояние, а показатели ПСВ превышают 70–80% от прогнозируемых или наилучших для данного больного значений.
При выписке ребенку и членам его семьи должны быть даны четкие рекомендации:
· избегать контакта с причинным фактором, который способствовал возникновению данного обострения;
· продолжить медикаментозное лечение после выписки;
· обратиться к лечащему врачу в течение 24 часов после выписки.
При этом следует подчеркнуть необходимость постоянного, регулярного лечения в амбулаторных условиях, разработки плана амбулаторного наблюдения для достижения устойчивой ремиссии, наилучших возможных показателей легочной функции.
Возникновение тяжелого обострения указывает на необходимость пересмотра текущего и перспективного планов медикаментозного лечения.
7.5. Тактика ведения детей с сопутствующими заболеваниями
Бронхиальная астма и атопический дерматит. Современная терапия АД направлена на купирование острых проявлений болезни, устранение сопутствующих этому заболеванию кожных и внекожных проявлений и на профилактику рецидивов. Наружная терапия атопического дерматита подразумевает сочетанное использование топических противовоспалительных препаратов (стероидных и нестероидных), направленных на подавление аллергического воспаления в коже, а также смягчающих/ увлажняющих средств, влияющих на различные биохимические, физико-химические и морфологические процессы в коже (см. Национальную программу «Атопический дерматит у детей. Лечение и профилактика». М., 2000). В современных алгоритмах наружной терапии атопического дерматита средства специального ухода за кожей (увлажняющие и смягчающие) входят в число обязательных уже в период острых проявлений болезни, а при стихании кожного процесса применяются самостоятельно и регулярно в течение длительного времени. Для мытья ребенка используются высококачественные моющие средства с нейтральным рН=5,5, которые не нарушают водно-липидный баланс эпидермиса, а также его барьерные функции.
|
|
|
Бронхиальная астма и аллергический ринит. Руководства ARIA и GINA рекомендуют комбинированный подход к лечению астмы и аллергического ринита. Пациенты с аллергическим ринитом должны обследоваться на предмет астмы, так же как и пациентам с астмой необходимо исключать наличие аллергического ринита. Для лечения аллергического ринита используются различные группы препаратов, действие которых на симптомы аллергического ринита может отличаться (табл. 7.5.1.)
Таблица 7.5.1. Эффективность различных групп препаратов на симптомы аллергического ринита
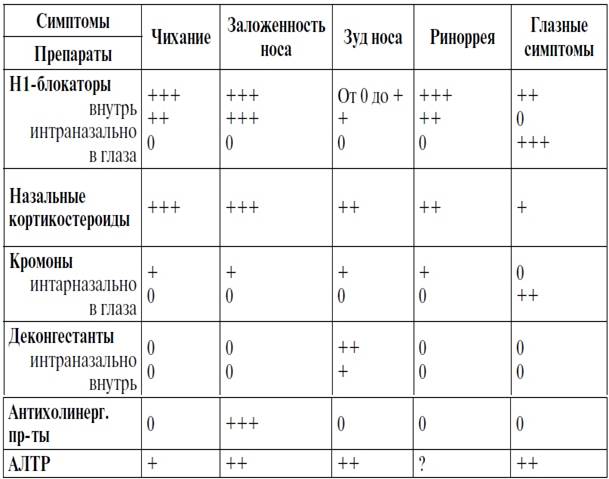
Для терапии аллергического ринита и БА используют ступенчатый подход в зависимости от степени тяжести и его влияния на БА.
При интермиттирующем АР и персистирующем легком АР назначаются:
· H1-блокаторы внутрь или интраназально;
· H1-блокаторы внутрь + деконгестанты;
· ИГКС интраназально;
· кромоны, АТРЛ.
Эффективность терапии необходимо повторно оценить через 2–4 недели.
При персистирующем АР средней тяжести и тяжелом (поэтапный подход):
· интраназально ИГКС;
· если выраженная блокада: добавить короткий курс пероральных ГКС или деконгестантов;
· возможна комбинация с ЛТРА, Н1-блокаторами.
7.6. Реабилитация
Ключевые положения:
· целью реабилитации является профилактика инвалидизации и улучшение качества жизни детей, больных бронхиальной астмой;
· методы реабилитации включают базисную терапию, немедикаментозную терапию, психолого-педагогическую коррекцию, социальную поддержку;
· принципы реабилитации включают: раннее начало; непрерывность; создание индивидуальных программ (в зависимости от тяжести и наличия сопутствующей патологии); комплексный характер программ.
|
|
|
Основными направлениями реабилитационных мероприятий являются повсеместное создание оснащенных дневных стационаров в поликлиниках и реабилитационных центрах, совершенствование специализированной санаторной помощи на местах.
В современных условиях реабилитация приобретает новые ориентиры и направления:
· обеспечение доступности и качества реабилитационных мероприятий;
· формирование системы стандартизации и управление качеством;
· разработка автоматизированных методов оценки результатов реабилитации;
· разработка и внедрение ресурсосберегающих и высокотехнологичных протоколов реабилитации.
В решении проблемы бронхиальной астмы у детей существенная роль принадлежит вопросам ранней и долговременной реабилитации больных, поскольку от ее эффективности в детском возрасте зависит дальнейшее течение болезни и статус взрослого человека.
Бронхиальная астма у детей препятствует приобретению возрастных навыков, затрудняет воспитание и обучение, ведет к изоляции и социальной депривации (так как тяжелые больные не могут посещать детские дошкольные и школьные учреждения).
Комитет экспертов ВОЗ определяет реабилитацию как процесс, целью которого является предотвращение инвалидности в период лечения заболевания и помощь больному в достижении максимальной физической, психической, профессиональной, социальной и экономической полноценности, на которую он будет способен в рамках существующего заболевания. У больных детей (в отличие от взрослых) реабилитация:
· обеспечивает не только восстановление утраченных функций, но и дальнейшее возрастное развитие всех систем, предупреждая или существенно сглаживая задержку или дисгармоничность роста и развития;
· включает комплекс медицинских и педагогических мер, направленных на максимально полную адаптацию ребенка к окружающей обстановке, на устранение социальной недостаточности.
Эффективная реабилитация возможна только при соблюдении следующих условий:
· ранняя диагностика основного заболевания;
· своевременное выявление осложнений и сопутствующей патологии;
· адекватность этапа реабилитации тяжести и периоду заболевания;
· обучение медицинского персонала, воспитателей, педагогов, занятых работой с больными детьми на всех этапах оказания медицинской и психолого-педагогической помощи;
· привлечение и обучение родителей для обеспечения непрерывного мониторинга за состоянием ребенка и восстановительного процесса;
· составление индивидуальных и дифференцированных программ.
С целью осуществления дифференцированного подхода к восстановительным мероприятиям по отношению к каждому больному необходимо правильно определить его реабилитационный потенциал и прогноз.
Реабилитационный потенциал — комплекс биологических и психофизиологических характеристик человека, а также социально-средовых факторов, позволяющих в той или иной степени реализовать его потенциальные способности. Он определяется совокупностью медицинских, социальных, психологических и экономических факторов.
Реабилитационный прогноз исходит из предполагаемой вероятности реализации реабилитационного потенциала.
Медицинские аспекты, безусловно, занимают главное место в системе реабилитации. В этой связи при бронхиальной астме как в период обострения, так и в период ремиссии лечебные мероприятия необходимо направить на подавление основного морфологического субстрата — хронического воспаления дыхательных путей. При этом основная задача этапа реабилитации — максимальное использование немедикаментозных методов лечения.
В то же время эффективная реабилитация больных возможна лишь при комплексном воздействии на организм ребенка, в том числе и на сопутствующие заболевания, хронические очаги инфекции и т. д.
Реабилитация больных бронхиальной астмой немыслима без учета психологических факторов, оценки личности больного ребенка, отношения его и родителей к болезни и терапии. Зачастую здесь необходима консультация психолога и определяемые им различные методы индивидуальной или групповой психотерапии и психокоррекции. Важен и педагогический аспект реабилитации, затрагивающий коррекционновоспитательную работу с детьми.
Следует особо подчеркнуть, что родители — основные участники реабилитации, особенно если ребенок по тем или иным причинам не посещает учебно-воспитательное учреждение. Задача родителей — помочь ребенку в сложных условиях болезни, раскрыть весь заложенный в него природой потенциал развития, сформировать компенсаторные возможности, подготовить к школе, сделать максимально приспособленным к пребыванию в детском коллективе и в перспективе к максимальной интеграции в общество. Социальные аспекты реабилитации могут быть реализованы только после полноценного использования медицинской, психолого-педагогической работы: возвращения больного инвалидизирующей бронхиальной астмой в детское дошкольное учреждение, школу, коллектив сверстников. Поэтому эффективность реабилитационных мероприятий также должна рассматриваться в медицинском, психолого-педагогическом и социальном аспектах.
Санаторно-курортное лечение для больных бронхиальной астмой В современном комплексе лечебно-профилактических мероприятий важное место занимает санаторно-курортное лечение. Основными нормативными документами, регламентирующими деятельность детских пульмонологических санаториев, являются: «Санитарно-эпидемиологические требования к устройству, содержанию и организации работы детских санаториев», Санитарно-эпидемиологические правила и нормативы (СанПиН 2.4.2.2843–11); «О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях Российской Федерации (приказы Минздравразвития России от 5 августа 2003 г. № 330, от 7 октября 2005 г., от 10 января 2006 г. № 2, от 26 апреля 2006 г. № 316); стандарты санаторно-курортной помощи (приказ Минздравразвития России от 22 ноября 2004 г. № 212). В санаторно-курортных условиях при БА рекомендуется:
· природные лечебные факторы (климатотерапия, спелеотерапия, галотерапия, бальнеотерапия, пелоидотерапия);
· лечебные факторы механической природы (лечебный массаж, баротерапия, рефлексотерапия, мануальная терапия и др.);
· аэрозольная (ингаляционная) терапия;
· лечебные физические факторы электромагнитной природы (лекарственный электрофорез, электросонтерапия, лечебное применение переменного электрического тока, электрического и магнитного полей и других методов аппаратной физиотерапии);
· лечебная физкультура.
|
|
|


