 |
Лучевая терапия и химиотерапия
|
|
|
|
Показана пациентам при опухолях вестибулярного и среднего отделов гортани. Проводится как в предоперационном режиме (40-45Гр), так и в лечебном по радикальной программе (70Гр). По данным отечественных и зарубежных авторов, 70-80% больных раком гортани I-II стадий может быть излечено (используя последний режим облучения) и 45-52% - при III стадии. Противопоказаниями к проведению лучевой терапии на первом этапе являются:
1) выраженный стеноз гортани;
2) хондроперихондрит гортани;
3) наличие отдаленных метастазов;
4) прорастание опухоли в окружающие органы (пищевод, трахею) и ее распад;
5) неподвижные конгломераты метастазов;
6) тяжелое общее состояние, вызванное прогрессированием туберкулеза, диабета, заболевания сердечно-сосудистой системы;
7) подскладочный отдел гортани.
Совершенствование лучевого и хирургического методов лечения больных раком гортани тесно связаны между собой. С увеличением степени лучевого повреждения опухоли расширяются показания к использованию ионизирующего излучения как самостоятельного радикального пособия и повышаются возможности осуществления резекций гортани у больных III стадии заболевания. Это предъявляет к лучевой терапии новые требования:
1) обеспечить достаточный онкологический радикализм таких операций;
2) при резекциях гортани особое значение приобретает сохранность не только резорбтивной, но и репаративной функции окружающих опухоль нормальных тканей, поскольку в этих случаях заживление послеоперационных ран идет труднее в виду травмы хрящей гортани.
При раке гортани для выбора лечебной тактики проводят тщательное обследование больных и определяют показание или противопоказания к лучевому либо хирургическому лечению. Противопоказаниями к операциям общего характера включают декомпенсацию основных жизненно важных органов и систем. К нерезектабельным относятся опухоли, которые прорастают в соседние органы, образуя с ними единый инфильтрат без четких границ, или неподвижный конгломерат метастатических узлов в регионарных зонах. Противопоказания к лучевой терапии ограничены наличием обширного опухолевого поражения с некрозом, кровотечением, хондро-перихондритом, выраженным стенозом.
|
|
|
У больных с I и II стадиями при лучевом лечении, как правило, достигается излечение 75-90%. Исключение составляют лишь единичные пациенты с радиорезистентными опухолями. При III стадии поражения на излечение лучевым методом можно рассчитывать не более чем у 30-40% пациентов. У остальных лучевая терапия будет первым этапом комбинированного лечения.
При комбинированном лечении интервал между подведением и операцией не должен превышать 2,5-3-х недель. Как показали морфологические исследования, оставшиеся после облучения в этой дозе жизнеспособности опухолевые клетки начинают через 3-4 недели репопулировать (возобновлять рост).
Объем облучения определяется первичной локализацией опухоли и ее распространенностью. В виду высокой тенденции к метастазированию рака верхнего (вестибулярного) и нижнего (подскладочного) отделов гортани при этих локализациях всегда одновременно с первичным очагом облучению подвергаются зоны регионарного метастазирования на шее с обеих сторон. Нижней границей облучения является ключица. Верхняя граница соответствует горизонтальной ветви нижней челюсти.
Только при вестибулярной локализации опухоли верхняя граница поля поднимается на 1,5-2 см выше. Высота таких полей 10-12 см.
При раке голосовых складок I и II степени чаще всего применяют два боковых встречных поля под углом 90 градусов, 6 см высота, 6 см ширина. При больших метастатических конгломератах на шее можно рекомендовать поля, направленные сзади наперед под углом 110 градусов.
|
|
|
При облучении по радикальной программе после подведения 40Гр объем облучения сокращается за счет уменьшения высоты полей до 8 см, а при раке голосовых складок до 5 см.
Наряду с методикой классического фракционирования по 2Гр (5 раз в неделю) 40Гр применяются фракции по 3,3 Гр (1,65 с каждого поля) 3 раза в неделю с интервалом 48 часов (10 сеансов 33 Гр). Длительность предоперационного облучения сокращается с 26-28 до 22 дней.
Альтернативным методом лучевой терапии является лазерная деструкция опухоли. Лазерная деструкция опухоли показана при раке I степени. Широко используются отечественные медицинские лазеры: АИГ-тодимовый лазер с непрерывным режимом излучения «Радуга» (длина волны 1,06 мкм, мощность 10-50 Вт) и АИГ-тодимовый лазер с импульсным режимом излучения «Мелаз» (длин волны 1,06 мкм, мощность 10-80 Вт, частота импульсов 3,10 гц).
Химиотерапия может проводиться в режимах неоадъювантной, адъювантной и лечебной химиотерапии.
Хирургическое лечение
Противопоказаниями к операциям общего характера включают декомпенсацию основных жизненно важных органов и систем. К нерезектабельным относятся опухоли, которые прорастают в соседние органы, образуя с ними единый инфильтрат без четких границ, или неподвижный конгломерат метастатических узлов в регионарных зонах.
Хирургическое лечение первичного очага. При хирургическом лечении рака гортани применяют три основных вида операций: 1) полное удаление гортани (хордэктомия); 2) резекции; 3) реконструктивные вмешательства.
Хордэктомия (рис. 18, 19). Хордэктомию выполняют при первичном или рецидивном раке средней трети голосовой складки с экзогенной формой роста и сохранением ее подвижности, соответствующими Т1. В ряде случаев хордэктомия выполняется без предварительной трахеотомии. Предварительная трахеотомия обеспечивает спокойное дыхание в течении 2-3 дней после операции и не утяжеляет послеоперационный период.
Делают срединный разрез кожи и подкожной клетчатки, который ведут вниз от верхнего края щитовидного хряща до дуги перстневидного хряща или до ярёмной вырезки грудины, если с помощью одного разреза собираются произвести и трахеотомию. Трахеотомию можно выполнить, применив поперечный разрез, и тогда срединный разрез можно довести до дужки перстневидного хряща. В обоих случаях вмешательство начинают с трахеотомии (рис. 18). Тупым и острым путём расслаивают переднюю группу мышц шеи и обнажают переднюю часть щитовидного хряща и щитоперстневидную (коническую) связку. Поперечным разрезом вдоль нижнего края щитовидного хряща производят коникотомию. Рассекают по средней линии щитовидный хрящ (рис. 18).
|
|
|
После тиреотомии пластинки хряща крючками разводят в стороны (рис.19). Отслаивают внутренний листок надхрящницы с прилегающими к ней элементами голосовой складки. Надхрящницу отслаивают спереди назад от комиссуры до уровня голосового отростка черпаловидного хряща, кверху – до вестибулярной складки, книзу – не доходя 0,5-0,3 см до нижнего края щитовидного хряща. Убедившись, что такое отслоение позволит удалить опухолевый очаг – выполняют иссечение опухолевого очага в пределах здоровых тканей. После выполнения внутреннего разреза кзади от опухоли (отсечение поражённой голосовой складки от черпаловидного хряща) отслаивают голосовую складку снизу. Затем производят верхний разрез по дну гортанного желудочка, прижимаясь к вестибулярной складке, так, что слизистую оболочку, выстилающую этот желудочек, полностью удаляют. На слизистую накладываются швы. Послойно ушивают рану.
| Рис. 18. Хордэктомия. Положение больного на операционном столе (в рамке сверху). Разрезают кожу по средней линии шеи (в рамке снизу). После рассечения кожи и фасции до щитовидного хряща и щитоперстневидной мембраны крючками отодвигают кнаружи грудиноподъязычную и грудинощитовидную мышцы. Рассекают продольно щитовидный хрящ. (В.И.Чиссов «Онкология-2000» Электронный учебник) |

| Рис. 19. Хордэктомия. Крючками разводят пластинки щитовидного хряща, вскрывают просвет гортани и производят иссечение голосовой складки. Дефект слизистой оболочки гортани ушивают узловатыми швами (в рамке сверху). Накладывают швы на рану щитовидного хряща. (В.И.Чиссов «Онкология-2000» Электронный учебник) |
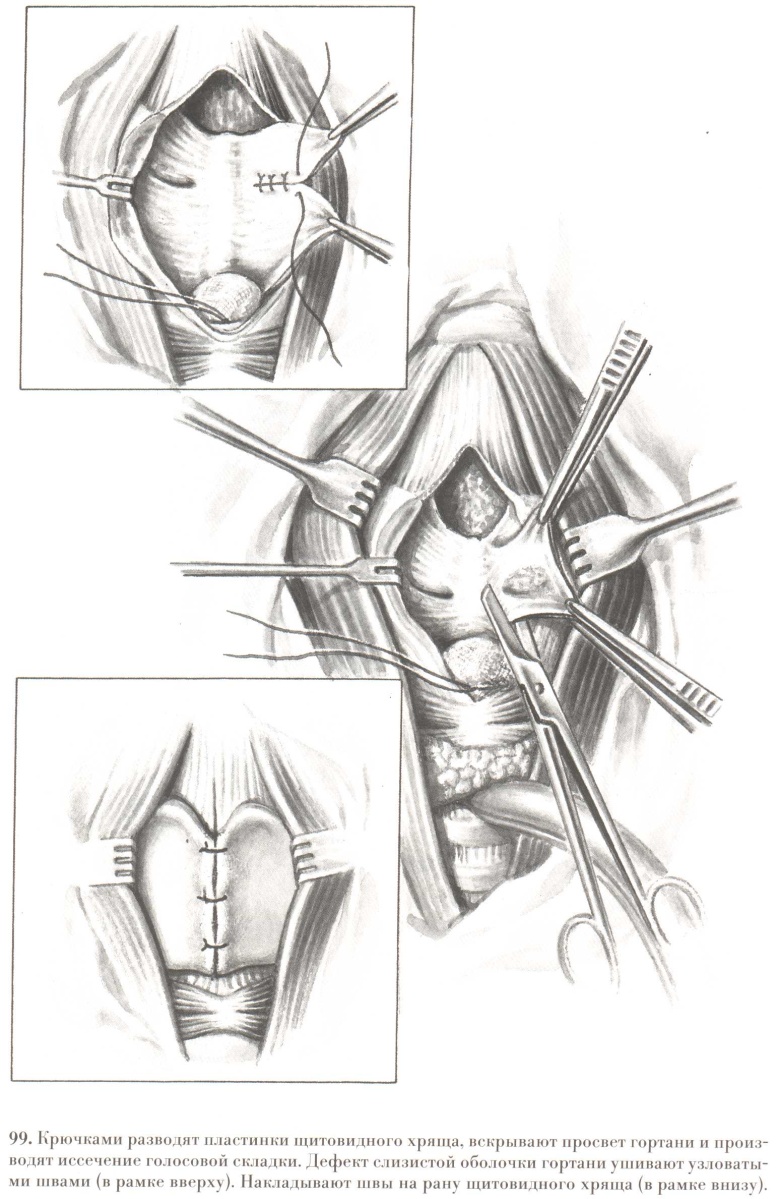
|
|
|
Боковая резекция гортани. Показанием к боковой резекции гортани являются опухоли среднего отдела гортани, иммобилизующие голосовую складку, распространяющиеся на гортанный желудочек, вестибулярную складку и даже на нижний отдел гортани, при условии, что в процесс не вовлечены комиссура и черпаловидный хрящ.
Начальные этапы операции не отличаются от таковых при хордэктомии. Срединный разрез кожи и подкожной клетчатки ведут сверху вниз, начиная на 1,5-1 см выше верхнего края щитовидного хряща, до ярёмной вырезки. Обнажают трахеею и производят трахеотомию. До этого момента операцию выполняют под местным обезболиванием или масочным наркозом, последующие этапы - уже под интратрахеальным наркозом. И при этой операции трахеотомия может быть выполнена с помощью поперечного разреза, не соединённым с вертикальным срединным. Тупым путём расслаивают переднюю группу мышц шеи, обнажают угол щитовидного хряща. Хрящ на стороне поражения освобождают от прикрепляющихся к нему мышц. Вскрывают просвет гортани поперечным разрезом щитоперстневидной связки вдоль нижнего края щитовидного хряща. Через этот разрез в просвет гортани вводят одну из бранш ножниц или специальных щипцов и рассекают строго по средней линии вместе с наружным и внутренним листками надхрящницы и слизистой оболочкой. Рассечь хрящ легче с помощью циркулярной пилы.
Объём удаляемых тканей находится в прямой зависимости от распространённости опухолевого процесса. Если опухоль не выходит за пределы голосовой складки, можно оставить полоску щитовидного хряща вдоль верхнего и такую же вдоль нижнего его края. Иссекают в пределах здоровых тканей поражённую голосовую складку с подлежащим участком щитовидного хряща.
При таком варианте боковой резекции гортани остается сравнительно хороший каркас, что является предпосылкой формирования широкого просвета гортани и восстановления основных её функций. Если опухоль распространяется на гортанный желудочек и вестибулярную складку, горизонтальную полоску щитовидного хряща можно оставить только снизу. Верхний разрез проводят выше верхнего края хряща по щитоподъязычной мембране.
Почти полностью удаляют пластинку щитовидного хряща, если опухоль занимает все три отдела (кверху распространяется на вестибулярную складку, а книзу – на нижний отдел гортани). Остаётся только вертикальная полоска хряща вдоль заднего края пластины. Эта пластина соединяет нижний и верхний рога щитовидного хряща. Верхний горизонтальный разрез проводят по щитоподъязычной мембране, а нижний – по щитоперстневидной связке. Разрезы проводят на уровнях, которые определяют в зависимости от границ опухолевого очага.
|
|
|
Переднебоковая резекция гортани (рис. 20). Переднебоковую резекцию гортани производят при ограниченном первичном или рецидивном раке одной из голосовых, вестибулярных складок и передней комиссуры, соответствующим Т1-2.
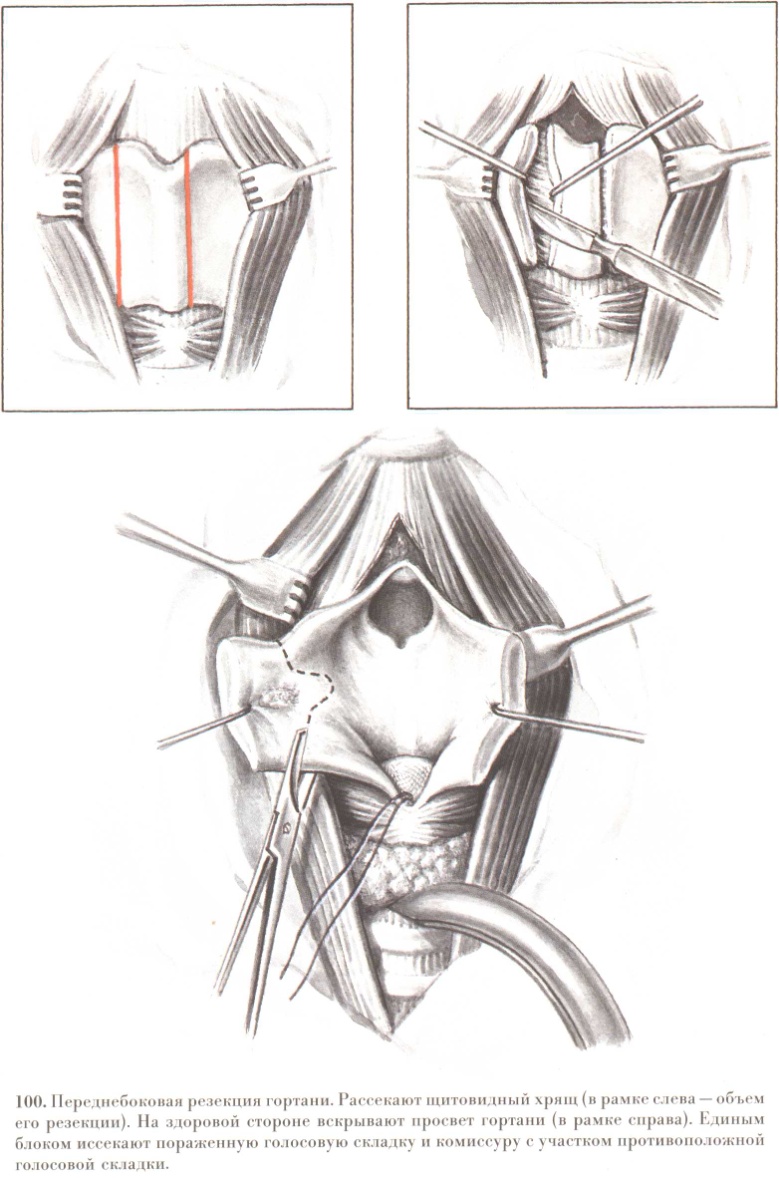
Рис. 20. Переднебоковая резекция гортани. Рассекают щитовидный хрящ (в рамке слева - объем его резекции). Вскрывают просвет гортани (в рамке справа). Единым блоком иссекают пораженную голосовую связку и комиссуру с участком противоположной голосовой связки.
(В.И.Чиссов «Онкология-2000» Электронный учебник)
Обязательным условием для выполнения этого вида резекции следует считать сохранение подвижности пораженной голосовой складки, а также интактность черпаловидного хряща.
Срединным разрезом кожи, подкожной клетчатки и поверхностной фасции шеи от подъязычной кости до ярёмной вырезки грудины обнажают переднюю группу мышц шеи, расслаивают их тупым путём и отводят крючками в стороны. Обнажают трахею и производят трахеотомию. До трахеотомии операцию проводят под местной анестезией, реже – под масочным наркозом. Трахеотомию можно выполнить с помощью поперечного разреза, проведённого на 2-3 см ниже уровня дужки перстневидного хряща. Тогда продольный срединный разрез доводят только до уровня дужки упомянутого выше хряща. Два подобных разреза допустимы при высокой шее. Широко обнажают щитовидный хрящ и его угол. Разрезом конической связки вдоль нижнего края щитовидного хряща вскрывают просвет гортани. В отличие от боковой резекции, при которой щитовидный хрящ рассекают строго по средней линии, при переднебоковой этот разрез смещён от средней линии в сторону, противоположную поражению, на 1-1,5 см.
Верхний и нижний горизонтальные разрезы ведут от срединного разреза до рога (верхнего, нижнего) щитовидного хряща. Если позволяют размеры опухоли, то лучше сохранить полоску хряща, соединяющую верхний и нижний его рога, что является залогом хорошего функционального результата. Перстневидный хрящ остаётся фиксированным с двух сторон посредством нижних рогов щитовидного хряща. Сохранение обычного положения перстневидного хряща способствует удержанию обоих черпаловидных хрящей на одинаковом уровне.
Передняя резекция гортани (рис. 21). Передняя резекция гортани (фронтальная) заключается в удалении передней комиссуры прилегающих к ней участков обеих голосовых складок. Показанием к операции являются опухоли, исходящие из комиссуры и поражающие, кроме того, прилегающие к ней участки обеих голосовых складок.
Срединным разрезом кожи, подкожной клетчатки и поверхностной фасции шеи от подъязычной кости до ярёмной вырезки грудины обнажают переднюю группу мышц шеи. Расслаивают их тупым путём и отводят крючками в стороны, обнажая передние отделы гортани и несколько верхних колец трахеи. Выполняют трахеотомию. Эту часть операции проводят под местным обезболиванием. В дальнейшем операцию продолжают под интубационным наркозом.
Вскрывают просвет гортани поперечным разрезом конической связки (рис. 21). Через этот разрез в просвет гортани вводят браншу ножниц или специальных щипцов и рассекают снизу вверх пластину щитовидного хряща на стороне менее выраженного поражения, отступя от средней линии таким образом, чтобы она прошла на 0,5 см кзади от границ опухоли.

Рис. 21. Передняя резекция гортани.
(Ф. Шульц, Хирургическое лечение рака гортани, 2004г.)
Верхний горизонтальный разрез проводят выше верхнего края щитовидного хряща и мягких тканей на стороне, противоположной первому аналогичному разрезу. В отличии от первого второй разрез проводят после осмотра просвета гортани.
После выполнения этого этапа операции, оставшиеся участки голосовых складок подшивают к краям щитовидного хряща. Рану зашивают наглухо.
Удаление надгортанника. Изолированное удаление надгортанника считают целесообразным при поражении его свободной части без перехода опухоли на валекулы и коренья зыка.
Срединным разрезом кожи, подкожной клетчатки и поверхностной фасции от подъязычной кости до верхних колец трахеи обнажают переднюю группу мышц шеи, тупо расслаивают их и крючками разводят их в стороны. Обнажают щитоподъязычную мембрану и передние отделы щитовидного хряща. Производят трахеотомию. Трахеотомию, как и при других резекциях можно, можно производить с помощью как срединного, так и горизонтального разреза. Эти этапы вмешательства выполняют под местным обезболиванием или под масочным наркозом, а последующие под интратрахеальным.
Следующим этапом операции является подподъязычная фаринготомия. При её выполнении стараются сохранить мышцы, прикрепляющиеся к подъязычной кости снизу. Желательно рассечь только щитоподъязычную мембрану вдоль нижнего края подъязычной кости. После подподъязычной фаринготомии в рану выводится свободная часть надгортанника. На стороне менее выраженного поражения выполняется боковая фаринготомия.
Под контролем зрения, ориентируясь на границы опухолевого очага, производят второй вертикальный разрез сверху вниз от подъязычной кости до верхнего края щитовидного хряща. Разрез проходит вдоль верхнего рога щитовидного хряща. При выполнении этого и предыдущего (боковая фаринготомия) разрезов нужно помнить о верхнем сосудистом пучке гортани.
После выполнения этих разрезов надгортанник оказывается выделенным с трёх сторон – с боков и сверху. При проведении боковых разрезов пересекают черпалонадгортанные складки вблизи надгортанника. Остаётся отделить его от щитовидного хряща. Для этого вдоль верхнего края этого хряща на 1 см вправо и влево от средней линии разрезают надхрящницу и отслаивают её внутренний листок вместе с основанием надгортанника, который затем отсекают. Таким образом, удаётся полностью удалить надгортанник с клетчаткой преднадгортанникового пространства, не вскрывая его. Вводят носопищеводнный зонд и ушивают рану послойно наглухо. После восстановления акта глотания при свободном дыхании с закрытой трахеотомической трубкой её можно удалить.
Горизонтальная резекция гортани (рис. 22, 23, 24). Надскладочную горизонтальную резекцию гортани осуществляют при ограниченном первичном или рецидивном раке фиксированного отдела надгортанника, соответствующим Т 1-2. Необходимым условием выполнения данного вида резекции являются интактность голосовых складок и черпаловидных хрящей.
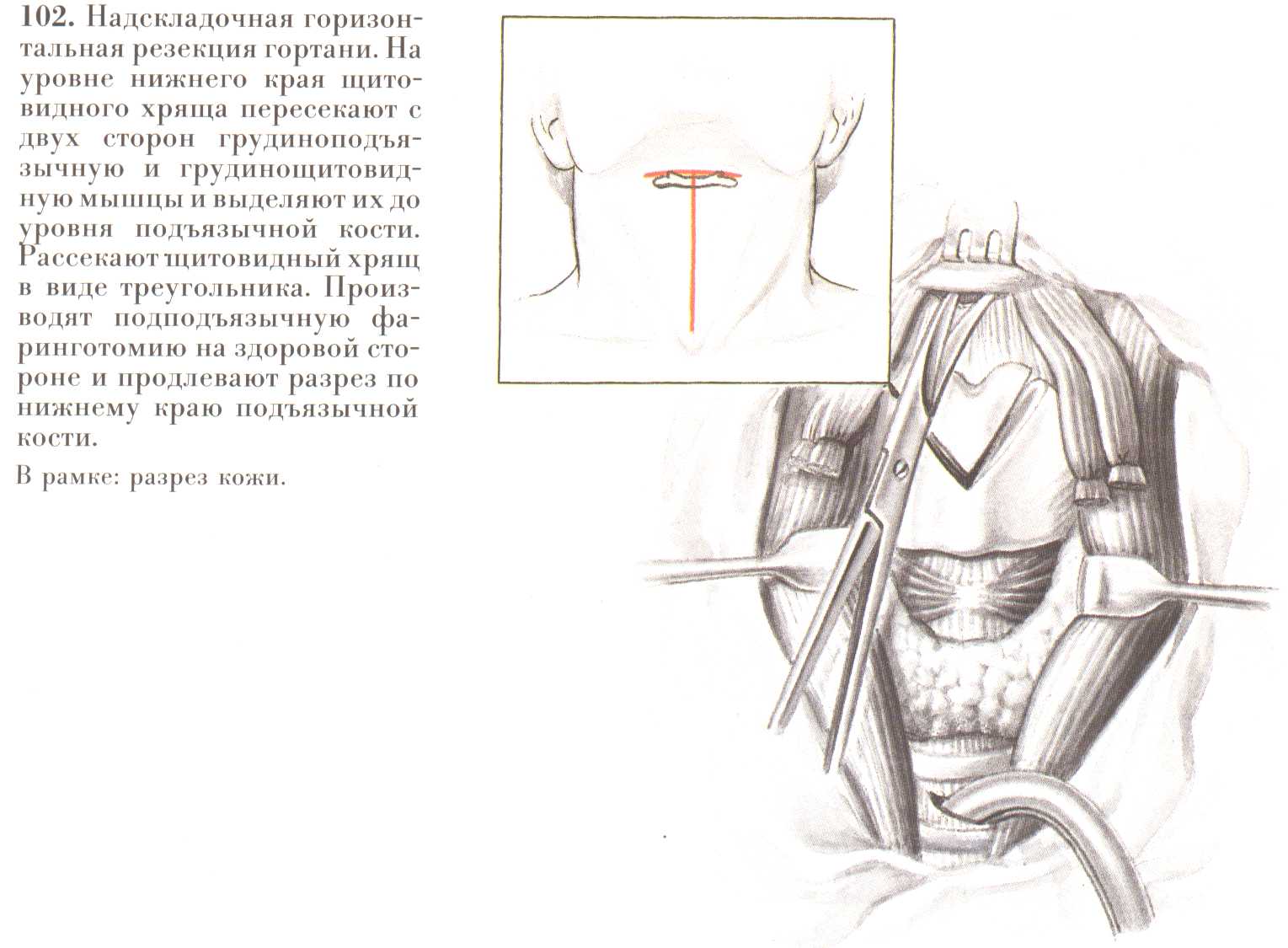
При выполнении горизонтальной резекции гортани (методика предложена В.С.Погосовым и В.Ф.Антонивом в 1963 году) разрез кожи, подкожной клетчатки и поверхностной фасции и передних мышц шеи начинают на уровне подъязычной кости и ведут вниз вдоль внутреннего края грудино-ключично-сосцевидной мышцы. На уровне 2-3-го полукольца трахеи разрез поворачивают внутрь и ведут до подъязычной кости. Формируют единый языкообразный кожно-мышечный лоскут с основанием у подъязычной кости, состоящий из кожи, подкожной клетчатки, поверхностной фасции, подкожной мышцы и передней группы мышц шеи. Этот лоскут отслаивают снизу вверх до подъязычной кости. Прежде чем приступить к формированию лоскута, производят трахеотомию.
Дальнейшие этапы операции выполняют под интратрахеальным наркозом через трахеостому. Обнажив щитовидный хрящ и щитоподъязычную мембрану, производят подподъязычную фаринготомию, скальпирую при этом нижнюю поверхность подъязычной кости, не входя в контакт с преднадгортанниковой клетчаткой. На стороне менее выраженного поражения сверху вниз от верхнего горизонтального разреза вдоль верхнего рога щитовидного хряща рассекают слизистую оболочку и щитоподъязычную мембрану до верхнего края щитовидного хряща. Переднюю стенку удаётся приподнять, отвернув вниз и в сторону, осмотреть боковые границы новообразования.
Вертикальный разрез продолжают на щитовидный хрящ и проводят его до необходимого предела. Аналогичным образом проводят второй вертикальный разрез на стороне более выраженного поражения, соразмеряя линию разреза с границей опухоли. При выполнении вертикальных разрезов нужно помнить о верхнегортанных сосудах, которые рассекают между зажимами и лигируют. Остаётся отсечь поражённую часть гортани снизу.
Приподняв её кверху и отвернув вниз по направлению к трахеостоме, внимательно изучают границы новообразования. Только после этого по дну желудочков отсекают поражённую часть гортани. В состав удаленного блока входят вестибулярные и часть черпалонадгортанных складок, надгортанник и клетчатка преднадгортанникового пространства. После выполнения этого этапа операции вводят носопищеводнный зонд и закрывают дефект передней стенки глотки и гортани кожно-мышечным лоскутом. Мышцы языкообразного лоскута фиксируют швом к оставшейся части щитовидного хряща. Второй этаж швов накладывают на кожу.
Второй вариант операции Погосова-Антонива носит более расширенный характер (рис. 25, 26). Используя этот вариант при крайне низкой границе опухоли надгортанника, поразившей комиссуру. В этом случае наряду с надгортанником, преднадгортанниковой клетчаткой и значительной части желудочковых складок обоих гортанных желудочков иссекают передние трети обоих голосовых складок и комиссуру вместе с прилегающим хрящом.
| Рис.22. Надскладочная горизонтальная резекция гортани. На уровне нижнего края щитовидного хряща пересекают с двух сторон грудиноподъязычную и грудинощитовидную мышцы и выделяют их до уровня подъязычной кости. Рассекают щитовидный хрящ в виде треугольника. Производят подъязычную фаринготомию на здоровой стороне и продлевают разрез по нижнему краю подъязычной кости. В рамке разрез кожи. (В.И.Чиссов «Онкология-2000» Электронный учебник) |
| Рис. 23. В рану выводят надгортанник и единым блоком иссекают на уровне гортанных желудочков обе вестибулярные складки, надгортанник вместе с преднадгортанниковой клетчаткой и резецированным щитовидным хрящом. В рамке объем иссекаемых тканей. (В.И.Чиссов «Онкология-2000» Электронный учебник) |
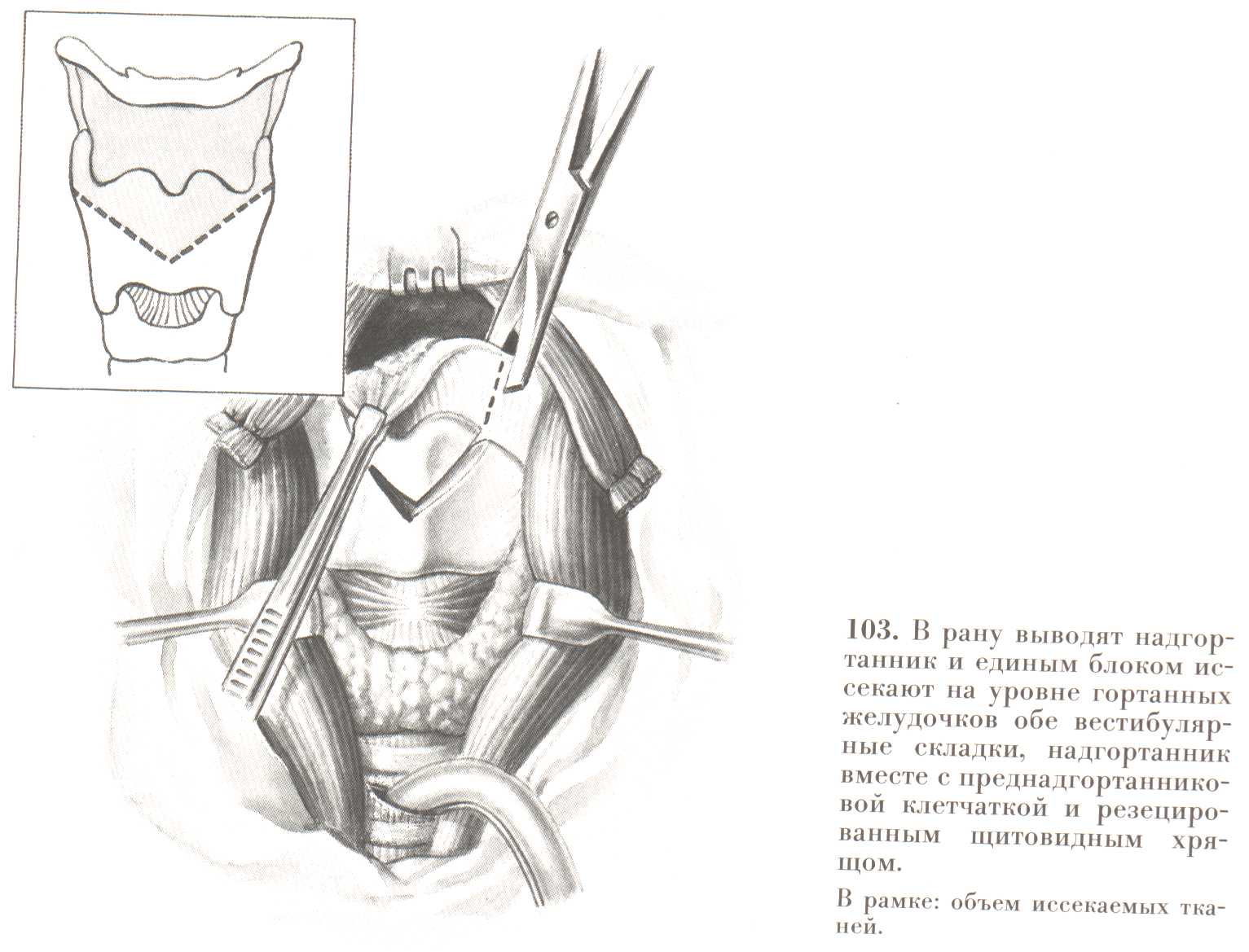
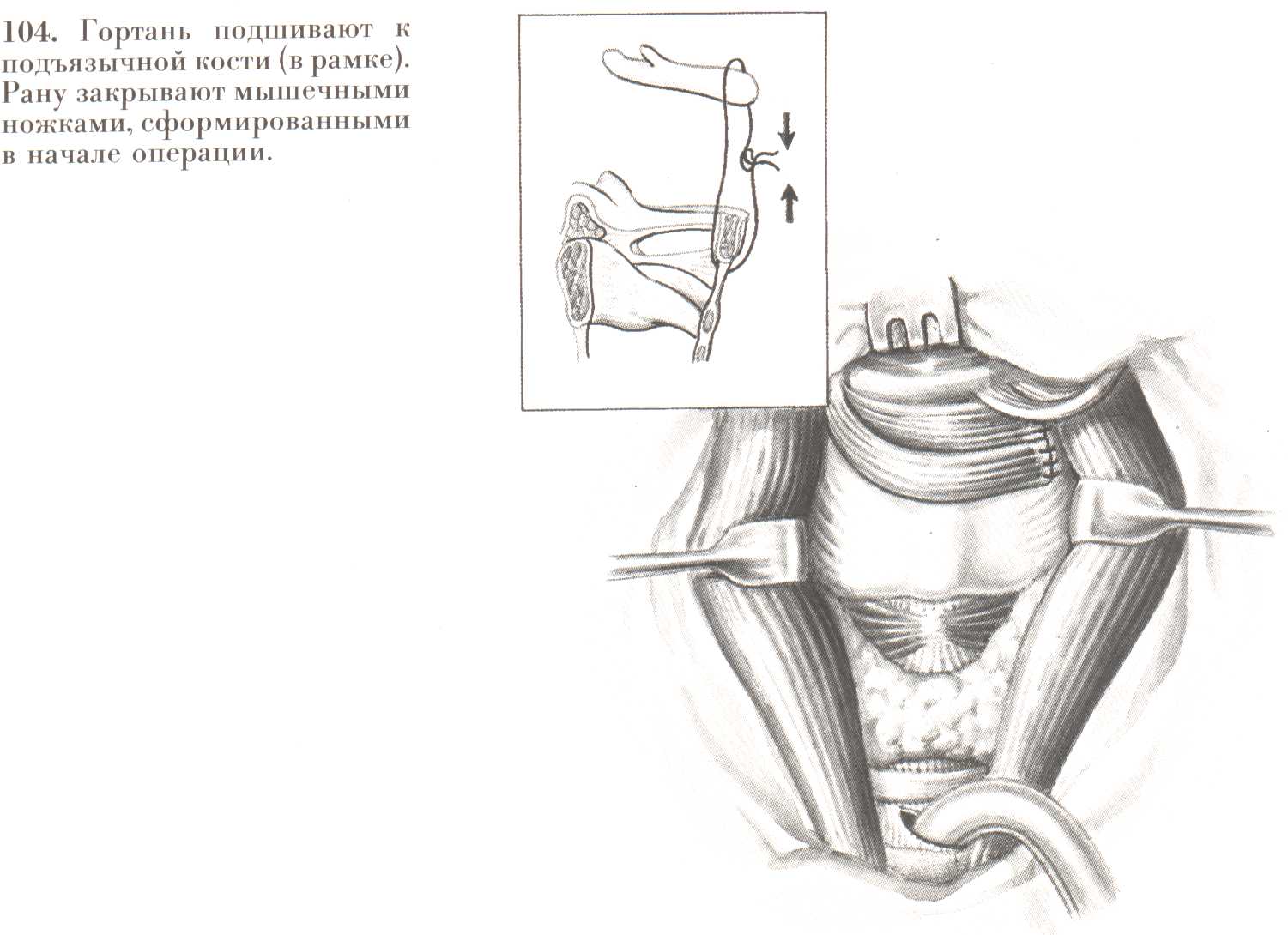
Рис. 24. Гортань подшивают к подъязычной кости (в рамке). Рану закрывают мышечными ножками, сформированными в начале операции.
(В.И.Чиссов «Онкология-2000» Электронный учебник)
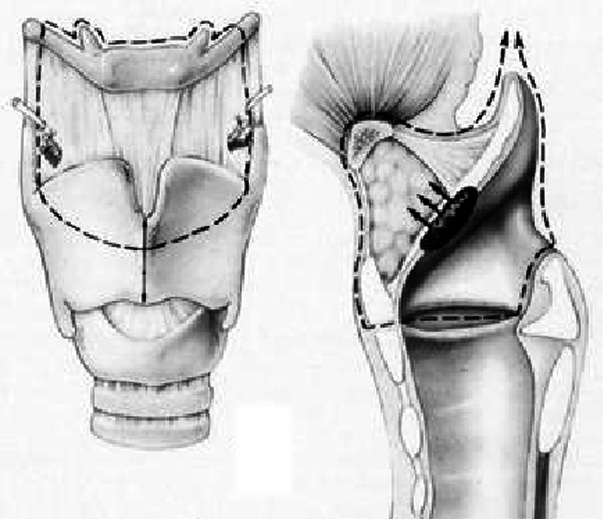
Рис. 25. Расширенный вариант операции Погосова-Антонива (1).
(Ф. Шульц, Хирургическое лечение рака гортани, 2004г.)
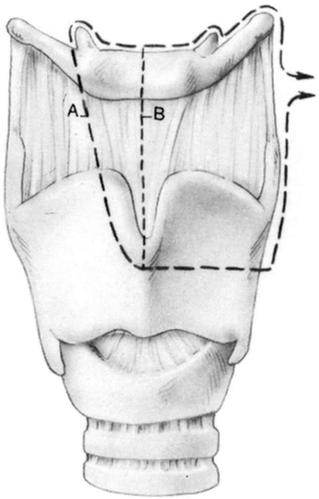
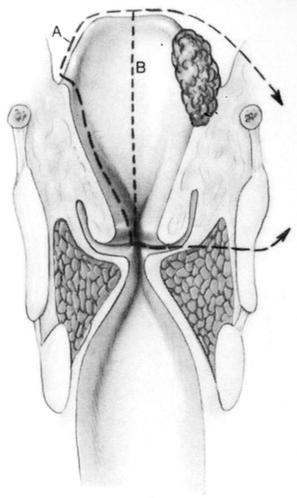
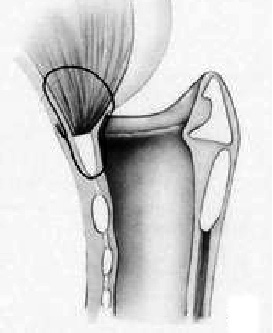
Рис. 26. Расширенный вариант операции Погосова-Антонива (2).
(Ф. Шульц, Хирургическое лечение рака гортани, 2004г.)
Реконструктивные операции. Реконструктивные вмешательства показаны при опухолях III стадии, если невозможно ограничиться резекцией гортани.
По мере увеличения объёма реконструктивных операций их можно сгруппировать следующим образом: 1) крикоэпиглотопексия; 2) крикогиодопексия; 3) трахеоэпиглотопексия; 4) подтягивание перстня или трахеи к корню языка; 5) создание части дыхательной трубки из кожных лоскутов.
Крикоэпиглотопексия(рис. 27) показана при раке III стадии, занимающем голосовые складки, гортанные желудочки и вестибулярные складки.
Под интратрахеальным наркозом через трахеостому проводят срединный Т-образный или фартукообразный разрез. После отслойки кожных лоскутов освобождают гортань от прикрепляющихся к ней мышц спереди и с боков. Пересекают перешеек щитовидной железы. Мобилизуют трахею, освобождая её от окружающих тканей спереди и с боков. Производят подподъязычную фаринготомию, отступя от тела подъязычной кости на 1-1,5 см. Прежде чем вскрыть просвет гортани, тщательно выделяют клетчатку преднадгортанникового пространства, смещая её сверху вниз к основанию надгортанника. Поперечным разрезом рассекают надгортанник на 1 см выше предполагаемой верхней границы опухоли. Разрез ведут в одну и другую сторону от средней линии до черпалонадгортанных складок. Чтобы мобилизовать гортань и последующее разрезы вести соответственно с распространённостью опухолевого процесса, определяя его границы визуально, пересекают верхние рожки щитовидного хряща. Гортань смещают книзу. Поперечным разрезом конической связки вдоль верхнего края дужки перстневидного хряща вскрывают просвет гортани снизу. Производят дизартикуляцию щитоперстневидных суставов, пересекают с двух сторон перстнещитовидные мышцы и получают возможность двинуть нижний край удаляемого блока тканей кпереди. Становится доступной осмотру стенка гортани.

Рис. 27. Крикоэпиглотопексия.
(Ф. Шульц, Хирургическое лечение рака гортани, 2004г.)
Под контролем зрения отделяют гортань от глотки, сохраняя перстневидный хрящ и перстнечерпаловидные суставы (по возможности стараются оставить тело и мышечный отросток черпаловидных хрящей) Разрезом снизу вверх, проходящим через основание голосового отростка черпаловидного хряща, а затем вдоль черпалонадгортанной складки отделяют гортань от глотки с одной, а затем аналогичным образом с другой стороны. При выделении гортани снизу и с боков стараются сохранить возвратные нервы, большую часть черпалонадгортанных хрящей и слизистую оболочку грушевидных синусов. Сохранение задней стенки гортани даёт хорошие предпосылки для восстановления разделительной, а следовательно, голосовой и дыхательной функций после реконструкции.
При данном варианте операции в удаляемый блок входит большая часть гортани с содержимым преднадгортанникового пространства. Остаются только свободная часть надгортанника, части черпаловидных хрящей и перстневидный хрящ. Сшивают слизистую оболочку передней части пищепроводных путей со слизистой оболочкой межчерпаловидной области, затем соединяют края слизистой оболочки грушевидных синусов и боковых стенок трахеи (воссоздание черпалонадгортанных складок). Создание наружного кольца вновь формируемой гортани завершают подшиванием к дужке перстня свободной части надгортанника. Основную операцию заканчивают фиксацией дужки перстня к телу подъязычной кости. До наложения швов на слизистую оболочку передней стенки пищевода и межчерпаловидной области в просвет пищевода вводят носопищеводный зонд. Заканчивают операцию послойным ушиванием раны и формированием стойкой трахеостомы.
Крикогиодопексиювыполняют аналогичным образом. В отличие от описанного выше вмешательства при ней надгортанник удаляют полностью (рис. 28). Показания к этой операции те же, что и к крикрэпиглотопексии, плюс поражение опухолевым процессом надгортанника и черпалонадгортанной складки. При данной операции из корня языка можно создать складку, напоминающую свободную часть надгортанника, которая после фиксации дужки перстня к телу подъязычной кости должна нависать над входом во вновь созданную гортань.
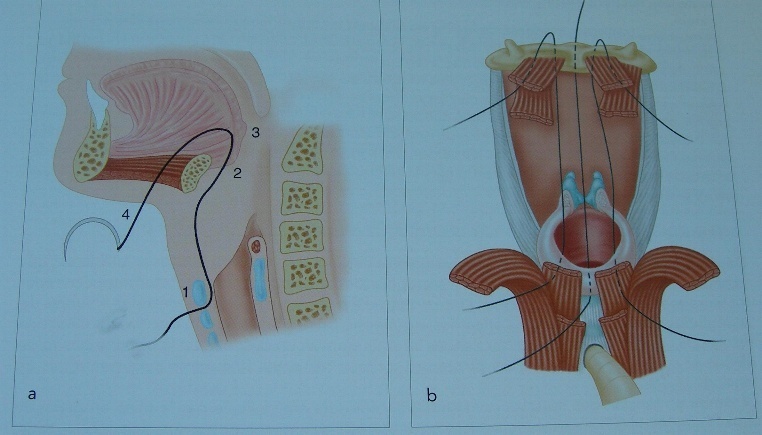
Рис. 28. Крикогиодопексия.
(Ф. Шульц, Хирургическое лечение рака гортани, 2004г.)
Трахеоэпиглотопексияв принципе не отличается от крикоэпиглотопексии, разница лишь в объёме вмешательства. Эту операцию выполняют, если нет возможности сохранить перстневидный хрящ. Она показана при распространении опухоли III стадии на нижний отдел гортани. Начальные этапы операции выполняются так же, как и при описанных выше вмешательствах. Трудности возникают при распространении опухоли на заднюю стенку нижнего отдела гортани и черпаловидные хрящи. Если же эти части гортани свободны, то стараются сохранить печатку перстневидного хряща, сочленованные с ней части трахеи подтягивают кверху и фиксируют к телу подъязычной кости, проводя шов под первым кольцом трахеи. Эту операцию, как и предыдущие, заканчивают послойным наложением швов и формированием стойкой трахеостомы.
Трахеогиодопексияв отличие от трахеоэпиглотопексии включает удаление надгортанника, так же как и при крикогиодопексии. После обнажения передней и боковых стенок гортани и мобилизации трахеи производят надподъязычную фаринготомию. Вскрывают глотку на уровне дна валекул, освобождают подъязычную кость от прикрепляющихся к ней мышц и выделяют гортань сверху вниз. По возможности стараются сохранить слизистую грушевидных синусов. Затем приступают к отделению гортани от трахеи. Скальпелем рассекают перстнетрахеальную связку по верхнему краю первого полукольца трахеи, спереди и с боков, оставляя нетронутой заднюю стенку. Приподняв переднюю стенку нижнего края гортани за дужку перстня, осматривают нижний отдел её и определяют линии последующих разрезов, стараясь сохранить печатку перстневидного хряща и перстнечерпаловидные суставы.
При таком варианте реконструкции от гортани остаётся лишь печатка перстня и части черпаловидных хрящей. После наложения швов на слизистую оболочку грушевидных синусов и боковых стенок трахеи формируют ложе для передней стенки трахеи на корне языка. Продольным разрезом расщепляют часть корня языка по средней линии и в этот разрез вшивают переднюю и среднюю трети боковых стенок трахеи.
Полное удаление гортанивыполняется в тех случаях, когда нельзя ограничиться резекцией или реконструкцией органа.
После отслоения кожных лоскутов приступают к освобождению гортани снизу и с боков. На уровне первого – второго полукольца трахеи пересекают грудино-подъязычную и грудно-щитовидную мышцы. Пересекают мышцы глотки, прикрепляющиеся к гортани, а затем мышцы, прикрепляющиеся к подъязычной кости сверху. После выделения гортани с боков, сверху и снизу приступают к её удалению. Чаще всего его производят снизу вверх. Полностью отсекают гортань от трахеи, которую подшивают к коже (формируют трахеостому). Проверяют состояние нижнего отдела гортани и отделяют её от пищевода до уровня черпаловидных хрящей. На этом уровне на стороне менее выраженного поражения гортани вскрывают глотку. Дальнейшее отделение гортани от глотки ведут под контролем зрения, соразмеряя линии разреза с границами опухолевого процесса. По возможности стараются щадить слизистую оболочку грушевидных синусов. Отделив гортань от глотки до уровня подъязычной кости, гортань приподнимают и оттягивают кверху таким образом, чтобы увидеть надгортанник и определить уровень распространения опухоли кверху. Над подъязычной костью по дну валекул отсекают гортань. Вводят носопищеводный зонд и накладывают швы на слизистую оболочку глотки.
Хирургическое лечение метастатического поражения регионарных лимфоузлов. При наличии регионарных метастазов выполняют фасциальнофутлярное иссечение клетчатки шеи; при прорастании опухоли во внутреннюю ярёмную вену или грудиноключичнососцевидную мышцу резецируют эти анатомические структуры (операция Крайля).
Органосохранное хирургическое лечение рака гортани. Это направление позволяет решать одновременно несколько задач:
1) радикальное удаление пораженных структур гортани;
2) сохранение или восстановление дыхательной, защитной и голосовой функции.
Проблема адекватного восстановления целостности каркаса гортани решается путем использования различных протезов: полимерные имплантаты, фрагменты грудины, аутохрящ, консервированная мозговая оболочка и т.д.
Сложность протезирования гортани связана:
1) с ее топографо-анатомической особенностью - соседство с пищеварительным трактом, трудность фиксации и иммобилизации в связи с подвижностью органа в момент глотания;
2) с отсутствием серийно выпускаемых протезов;
3) с неблагоприятными условиями сосуществования протеза в тканях, подвергнутых лучевому и цитостатическому воздействию.
Анализа результатов применения методов органосохранного хирургического лечения (РОНЦ им. Н.Н.Блохина, 2002) показал, что у 23% больных не удалось сохранить воздухопроводную функцию гортани. По данным других учреждений, число канюленосителей составляет от 22 до 57%.
В последнее время появились различные биоадаптированные материалы (нити, эндопротезы) на основе никелида титана (рис. 29, 30, 31). Эндопротезы гортани из никелида титана обладают уникальными свойствами: биологическая и биохимическая инертность, пористость и проницаемость. Свойства данного имплантационного материала позволяют протезу сосуществовать с тканями организма пожизненно, выполняя роль каркаса гортани.


Рис. 29. Пористый никелид титана. Справа - увеличение методом сканирующей электронной микроскопии. Фотографии представлены НИИ Онкологии Сибирского отделения РАМН (г.Томск)

Рис. 30. Сверхэластичная нить из литого сплава на основе никелида титана.
Фотография представлена НИИ Онкологии Сибирского отделения РАМН (г.Томск)

Рис. 31. Эндопротез из никелида титана для протезирования трахеостомы.
Фотография представлена НИИ Онкологии Сибирского отделения РАМН (г.Томск)
Наличие в арсенале хирурга биоадаптированного материала такого класса, как пористый никелид титана, позволяет расширить возможности реконструкции значительных по объему фрагментов гортани. Восстановление каркаса гортани после ее резекции по поводу злокачественного новообразования эндопротезом из пористого никелида титана позволяет обеспечить функции дыхания и голосообразования.
Ниже приведен способ эндопротезирования гортани (патент РФ № 2160564) с помощью эндопротеза из пористого никелида титана, представляющего из себя пластину, загнутую под углом 80 градусов (рис. 32).

| Рис. 32. Эндопротез из пластины пористого (распределение пор по размерам 100-400 mm) никелида титана толщиной 0,3¸1 мм, загнутой под углом 80 градусов. Фотография представлена НИИ Онкологии Сибирского отделения РАМН (г.Томск) |
После обнажения щитовидного хряща гортани (рис. 33) пораженные опухолью структуры гортани удаляются вместе с фрагментами щитовидного хряща (рис. 34). С помощью эндопротеза из пористого никелида титана восстанавливается каркас гортани (рис. 35). Операция завершается ушиванием наружных мышц гортани, естественная ригидность которых создает дополнительное фиксирующее имплантат усилие, и кожной раны наглухо.

Рис. 33. Обнажение щитовидного хряща гортани.
Фотография представлена НИИ Онкологии Сибирского отделения РАМН (г.Томск)

Рис. 34. Удаление пораженных опухолью структур гортани
вместе с фрагментами щитовидного хряща.
Фотография представлена НИИ Онкологии Сибирского отделения РАМН (г.Томск)

Рис. 35. Восстановление каркаса гортани с помощью эндопротеза
из пористого никелида титана.
Фотография представлена НИИ Онкологии Сибирского отделения РАМН (г.Томск)
После резекции гортани с эндопротезированием пористым никелидом титана протез сосуществует с тканями организма пожизненно, выполняя роль каркаса гортани (рис. 36). Просвет гортани в отдаленном периоде после операции представлен на рисунке 37.


Рис. 36. Рентгенограммы шейного отдела позвоночника больного после переднебоковой резекции гортани с эндопротезированием пористым никелидом титана.
Фотография представлена НИИ Онкологии Сибирского отделения РАМН (г.Томск)

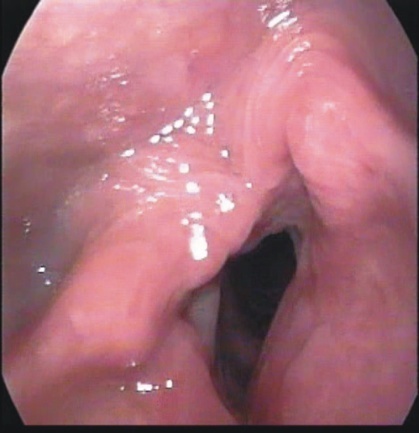

Рис. 37. Фрагменты эндовидеосъемки полости гортани больного через 5 лет после переднебоковой резекции гортани с эндопротезированием пористым никелидом титана.
Фотография представлена НИИ Онкологии Сибирского отделения РАМН (г.Томск)
|
|
|


