 |
Необходимо принять меры по изоляции от выделений пострадавшего (используя надлежащие средства индивидуальной защиты).
|
|
|
|
Необходимо принять меры по изоляции от выделений пострадавшего (используя надлежащие средства индивидуальной защиты).
Стабилизируйте вручную
Спасатель №1 должен вручную стабилизировать ногу выше и ниже места ранения. Такая технология помогает зафиксировать и уменьшить дальнейшее поражение тканей.
Объясняйте свои действия пациенту
Возможно, пациент будет потревожен такой процедурой. Поэтому Вы должны четко объяснить ему, что собираетесь делать.
Освободите рану от одежды
Спасатель №2 должен очистить всю ногу от одежды. После необходимо снять обувь и носок с пораженной конечности.
Проверка пульса, моторной и сенсорной функции
Измеряйте пульс, оцените моторную и сенсорную функции дистально от ранения. Потом сравните полученные результаты с показателями на не пораженной конечности.
Воспользуйтесь повязкой на щиколотку
Спасатель №2 должен наложить специальную повязку на щиколотку. После этого пропустить ручной фиксатор ноги через повязку на щиколотке и постепенно поднимать ногу, поддерживая щиколотку. Если Вы используете шину Kendrick, то подъем ноги необязателен.
Измеряйте длину шины
Спасатель №1 должен установить необходимую длину шины. Для этого используют не пораженную ногу. Длина шины должна превышать длину не пораженной ноги
на 12 дюймов (около 30, 5 см).
Применение шины
Спасатель №1 просовывает шину под пораженной конечностью пострадавшего
в то время, как спасатель №2 поднимает ногу пострадавшего и накладывает шину через повязку на щиколотке. Кольцо шины вокруг ягодиц должно достигать точки напротив костного выступа ягодиц (седалищного бугра). Если шина оснащена выдвижной опорой (подножкой) на конце,
то выдвиньте ее, когда закончите наложение шины. Потом осторожно натяните седалищный ремень. Между ним и бедром пострадавшего должно оставаться свободное место, толщиной
где-то в два пальца, чтобы не допустить передавливания. Иногда последнее действие может отличаться в зависимости от модели шины.
|
|
|
Применение механической шины
Спасатель №1 прикрепляет механическую шину к щиколотке, пока спасатель №2 продолжает наложение шины через повязку на щиколотке. Спасатель №1 начинает накладывать механическую шину. Оптимальная длина механической шины равняется длине ручной шины.
Не накладывайте слишком много шины, чтобы не передавливать ноги, однако будьте уверены, что зафиксировали конечность в прямом положении. Многим пострадавшим правильное наложение шины значительно ослабляет боль и судороги мышц. Также рассчитывают необходимую длину шины соответственно веса пострадавшего. Шину не снимают, пока
не ослабится боль и, если возможно – деформация.
Закрепите ногу в шине
Спасатель №2 фиксирует положение поврежденной ноги, положив руку на поверхность голени, чтобы предотвратить движение ноги. Спасатель №1 застегивает поддерживающие ремни. Первый ремень должен находиться прямо над повязкой на щиколотке, второй – прямо
над коленом, третий – под ним, четвертый – на вершине бедра прямо под седалищным ремнем. Не затягивайте ремень прямо на ране. Дополнительные ремни должны быть под шиной
для обеспечения большей фиксации. Однако при применении отдельных видов шин позволяется накладывать их прямо на рану. Также проверьте, не ослаблен ли седалищный ремень.
Повторно проверьте пульс, моторную и сенсорную функции
Проверьте пульс, моторную и сенсорную функции в отдаленных от раны участках конечностей и сравните эти данные с показаниями непораженной конечности.
|
|
|
Подготовьте пострадавшего к перевозке
Пострадавшего необходимо положить на специальные носилки, чтобы обеспечить полную неподвижность бедра. Шина должна быть хорошо закреплена к носилкам, чтобы обеспечить спокойную перевозку пострадавшего.
Синдром длительного сдавливания (компартмент-синдром)
и его лечение (фасциотомия)
Компартмент-синдром в неблагоприятном окружении является важным состоянием и требует быстрого выявления и диагностики. Вспомните определение из секции
по жгутам и циркуляции.
Острый синдром длительного сдавливания возникает, когда давление в миофасциальном компартменте превышает перфузию через капиллярное русло. Если синдром не диагностирован, это может привести к гипоксии тканей и смерти клеток. Существует возможность ишемии и смерти мышц, даже если артериальное давление достаточно высокое и пульс чувствуется.
Состояния, которые могут привести к синдрому длительного сдавления:
- переломы, ожоги, огнестрельные ранения, высокоэнергетические травмы, например, контузия,
- ранения, типовые для боевых действий и катастроф.
Суровые медицинские условия могут различаться в зависимости от доступного диагностического и хирургического оборудования.
- Особенно уместно при обсуждении синдрома длительного сдавления, который исторически был клинически диагнозом.
- Часто усиливается мероприятиями при синдроме длительного сдавливания.
Важно понимать, как правильно диагностировать синдром длительного сдавливания и провести надлежащее лечение в суровых условиях с ограниченными ресурсами.
Синдром длительного сдавления. Клиническая картина.
А. Синдром длительного сдавления может наступить вследствие травмы любой конечности.
Б. При таких травмах медик должен иметь большие подозрения на возникновение синдрома.
В. Клинические сценарии:
- открытые переломы,
- закрытые переломы,
- проникающие раны,
- сдавливание тканей,
- повреждения сосудов,
- реперфузия.
Г. Важно понимать, что фасциальный дефект, вызванный ранением, часто не снимается декомпрессией соответствующей части.
Диагностика.
А. Классические физические показатели во время осмотра:
|
|
|
- боль,
- бледность,
- отсутствие пульса,
- парестезия,
- паралич.
Б. Боль при пассивном разгибании мышц является клинической картиной, которая предшествует началу ишемической дисфункции.
В. Пальпация напряженных или отекших фасциальных футляров может дать дополнительную информацию для постановки клинического диагноза, однако согласно последних исследований этот способ диагностики признают ненадежным.
Г. Если пострадавший в заторможенном состоянии или без сознания, измерение напряженности футляра будет единственным объективным критерием для диагностики.
Д. Рекомендации в суровых условиях:
1. При отсутствии инвазивного контроля, продолжайте, используя наилучшую доступную клиническую информацию;
2. Ранний клинический диагноз:
- сильная боль,
- боль при пассивном разгибании мышц,
- напряженный, отекший фасциальный футляр.
Инвазивные замеры
В суровых условиях может не быть оборудования для инвазивных замеров давления футляра.
1. Может не быть возможности провести последовательный осмотр, если пострадавшего быстро готовят к эвакуации в медицинское учреждение.
2. Применение разных методов диагностики дает возможность хирургу использовать то оборудование, которое имеется под рукой.
3. Рекомендации при суровых условиях:
Измерять давление футляра не обязательно, если есть клинические подозрения и отсутствует оборудование.
Проведите фасциотомию профилактически, если у пострадавшего высокоэнергетическое ранение, проведена реконструкция сосудов, или есть высокое подозрение на синдром длительного сдавления.
Особого внимания требуют пострадавшие, которым провели интубацию; пострадавшие, которые находятся на успокоительных препаратах или в коматозном состоянии; с внутричерепными травмами, с круговыми повязками; или пострадавшие при длительном транспортировании.
Войсковой медик должен уметь показать правильные техники выполнения фасциотомии на верхних и нижних конечностях.
Начало повреждения тканей
- Мышцы и нервы могут выдержать до 4‑ х часов ишемии без развития необратимого повреждения.
|
|
|
- На 4‑ м часе может начаться нейропраксия, а дальнейшее продолжение ишемии причинит необратимые повреждения, в том числе аксонотмезис на 8‑ м часе.
Показания для фасциотомии в суровых боевых условиях
(неотложная военная хирургия)
- 4‑ 6 часов после ранения сосудов,
- комбинированное поражение сосудов и артерий,
- лигация артерии,
- сопутствующий перелом/размозжение, сильное повреждение мягких тканей, водянка мышц, очаговый некроз;
- подфасциальное напряжение/давление в футляре, которое превышает 40 мм рт. ст.;
- профилактически для пострадавших после длительной транспортировки или
с отсутствующим наблюдением (отсутствие хирургической помощи в дороге).
Фасциотомия верхних конечностей
Плечо
1. Плечо состоит из двух частей:
а. передняя (бицепс, плечевая мышца),
б. задняя (трицепс).
2. Техника фасциотомии:
а. Боковой разрез кожи от присоединения дельтовидной мышцы до латерального надмыщелка;
б. Обойдите большие кожные нервы;
в. На фасциальном уровне, между передним и задним отделами находится межмышечная перегородка и фасция, которая покрывает каждый отдел, вскрывают продольными разрезами, при этом нужно сохранить лучевой нерв, поскольку он проходит через межмышечную перегородку от заднего до переднего отдела под фасцией.


Предплечье
1. Предплечье имеет три отдела:
а. латеральный футляр,
б. волярный футляр,
в. дорсальный футляр.
2. Техника фасциотомии – продольный разрез посредине отдела мышц-разгибателей и кривой разрез по зонам мышц-сгибателей, начиная от локтевой ямки.

Фасциотомия предплечья. Разрезы
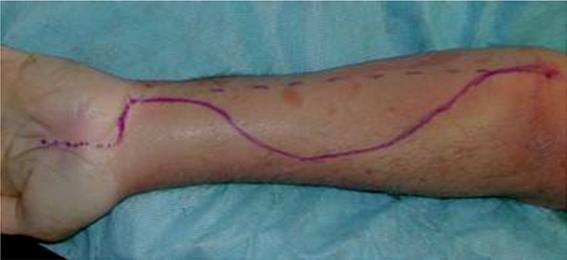
Кривой разрез волярного участка предплечья
а. Пальмарный разрез сделан между мышцами сгибателя большого пальца и сгибателя мизинца, открывая запястный канал, насколько это нужно;
б. Разрез проведен поперечно по складке сгиба кисти к локтевой части, далее линия выгнута по волярной зоне назад до локтевой части около локтя;

Волярный разрез предплечья до уровня фасции
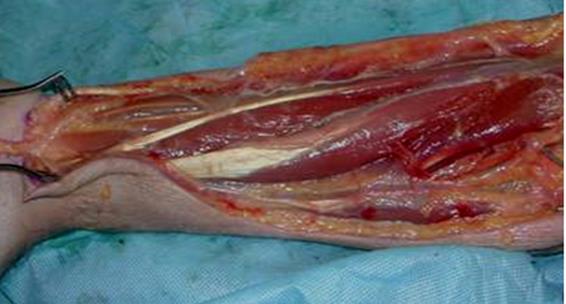
Волярный разрез предплечья через фасцию
в. Возле локтя, радиально до медиального надмыщелка, разрез выгнут через локтевой сгиб и закрывает глубокую фасцию;
г. В локтевой ямке открывается фиброзная связка фасции, соединенной
с мышцей, расположенная над плечевой артерией и медиальным нервом;
д. Этот разрез дает возможность защитить нейроваскулярные структуры мягких тканей в запястном и локтевом участках и предотвращает контрактуру мягких тканей на сгибательных складках;
е. Можно сделать второй прямой дорсальный разрез для высвобождения дорсального футляра, при необходимости высвобождая и латеральный футляр.
|
|
|
3. Осложнения:
а. При поздней диагностике синдрома длительного сдавления предплечья может развиться ишемическая контрактура Фолькмана;
б. Может развиться ишемическая контрактура с сильным фиброзом мышц, нейропатия и нефункциональность конечности с ограниченными вариантами лечения.
Кисть
1. Кисть состоит из 10 фасциальных футляров:
а. 4 дорсальных межкостных,
б. 3 волярных межкостных,
в. мышцы тенара,
г. мышцы гипотенара,
д. отводящая мышца большого пальца.
2. Техника фасциотомии – состоит из 4‑ х разрезов:
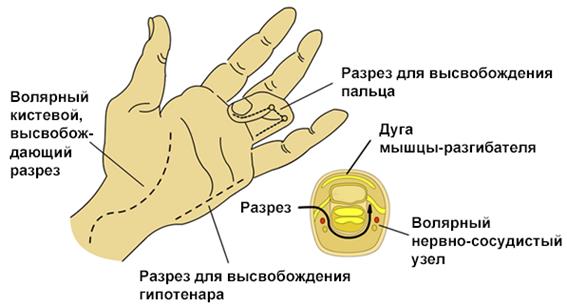
Высвобождение футляра кисти/пальца
а. Один разрез на радиальной части запястной кости большого пальца высвобождает футляр тенара (рисунок ниже);
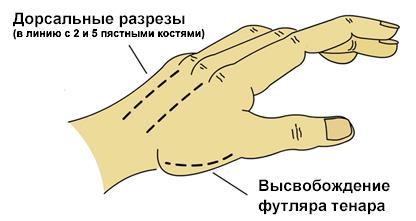
Высвобождение футляра тенара
б. Дорсальный разрез над пястной костью указательного пальца высвобождает
1 и 2 дорсальные межкостные футляры и предоставляет доступ к пястной кости от среднего до указательного пальца и для высвобождения волярного межкостного футляра и отводящей мышцы большого пальца;
в. Дорсальный разрез над пястной костью безымянного пальца высвобождает
3 и 4 дорсальные межкостные футляры и предоставляет доступ вниз вдоль радиальной части безымянного пальца и мететарсалии мизинца для высвобождения волярного межкостного футляра;
г. Разрез в медиальной части мизинца для высвобождения гипотенара.
д. Хотя футляры не сильно выражены в пальцах, сильно отекшие пальцы могут потребовать снятия дермального и фасциального спазма, нужно следить, чтобы разрез проходил сбоку от нервно-сосудистых узлов.
Фасциотомия нижних конечностей
Бедро
1. Бедро имеет три футляра:
а. передний (квадрицепс),
б. медиальный (абрукторы),
в. задний (мышцы задней части бедра).
2. Острый синдром длительного сдавления нехарактерен для бедра из-за большого потенциального объема футляра участка тела, а также из-за смешивания фасциального футляра бедра с тазобедренной частью, что делает потенциально возможным отток крови из футляра.
3. Факторы риска острого синдрома длительного сдавления:
а. системная гипотензия,
б. случай длительного сдавливания бедра,
в. использование войсковых антишоковых штанов,
г. коагулопатия,
д. повреждение сосудов,
е. сильная травма бедра от удара тупым предметом,
ж. слишком сильное вытяжение кости (как следствие – уменьшение размера футляра).
4. Техника фасциотомии:
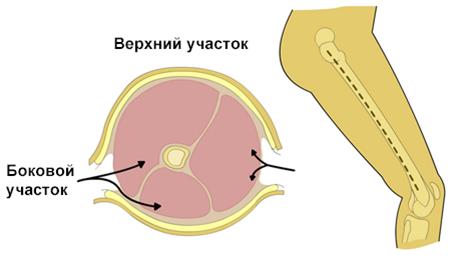
Фасциотомия бедра
а. Боковой разрез, сделанный от большого вертела до внешнего мыщелка бедра;
б. Разрезанный подвздошно-голенный тракт, латеральная широкая мышца бедра напрямую отогнут от мышечной перегородки, высвобождая передний футляр;
Фасциотомия боковой части бедра
до уровня подвздошно-голенного тракта
в. Проведен разрез межмышечной перегородки, высвобождая задний футляр (разрез не должен быть близко от бедренной кости, поскольку там находятся несколько артерий, проходящих из переднего в задний отдел через перегородку близко к кости) (см. рисунок выше);
г. Средний футляр абдукторов высвобожден при помощи отдельного переднемедиального разреза (см. рисунок ниже).

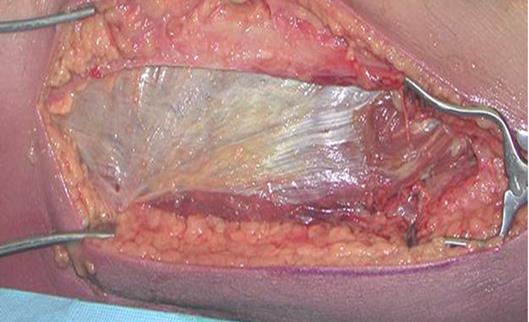
Клиническая картина
синдрома длительного сдавления бедра
после фасциотомии
Голень
1. Голень имеет четыре футляра:
а. латеральный (короткая малая берцовая мышца и длинная малая берцовая мышца),
б. передний (длинный разгибатель большого пальца стопы, длинный сгибатель пальцев, передняя большая берцовая мышца, третья малая берцовая мышца),
в. поверхностный задний (икроножная мышца и камбаловидная мышца),
г. глубокий задний (длинный сгибатель большого пальца, длинный сгибатель пальцев, задняя большая берцовая мышца).
2. Чаще всего повреждается глубокий задний футляр, что сопровождается повреждением переднего.
3. Техника фасциотомии (рисунок):
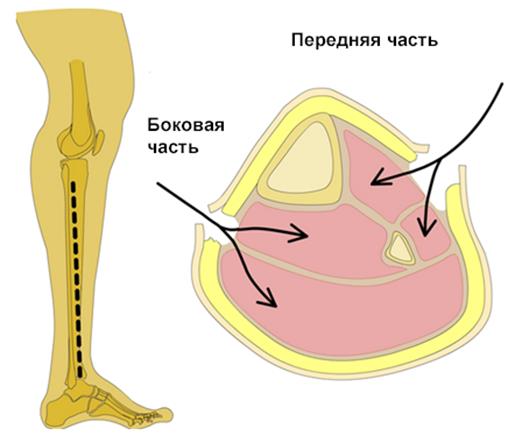
Фасциотомия голени
а. Разрезы должны проходить по всей длине задней части голени для полного снятия компрессии фасции и кожи;
б. Боковые разрезы находятся посредине между малой берцовой костью и краем передней большой берцовой мышцы (рисунок);

Рис. 14 Фасциотомия боковой части бедра,
разрез до места фасции
в. Найдены задняя межмышечная перегородка и поверхностный малый
берцовый нерв, передний футляр высвобожден вместе с передней большой берцовой мышцей, возле бугристости большой берцовой кости и таранной кости (рисунок);

Рис. 15 Фасциотомия латеральной части голени,
разрез с разделением фасции от переднего и латерального футляра
г. Вследствие разреза латеральный футляр высвобожден, на линии с краем малой берцовой кости, с одной стороны – в направлении головки кости,
а с другого – в направлении к боковой части косточки;
д. Второй разрез сделан медиально, приблизительно 2 см в сторону переднемедиального доступного для пальпации края большой берцовой кости (нужно избегать медиального разреза над или возле подкожной поверхности большой берцовой кости, чтобы предотвратить выпячивание кости при стягивании тканей);
е. Подкожная вена и нерв оттянуты;
ж. Поверхностный футляр высвобожден по всей длине (верхний рисунок), а после этого – глубокий футляр над длинным сгибателем пальцев (нижний рисунок).
з. Найдите заднюю большую берцовую мышцу и высвободьте его фасцией.

Фасциотомия, медиальный разрез через фасцию
до поверхностного переднего футляра
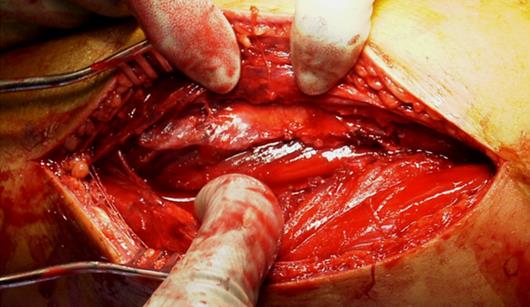
Фасциотомия, медиальный разрез
с высвобождением глубокого переднего футляра
4. Осложнения:
а. слабость или дисфункция поврежденной группы мышц и нервов этого участка;
б. часто синдром длительного сдавления глубокого заднего футляра голени сопровождается деформацией пальцев ног.
Стопа
1. Стопа имеет 5 футляров:
а. межкостный футляр (ограничен первой плюсневой костью медиально, плюсневыми и задними межкостными фасциями дорсально и подошвенной межкостной фасцией снизу),
б. латеральный футляр (ограничен краями пяти плюсневых костей дорсально, подошвенным апоневрозом латерально и межмышечной перегородкой медиально),
в. центральный футляр (ограничен межмышечной перегородкой латерально
и медиально, межкостной фасцией дорсально и подошвенным апоневрозом плантарно),
г. медиальный футляр (ограничен нижней поверхностью первой плюсневой кости, подошвенным апоневрозом медиально и межмышечной перегородкой латерально,
д. пяточный футляр (квадратная мышца подошвы).
2. Техника фасциотомии – два дорсальных разреза (рисунок):
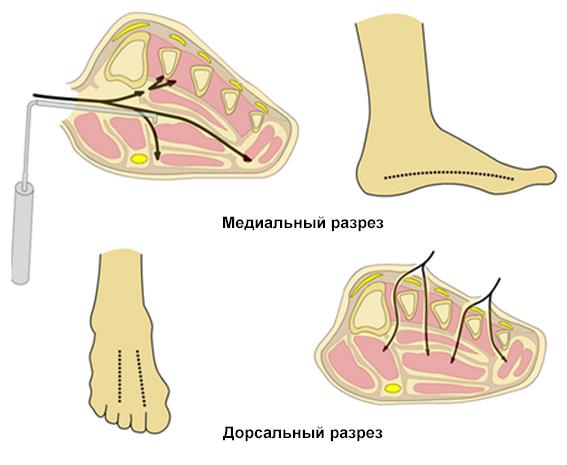
Фасциотомия ступни
а. Один разрез сделан немного медиально ко второй плюсневой кости, достигая между 1 и 2 плюсневыми костями до медиального футляра и между 2 и 3 плюсневыми костями до центрального футляра;
б. Второй разрез сделан латерально к 4 плюсневой кости, достигая между
4 и 5 плюсневыми костями до латерального футляра;
в. Чтобы сохранить дорсальные мягкие ткани, можно сделать один разрез (медиально к стопе через медиальный футляр, через центральный футляр
до межкостного дорсально и высвобождая латеральный футляр по всей длине стопы).
Уход за раной после фасциотомии
А. После проведения фасциотомии нужно очистить рану от всех омертвевших тканей (рисунок);

Клиническая оценка жизнеспособности мышц
состоит в оценивании цвета, консистенции, сокращаемости
и кровоточивости. Все отмершие ткани нужно убрать.
Б. Лечить нужно как любое боевое ранение без раннего закрытия раны и покрывания раны стерильной повязкой;
В. Полезными будут приборы, создающие отрицательное давление для закрытия ран:
а. хирургические губки,
б. дренажи Джексона‑ Пратта,
в. хирургическая салфетка «Лобан».
Г. Закрывать рану после фасциотомии можно позже, после эвакуации из суровых условий (рисунок на с. 44).
Д. Варианты стягивания раны:
а. наложение швов,
б. поддержание процессов спонтанного заживления,
в. пластика кожи.

Рис. 20 Закрытие раны с вытяжкой «Лестница Джейкоба»
будет препятствовать растягиванию краев раны
и способствовать закрытию раны позднее
Возможные повреждение сосудов
- При синдроме длительного сдавления пульс обычно отсутствует;
- Отсутствие пульса должно насторожить врача, поскольку это может быть симптомом повреждения сосудов, что может привести к дальнейшему развитию синдрома;
- В суровых условиях повреждение сосудов является показанием к открытию футляра.
Ожоги
Ожоговые травмы могут быть следствием прямого или непрямого контакта
с источником тепла, в том числе с пламенем, током, химическими веществами, молнией, легковоспламеняющимися веществами, вспышками, радиацией или кипятком. Ожоги могут быть незначительными (I и II степени) или опасными для жизни (III и IV степени). Ожоги от вдыхания дыма часто встречаются в случаях, когда возгорание произошло
в закрытом помещении. При таких ожогах потребность во введении жидкости значительно выше, чем при других ожогах. Также может возникнуть потребность в гипербарической оксигенации.
Может сопровождаться ожогом дыхательных путей, отравлением угарным газом или другими ядовитыми веществами (цианид). Пострадавшему с ожогами более 40%
от общей площади поверхности тела или с глубоким ожогом лицевой части рекомендуется провести профилактическую интубацию. Следует отметить, что ожоги
на поле боя могут возникнуть вследствие любой из выше описанных причин.
Однако белый фосфор является типичным артиллерийским снарядом, используемым врагом, и имеет очень специфический механизм ожога (см. ниже).
| Ожоги I степени | Ожоги II степени | Ожоги III степени | |
| Типичный фактор | солнце, горячие жидкости | вспышка или пламя | пламя, длительный контакт с горячим предметом, ток |
| Цвет | розовый | розовый или красные пятна | темно-коричневый, обугленный |
| Чувствительность | боль | сильная боль | отсутствие боли |
А. Ожоги лица, особенно полученные в закрытом помещении, могут сопровождаться ингаляционной травмой. Мониторьте состояние дыхательных путей и насыщение крови кислородом и проведите хирургическую реанимацию дыхательных путей
в случае затрудненного дыхания или плохой хирургии.
Б. Подсчитайте общую площадь поверхности тела с ожогом более 10% при помощи правила девяток.
В. Наложите на обожженный участок сухую стерильную повязку. При больших ожогах (> 20%) накройте пострадавшего термостойким одеялом, чтобы закрыть обожженные участки и чтобы предотвратить переохлаждение.
Г. Инфузионная терапия (правило десяток Института хирургии США).
- Если ожог более 20%, нужно проводить инфузионную терапию внутривенно или внутрикостно, как только есть возможность. Для этого можно использовать раствор Рингера-лактата, физраствор или Hextend;
- Скорость введения можно посчитать по формуле:
% общей площади поверхности тела ´ 10 куб. см.
для взрослых весом 40-80 кг;
- После 80 кг на каждые дополнительные 10 кг увеличивайте скорость на 100 мл/час;
- Если у человека геморрагический шок, то интенсивная терапия геморрагического шока важнее интенсивной терапии ожогов.
Д. Введите обезболивающие препараты согласно инструкциям по оказанию тактической доврачебной помощи на поле боя, раздел 11;
Е. Догоспитальное лечение антибиотиками рекомендовано не только при ожогах, но стоит дать антибиотики, чтобы избежать развития инфекции при проникающих травмах;
Ж. Пострадавшие с ожогами склонны к гипотермии, поэтому отдельное внимание нужно уделять поддержанию тепла и введению теплого физраствора на этом этапе.
Признаки и симптомы ожогов
- ожоги дыхательных путей,
- затрудненное дыхание и/или глотание,
- охриплость,
- стридор,
- дыхание со свистом,
- волосы в саже или сожжены,
- могут присутствовать ожоги лица.
I степень (повреждения поверхностных слоев эпидермиса)
- покраснение,
- боль,
- отек.
II степень (повреждения до базального слоя)
- покраснение,
- боль,
- отек,
- образование волдырей.
III степень (некроз поверхностных слоев дермы)
- ожог может быть белого цвета, жестким или обугленным;
- отек;
- повреждение глубоких тканей;
- может быть безболезненным.
IV степень (ожог всей толщины кожи, не универсальный термин)
- некроз кожи, мышц, иногда и кости.
Базовая реанимация (помощь)
1. Прежде всего необходимо остановить ожоговый процесс,
2. Снять украшения и одежду, которая не приклеилась к ране,
3. Обеспечить и поддерживать проходимость дыхательных путей, положить человека в безопасную позу (пострадавший лежит на боку, с повернутой набок головой, верхняя рука и нога вытянуты вперед),
4. Обеспечение дополнительным кислородом важно для пострадавшего с ингаляционной травмой из-за возможного отравления угарным газом. Начните со 100% кислорода. Если необходимо, проводите вентиляцию при помощи мешка Амбу:
а. Поднимите подбородок или выдвиньте челюсть пострадавшего,
б. Введите назофарингальную или фарингальную трубку.
5. Охладите обожженную кожу хлоридом натрия комнатной температуры, не прикладывайте лед к пораженным тканям;
6. После промывания покройте ожоги сухой стерильной повязкой;
7. Поднимите поврежденные конечности;
8. Оцените риск и предотвращайте гипотермию;
9. Если эвакуация занимает много времени, введите жидкость перорально – в случае, когда пострадавший в сознании и может глотать;
10. Используйте обезболивающие препараты.
Специализированная реанимация
1. Если наблюдается или начинается блокада дыхательных путей и другие действия неэффективны, переходите к специализированной реанимации:
а. рекомендуются надгортанные воздуховоды,
б. проведите эндотрахиальную интубацию, или
в. хирургическую коникотомию.
2. Ожоги лица могут представлять проблему во время фиксации воздуховодов, таких, как интубационная трубка.
а. Если нет чистой, неповрежденной кожи, на которую можно было бы зафиксировать трубку, попробуйте зафиксировать интубационную трубку на зубах.
б. Выберите стойкий, неповрежденный коренной зуб.
в. Привяжите крепко сплетенную хирургическую нитку (например, шелковую 0) несколькими узлами к зубу.
г. После этого свяжите еще один дополнительный узел на расстоянии около 2 см от зуба. Привяжите эндотрахиальную трубку к этому узлу.
3. Начните с подачи 100% кислорода при помощи кислородной маски, если пострадавший потерял сознание. Если необходимо, проводите вентиляцию при помощи мешка Амбу.
4. Введите болюсно внутривенно/внутрикостно лактат Рингера (рекомендовано)
или 0, 9% физраствор 250 мл:
а. При сложных ожогах можно поставить две капельницы.
б. Если возможно, старайтесь не ставить катетер возле ожога, если необходимо –
наложите шины.
в. Можно использовать модифицированную формулу Паркланда, чтобы определить объем жидкости, который необходимо ввести:
- Физраствор или лактат-рингеровый раствор в первые 24 часа после ожога, 4 мл. ´ % площади тела. Для того, чтобы подсчитать площадь поверхности тела, определите общую площадь поверхности тела с ожогами до 10%
при помощи правила девяток (только ожоги II, III и IV степени).
- Введите половину всей жидкости в течение первых 8 часов (со времени ожога)
и вторую половину в течение следующих 16 часов ´ вес пострадавшего (кг).
5. При ингаляционной травме:
а. Введите альбутерол (2‑ 4 впрыскивания), используя дозирующий ингалятор
или небулайзер, каждые 15 минут, можно трижды повторить. Каждые 2 часа проводите 2‑ 4 впрыскивания.
б. Введите Солу-медрол125 мг (в таблетках),
в. Введите антибиотики, 1‑ 2 г Роцефин в 500 мл внутривенно.
Эвакуация
1. Проводите срочную эвакуацию при ожогах, которые могут нарушить проходимость дыхательных путей или вызвать дыхательную недостаточность;
2. Проводите срочную эвакуацию при глубоких ожогах рук, ног, гениталий, глаз, слизистых оболочек или круговых ожогах;
3. Проведите приоритетную эвакуацию при ингаляционных дымовых травмах.
Текущий уход
1. Если невозможно эвакуировать пострадавшего в ожоговый центр или больницу
в течение 24 часов:
а. Аккуратно очистьте рану и наложите мазь с антибиотиками, меняйте повязку каждые 12‑ 24 часа.
б. Когда снимаете старую повязку, сперва намочите ее чистой водой.
2. Используйте обезболивающие препараты.
3. Чтобы избежать гипотермии, используйте термоодеяло или теплый физраствор.
Другие/особые случаи
Ожоги глаз
1. При любых химических ожогах глаз промывайте глаза согласно инструкции:
а. При ожогах кислотой (образование корочки на ожоге) – промывайте 30 минут, или пока не уменьшится боль.
б. При щелочных ожогах (поверхность ожога похожа на «мыльную») – промывайте 60 минут, или пока не уменьшится боль.
Электрические ожоги
1. Обработайте входную и выходную раны.
2. Часто электрический ожог сопровождается сильным внутренним повреждением, которое должно надлежащим образом лечиться.
3. Используйте 12‑ ти канальный ЭКГ, мониторьте сердечный ритм и купируйте аритмию согласно рекомендаций.
4. Проверьте наличие переломов костей/позвоночника и окажите помощь.
Круговые ожоги
1. Круговой ожог может сдавить грудную клетку и препятствовать нормальному дыханию.
2. Круговой ожог может передавить конечность и нарушить периферическое кровообращение.
3. Постоянно проверяйте дистальную циркуляцию, следя за пульсом, моторикой
и тактильными ощущениями.
4. Если наблюдается сдавливание грудной клетки или нарушение периферического кровообращения, проведите рассечение ожогового струпа после консультаций
с медруководством.
|
|
|


