 |
Причины, условия и механизмы развития МДМ
|
|
|
|
Минимальные дисфункции головного мозга у детей
Новый взгляд на этиологию и патогенез, диагностику, лечение, профилактику
- постнатальной энцефалопатии,
- вегетативно-сосудистых дистоний,
- аллергодерматозов,
- энуреза,
- нарушений осанки,
- дисграфий и алалий.
С каждым годом у все большего числа детей диагностируются задержки развития устной и письменной речи (дизартрии, дисграфии), нарушения осанки (сколиозы, плоскостопие), вегетативно-сосудистые дистонии, аллерго-дерматозы и энурез.
Все больше детей и подростков испытывают трудности в обучении. У них оказываются нарушены такие важные функции головного мозга, как внимание, память и мышление. В результате дети оказываются неспособными овладевать обычными образовательными программами.
У педагогов такое явление получило название "синдром дошкольно-школьной дезадаптации". Врачи-невропатологи называют этот синдром особым термином "минимальные дисфункции головного мозга".
В чем причина этих расстройств? Как их диагностировать и лечить? Как взрослым строить общение с такими детьми?
Ответы на эти вопросы авторы стараются дать в этой книге. Она адресована детским неврологам, врачам всех специальностей, студентам медицинских и педагогических институтов, а также воспитателям и преподавателям дошкольно-школьных образовательных учреждений.
УДК 616,8-009-053.2-02:616.8-005 ББК 57.33 Я72
Б. Р. Яременко — д-р мед. наук, профессор кафедры анатомии, физиологии и школьной гигиены Ленинградского государственного областного университета, детский невролог.
А. Б. Яременко — заочный аспирант кафедры педиатрии ФУВ с курсами перинатологии и эндокринологии Санкт-Петербургской государственной педиатрической медицинской академии, педиатр-детс1а1Й невролог.
|
|
|
Т. Б. Горяннова— преподаватель медицинского колледжа при Санкт-Петербургской государственной педиатрической медицинской академии, педиатр, специалист по лечебной физкультуре.
Яременко Б. Р., Яременко А. Б., Горяинова Т. Б.
Я72 Минимальные дисфункции головного мозга у детей.— СПб.: Салит-Медкнига, 2002.- 128 с.
в книге подробно обосновывается оригинальная точка зрения на причины и механизмы нарушений формирования у детей высших корковых функций (речь, письмо, внимание, память), а также сопровождающих их соматических и вегетативных нарушений: энуреза, аллерго-дерматозов, нарушений осанки и др. Не обойдена вниманием проблема дезадаптации таких детей к обучению в дошкольных образовательных учреждениях, школе и к факторам социальной среды. Предлагаются схемы реабилитации детей, страдающих минимальными дисфункциями головного мозга, и обосновываются рациональные пути профилактики указанных нарушений.
Для детских неврологов и психиатров, педиатров, логопедов, детских врачей различных специальностей, студентов медицинских-и педагогических институтов и факультетов, воспитателей, преподавателей, а также для родителей.
УДК 616.8-009-053.2-02:616.8-005 ББК 57.33
СОДЕРЖАНИЕ
Список сокращений........................................................... 4
Предисловие...................................................................... 5
Краткая история................................................................. 8
Причины, условия и механизмы развития МДМ .............. 14
Клинические проявления соматических и вегетативных нарушений, наиболее часто наблюдающиеся у детей с МДМ........ 26
Задержки развития речи......................,......................... 28
Нарушения роста и развития
опорно-двигательного аппарата............................. 31
Нарушение формирования
физиологических изгибов позвоночника............... 33
|
|
|
Нарушения развития сводов стоп.....,.................. 37
Разворот таза и «разновысокость» ног................... 38
Вегетативные нарушения у детей с МДМ............. 40
Энурез..................................................................... 55
Системные аллергические реакции у детей с МДМ... 68
Диагностика МДМ......................................................... 82
Реабилитация детей с МДМ............................................. 92
Пути реабилитации детей с МДМ........................... 97
Медикаментозное лечение..................................... 102
Немедикаментозная терапия.................................. 112
Массаж.,.................................................................. ИЗ
Дифференцированная кинезотерапия..................... 116
Мануальная терапия.............,................................ 118
Библиографический список основных источников............ 123
© ООО «Салит-Медкнига», 2001
© Коллектив авторов, 1999
© Коллектив авторов, 2001,
18ВН 5-901306-04-Х с изменениями
Не беремся судить, что здесь играет главную роль: заболевания будущих матерей во время беременности и их вредные привычки (курение, употре.бление наркотиков, алкогольных напитков и др.), приводящие к осложнениям в интранатальном периоде; низкая медицинская грамотность людей, неправильные образ жизни и поведение женщин во время беременности и родов, биологическая незрелость рождающихся детей и их слабая резистентность к нагрузкам при прохождении родовых путей, травматичность многих родовспомогательных процедур (кесарево сечение, наложение щипцов, медикаментозная стимуляция процесса родов, механические процедуры, связанные с искусственным расширением шейки матки, и др.). Но в «недрах» этого скрытого патологического состояния, особенно если его своевременно не диагностируют и не лечат, зреют болезни и расстройства регуляции функций организма, в том числе и МДМ, которые затем проявляются в более зрелом возрасте.
По материалам наиболее содержательных публикаций по МДМ и наших собственных исследований, в интегративном виде сущность дисфункций в первую очередь заключается в задержке процессов биологического созревания структур центральной нервной системы и, следовательно, нарушений регулируемых ею функций. Фенотипические проявления могут быть различными, но именно указанным выше факторам (интранатальным повреждениям центральной нервной системы) принадлежит наиболее весомая роль в задержке созревания высших функций головного мозга у детей (речь, память, внимание и др.). В дошкольном возрасте это проявляется в виде задержки психомоторного развития, в том числе речи; в школе — низкими функциональными резервами организма, что неизбежно сказывается на успешности обучения, поведении и социальной адаптации детей.
|
|
|
В настоящее время стало очевидным противоречие между все возрастающими требованиями учебного процесса и функциональными возможностями обучаемых. С нашей точки зрения, увеличение периода обучения в начальной школе с трех до четырех лет (как и было раньше) — объективный показатель неэффективности интенсифицированного обучения. Незрелый организм школьника не располагает в достаточной мере теми функциями, на которые опирается весь учебный процесс. В первую очередь это касается памяти (кратковременной и долговременной) и внимания, а точнее способности быстро его концентрировать и переключать. Тем не менее обобщенного и систематизированного изложения
-6-
сути физиологических процессов, связанных с биологической незрелостью нервной системы, которое открывало бы научно обоснованные и надежные пути реабилитации детей с МДМ и формирования их здоровья, в доступных публикациях мы не нашли. В то же время научная и научно-популярная литература, а также периодические издания («Медицинская газета», «АиФ-Здоровье» и др.) полны сообщений об ухудшающемся здоровье подрастающего поколения, о росте частоты возникновения энуреза, нарушений речи, аллерго-дерматозов, астматических бронхитов и даже «синдрома хронической мозговой усталости у детей». Однако при объективном и правильном отражении клинических признаков указанных нарушений, все же механизм их развития и продуктивные пути реабилитации детей с МДМ остаются, как говорят, за кадром.
В данном учебно-методическом пособии мы попытались изложить сущность МДМ, их основных клинических проявлений и основной стратегии реабилитации детей и подростков, страдающих этими расстройствами.
|
|
|
В процессе написания книги мы стремились преподнести материал языком, понятным читателю, не имеющему специального медицинского образования. В то же время мы не упрощали сложного характера анатомо-фи-зиологических нарушений, лежащих в основе МДМ, и избегали примитивизации.
В процессе реабилитации детей с МДМ, у которых в подавляющем большинстве случаев интеллект не нарушен, особенно велика (и стоит едва ли не на первом месте) роль родителей и семьи, главным образом в вопросах формирования их физического здоровья. Мы полагаем, что успешность реабилитации детей в значительной мере зависит от мотиваци-онной готовности родителей и их элементарной медицинской грамотности в вопросах МДМ.
Мы выражаем надежду, что изложенный в книге материал будет понятен родителям таких детей и в определенной мере поможет им в их многотрудной, но исключительно благодарной деятельности в этом направлении.
Данная книга не претендует на исчерпывающую полноту и неоспоримую правильность изложения всех вопросов, связанных с МДМ, и мы с удовольствием примем конструктивные критические замечания и пожелания наших читателей, которые, безусловно, учтем в следующих публикациях.
Авторы
-7-
КРАТКАЯ ИСТОРИЯ
Упоминания, а также отдельные яркие описания расстройств высшей нервной деятельности, висцеральных и соматических нарушений у людей «с детства» встречаются с незапамятных времен, в том числе в папирусах Эберса (1550 лет до н. э.), папирусе Херста (1550 лет до н. э.), трудах Гиппократа (Ш—ГУ в. до н. э.), Клавдия Галена (II в. н. э.) и всех последуюших выдающихся представителей медицины.
Учитывая большую частоту и распространенность этих нарушений, их не обошла вниманием и художественная, и культовая литература. Описания психоэмоциональных переживаний, например, при эпилепсии, можно встретить у Тита Лукреция Кара (99—55 гг. до н. э.), в произведениях Ф. М. Достоевского и даже в Евангелии. Не можем не привести одну из цитат из этой Божественной книги, поскольку многовековой эмпирический опыт народов сконцентрирован в ней в сжатой, но яркой форме:
Один из народа сказал в ответ: Учитель! я привел к Тебе сына моего, одержимого духом немым:
где ни схватывает его, повергает его на землю, и он испускает пену, и скрежещет зубами своими, и цепенеет; говорил я ученикам Твоим, чтобы изгнали его, и они не могли.
Отвечая ему, Иисус сказал: о, род неверный! доколе буду с вами? доколе буду терпеть вас? приведите его ко Мне.
И привели его к Нему. Как скоро бесноватый увидел Его, дух сотряс его; он упал на землю и валялся, испуская пену.
|
|
|
И спросил Иисус отца его: как давно это сделалось с ним? Он сказал: — С детства.'
Вьщающийся мастер остросюжетного жанра Сидни Шел-дон приводит яркое описание приступа вегетативно-сосудистой дистопии и вертебрально-базилярной недостаточности у уже взрослой главной героини романа Жозефины Чински, родившейся в ягодичном предлежании с помощью наложения щипцов Пайпера с явлениями выраженной гипоксии.
Джил застыла, ничего не замечая, оцепенев от горя. Она не сразу поняла, что опять болит голова. Она сначала
Евангелие от Марка. Гл. 9, ст. 17—21.
не замечала этого из-за другой боли, той мучительной боли, которая вгрызалась глубоко в ее внутренности. Но теперь она почувствовала, что обруч у нее на лбу затягивается все туже. Она подтянула колени еще ближе к груди, приняла положение плода в утробе матери, стараясь отключиться от всего окружающего. Ей хотелось сидеть вот так вечно, и чтоб не надо было думать. Тогда, может быть, эта боль прекратится, хотя бы ненадолго.'
Приведенные примеры свидетельствуют о том, что внутренние эмоциональные переживания и внешние проявления расстройств соматических и вегетативных функций, являющихся следствием недиагностированных родовых повреждений, проявляются по-разному в каждом отдельно взятом случае. О недостаточности своевременной неврологической диагностики пишет в этом же романе, только несколько ранее, С. Шелдон.
По непонятным для миссис Чински причинам доктор Уил-сон настоял на том, чтобы каждые шесть недель Жозефину приносили в больницу на осмотр. Заключение каждый раз было одним и тем же: с ней, по-видимому, все было нормально. Только время покажет.
Будучи опытным акушером и педиатром, доктор Уилсон не имел подготовки по детской неврологии и, естественно, не видел у маленькой Жозефины скрытых неврологических нарушений вследствие родовой травмы. Но внутренняя интуиция и опыт педиатра заставляли его проводить повторные осмотры ребенка, хотя продуктивная реабилитация последнего из-за дефицита знаний и отсутствия тонких инструментальных исследований не проводилась.
Таким образом, различные нарушения высшей нервной деятельности, психики, вегетативных и соматических функций у людей «с детства», как временных, так и постоянно проявляющихся, сопровождают человечество, по-видимому, с момента его становления.
Однако научный анализ и соответствующие обобщения стали юзмржными лишь во второй половине XIX в. и особенно в первой половине и середине XX в. В это время появились фундаментальные труды по физиологии высшей нервной деятельности (И. М. Сеченов, Н. Е. Введенский, И. П. Павлов, В. Кеннон), осмыслены принципы работы центральной и периферической нервной системы и сформулированы
I Незнакомец в зеркале.- М.: АСТ-НОВОСТИ, 1966.- С. 257. 'Акушер (прим. наше). ' Там же, с. 30.
концептуальные основы их взаимодействия (А. А. Ухтомский, П. К. Анохин, Л. А. Орбели). Развитию этих представлений способствовали углубленные разработки по динамической анатомии и физиологии нервной системы, биомеханике опорно-двигательного аппарата (ОДА), в первую очередь позвоночника и костей черепа (П. Ф. Лесгафт, Н. В. Верешагин, Г. С, Юмашев, М. Е. Фурман), а также появление адекватных и достаточно точных инструментальных методов исследования: функциональной рентгенографии, ультразвуковой допплерографии (УЗДГ), сонографии, компьютерной и магниторезонансной томографии и др.
Что же касается самого термина «минимальная дисфункция мозга», то он был предложен Э. Деноффом в 1959 г. для обозначения нескольких важнейших симптомов, возникающих в результате поражения головного мозга: трудности обучения в школе, трудности у ребенка с контролированием собственной активности и поведения в целом. Официально же он был рекомендован к использованию в 1962 г. Оксфордской международной группой изучения проблем детской неврологии [Wender Р., 1971]. В эту категорию рекомендовано относить детей с проблемами в обучении или поведении, расстройствами внимания, но с нормальным интеллектом и легкими неврологическими нарушениями, которые не вьюв-ляются при стандартном неврологическом обследовании, или с признаками незрелости и замедленного созревания тех или иных психических функций [Ргесhtе Н., 1970, и др.].
Описанное выше вовсе не значит, что ранее у нас в стране и за рубежом на особенности поведения и определенные отклонения в состоянии здоровья детей и подростков, не связанных с поражением внутренних органов или конкретными заболеваниях ЦНС, не обращали должного внимания. Таким детям, как правило, ставили следующие диагнозы: синдром гипервозбудимости, хронический мозговой синдром, легкая детская энцефалопатия, двигательная расторможенность, минимальный церебральный паралич, синдром школьной дезадаптации и др. В американской научной литературе, учитывая высокую правовую ответственность врачей даже в вопросах диагностической терминологии, чтобы сразу исключить принадлежность ребенка к числу имбецилов или не приписать ему какую-либо «ненормальность» часто используется термин «ребенок с проблемами».
В отечественную медицинскую литературу термин «минимальная дисфункция мозга» как общеупотребительный был, по-видимому, введен Л. О. Бадаляном, Л. Т. Журко-
-10-
вой и Е. М. Мастюковой (1978), что явилось безусловным прогрессом в перинатальной неврологии и психологии детей и подростков. Указанные авторы выполнили наиболее значимое и, пожалуй, единственное в отечественной неврологии обстоятельное исследование МДМ и так характеризовали это понятие.
Сборная группа различных по этиологии, патогенезу и клиническим проявлениям патологических состояний. Характерными признаками ее являются повышенная возбу-. димость, эмоциональная лабильность, диффузные легкие неврологические симптомы, умеренно выраженные сенсо-моторные и речевые нарушения, расстройство восприятия, повышенная отвлекаемость, трудности поведения, недостаточная сформированность навыков интеллектуальной деятельности, специфические трудности обучения.
Разумеется, это определение не отличается четкостью критериев, что прекрасно понимали и сами авторы. Однако методологически введение такого понятия явилось безусловным прогрессом. Оно сводило воедино пеструю группу различных нарушений и отклонений в состоянии здоровья, поведении, развитии и обучении детей. Вполне естественно, возникает мысль и об общих генеральных закономерностях предшествующих повреждений нервной системы, что, как будет показано ниже, совсем не лишено оснований.
Проф. А. Ю. Ратнер (1985) писал, что для начала деятельности по изучению МДМ приведенное выше понятие достаточно выразительно, так как оно нацеливает на выявление негрубых неврологических и психических расстройств. Но также очевидно, что в самое ближайшее время потребуется дальнейшее углубление и детерминация совершенно разных по форме и по содержанию симптомов и синдромов, составляющих обобщающее понятие минимальной мозговой дисфункции.
По мнению В. И. Гузевой и М. Я. Шарфа (1998), МДМ наблюдаются у 20—25% всех детей. Авторы обращают внимание на то, что у детей с МДМ сохраняется фонд корковых функций, но в то же время определяется их дефицит. По-видимому, под этим следует понимать сохранность инте-лекта у большинства детей с МДМ и задержку созревания высших функций головного мозга.
Введение данного определения важно и вот еще по какой причине. Дело в том, что как-то постепенно и незаметно в связи с пестротой клинических проявлений МДМ, прогреди-ентностью течения, переходом нарушений в более старший
-11-
возраст, все особенности поведения ребенка и последствия задержки созревания высших функций головного мозга в большинстве случаев стали относить к дефектам воспитания. Коррекция же расстройств при "МДМ стала прерогативой психологов. В немалой степени этому способствовали трудности ранней неврологической диагностики («мягкость», «негрубость» симптоматики), отсутствие четко обозначенных критериев МДМ, а также сохранность интеллекта у подавляющего большинства таких детей. Плачевным итогом такого смешения понятий и функций соответствуюших специалистов стало катастрофическое увеличение числа школьников с выраженными проявлениями неспособности учиться и амбивалентностью в поведении.
В тоже время исследования, проведенные Е. М. Мастюко-вой, Л. О. Бацаляном и Л. Т. Журбой в Москве (1976-1978), а также А. Ю. Ратнером и сотрудниками его кафедры в Казани (1975—1896) свидетельствуют о том, что у всех детей с МДМ выявляется совершенно четкая, но негрубая неврологическая симптоматика, имеющая определенные закономерности и со-провождаюшаяся определенной спецификой в проявлении соматических, висцеральных и неврологических расстройств.
Таким'образом, для формирования здоровья ребенка и его нормального роста и развития в современных условиях неврологическую диагностику и коррекцию неврологических расстройств необходимо проводить как можно раньше, так как в дальнейшем эти расстройства в значительной степени нивелируются, а обусловленные ими дефекты функций закрепляются. Разумеется, процесс формирования здоровья должен сопровождаться адекватным дефектологическим и психологическим обеспечением.
Спустя почти 20 лет (1995) группа исследователей из Нижегородской государственной медицинской академии, руководимая проф. В. М. Трошиным, на основании собственных наблюдений за большим контингентом детей и подростков дали уже более конкретное и материально приближенное к субстрату повреждения определение МДМ.
Ведущее место среди последствий перинатальных поражений ЦНС занимает феномен, известный под названием •минимальная дисфункция мозга». МДМ — это исход легкого органического повреждения головного мозга, на фоне которого наблюдаются различные невротические реакции, нарушения поведения, трудности школьного обучения, нарушения созревания высших мозговых функций, разнообразные неврозоподобные состояния.
-12-
Таким образом, мы видим, что в указанном определении появились три новых и чрезвычайно важных момента:
1) указание на легкое органическое повреждение головного мозга;
2) одним из признаков МДМ названа задержка созревания высших функций головного мозга;
3) развитие у детей с МДМ неврозоподобных состояний. Забегая немного вперед и не вступая в полемику с
В. М. Трошиным, чтобы правильно ориентировать читателя, отметим, что термин «повреждение» вовсе не означает только удар, ушиб, сотрясение, перелом, сдавление и т. д. Почему-то часто при использовании термина «повреждение» даже врачи забувают о возможности сосудистых травм. В то же время различные варианты сосудистых повреждений разных органов и даже сегментов тела занимают большое место в современной классификации болезней (под названием «сосудистые заболевания») и развитии неотложных состояний, а по причинам смертности — выходят в число лидеров.
Достаточно привести немногочисленные, но хорошо известные всем примеры, когда травма сосудов или их неадекватная реакция (острое расширение, сужение) вызывает повреждение органов, а иногда и приводит к гибели организма: инфаркт миокарда, инсульт, обморок, шок, коллапс, тромбоэмболия и т. д.
По данным различных публикаций и материалам наших собственных исследований, подавляющее большинство повреждений во время родов — это сосудистые или микрососудистые повреждения.
В то же время объяснять возникновение и развитие МДМ лишь интранатальными повреждениями, как это формально вытекает из очень убедительных публикаций А. Ю. Ратнера и его учеников и последователей, подкупающе просто, но неполно. Ниже мы попытались систематизировать факторы, которым придается значение в развитии указанного синдрома.
-13-
ПРИЧИНЫ, УСЛОВИЯ и МЕХАНИЗМЫ РАЗВИТИЯ МДМ
Среди причинных факторов, приводящих в дальнейшем к проявлению признаков МДМ, в настоящее время выделяют разнообразные повреждающие воздействия в анте-, интра- и постнатальном периодах.
В свою очередь, по механизму воздействия на организм матери и(или) ребенка они делятся на:
— биологические (генетические дефекты, биологическая репродуктивная незрелость матери и ребенка, действие микроорганизмов и вирусов, резус-конфликты и др.);
— физические (действие проникающей радиации, электромагнитных и других полей, избыток или дефицит инсоляции, влияние тепла, холода и др.);
— химические (острые и хронические бытовые и производственные интоксикации, прием лекарственных препаратов, токсикозы беременных, эндогенные интоксикации
' на почве различных хронических заболеваний и др.);
— механические (сдавление, ушиб, перелом, растяжение,
скручивание).
К повреждающим факторам антенатального периода относят внутриутробные инфекции, заболевания будущей матери, особенно в первой половине беременности (острые вирусные инфекции, обострения хронических заболеваний с неблагоприятными изменениями метаболизма — хронический гломерулонефрит, пиелонефрит и др.), различные интоксикации, действие различных излучений. Б этиологии МДМ придают значение недоеданию у беременных и детей в раннем детстве, а также генетической обусловленности [В. И. Гузева, М. Я. Шарф, 1998]. Наряду с этим имеет большое значение невынашивание беременности, когда ребенок рождается недоношенным и биологически незрелым, хотя последнее не всегда стоит в прямой зависимости от срока беременности: ребенок может родиться в срок, но вследствие нарушений внутриутробного развития быть все равно биологически незрелым. Незрелый же ребенок в большинстве случаев еще не готов к процессу родов и при родовых нагрузках получает значительные повреждения. В ряде случаев для сохранения беременности женщин помещают в стационар (резкая
-14-
смена образа жизни и двигательной активности) и назначают медикаментозное лечение.
Рассматривая эти вопросы, мы должны обратить внимание читателя на то, что в I триместре внутриутробной жизни закладываются все основные элементы нервной системы будущего ребенка, а на 3-м месяце уже оформляется артериальный круг большого мозга — система кровеносных сосудов головного мозга.
В то же время фаза плацентарного развития и формирование плацентарного барьера начинается лишь с 3-го месяца беременности. В раннем же антенатальном периоде возбудители таких инфекционных заболеваний, как ток-соплазмоз, хдамидиоз, листереллез, сифилис, сывороточный гепатит, цитомегалия и др., проникнув через незрелую плаценту из организма матери, глубоко повреждают внутренние органы и ЦНС плода. Эти повреждения плода на данной стадии его развития генерализованные, но в первую очередь страдает ЦНС.
В последующем, когда плацента уже сформировалась и достаточно эффективен плацентарный барьер (вторая половина II—П1 триместр), воздействия неблагоприятных факторов уже не приводят к формированию пороков развития плода, т. е. не влияют, как правило, на формирование органов и дифференцировку тканей, но могут вызвать преждевременное рождение, функциональную незрелость ребенка, внутриутробную гипотрофию [Усов И. Н., 1994; Сушко Е. П., 1996].
В то же время есть факторы, которые могут неблагоприятно повлиять на развитие нервной системы плода в любом периоде беременности и даже до нее (на репродуктивные органы и ткани родителей): проникающая радиация, приводящая к разрывам спиралей ДНК (одно- и двунитевым), резкой активации перекисного окисления липидов и накоплению свободных радикалов; употребление спиртных напитков, тяжелые острые интоксикации (наркотики, оксид углерода и др.).
Здесь уместно остановиться на рассмотрении одного широко распространенного заблуждения. Считается, что к лучевому воздействию наиболее чувствительны клетки крови и эволюционно наиболее молодые и малодифференцирован-ные клетки, а нейроны относительно устойчивы. Это не совсем так. Дело в том, что при лучевой травме в первую очередь страдают наиболее сложно организованные механизмы и функции (интегративные процессы в нервных клетках и
-15-
качество межсинаптической передачи). Но нервные клетки — это клетки не регенерирующие и долгоживущие. В то же время жизненный цикл клеток крови короткий (лейкоциты — 6—8 дней, эритроциты — около 120 дней). Поэтому при действии проникающей радиации поврежденные клетки крови быстрее проходят жизненный цикл, а новые созревают крайне медленно. Нейроны же остаются, но их функция в значительной мере утрачивается. Даже у взрослых людей, подвергшихся значительному тотальному облучению, относительно быстро развивается энцефалопатия и многообразные нарушения функций внутренних органов. И это происходит в тот период, когда функции системы крови как будто уже восстановились.
К интранатальным повреждающим факторам относят все неблагоприятные факторы процесса родов, неизбежно сказывающиеся на ребенке: длительный безводный период, отсутствие или слабая выраженность схваток и неизбежная в этих случаях стимуляция родовой деятельности, плохое или недостаточное раскрытие родовых путей, стремительные роды, применение различных ручных родовспомогательных приемов, кесарево сечение, тугое обвитие плода пуповиной, большая масса тела и размеры плода и т. д. Группой риска в отношении интранатальных повреждений являются недоношенные дети и дети с малой массой тела.
Рассматривая постнатальный период, можно отметить, что здесь в генезе повреждений ЦНС играют наибольшую роль нейроинфекции [Сорокина, 1996] и травмы [Селиванов В. П., Никитин М. Н., 1971].
Наши собственные наблюдения над детьми раннего возраста, ретроспективный анализ акушерского анамнеза и анамнеза жизни каждого ребенка до 12 мес подтверждают мнение А. Ю. Ратнера (1995), О. Б. Халецкой и В. М. Тро-шина (1995), что из всех неблагоприятно действующих факторов анте-, интра- и постнатального периодов наибольшую роль и ведущее значение в развитии МДМ играют травматические повреждения. Это необязательно травмы непосредственно самой ЦНС (головного или спинного мозГа), хотя редко, но бывают и они. Чаще всего — это различные виды повреждений шейного отдела позвоночника, вертебрально-базилярного стыка и их связочного аппарата. В карте новорожденного они часто фигурируют под диагнозами: «гипоксия плода», «асфиксия», «тугое обвитие пуповиной* и т. д.
В дальнейшем неонатологи, наблюдающие ребенка в роддоме и замечающие некоторые выходящие за обычные рамки статуса новорожденного признаки, направляют его к невро-
-16-
патологу, и тот обычно ставит диагноз «энцефалопатия». Иногда этот диагноз подкрепляется нейросонографически-ми, допплерографическими и рентгенографическими исследованиями. В большинстве же случаев стандартным исследованием является электроэнцефалография (ЭЭГ), которую, с точки зрения топической диагностики очага поражения, следует все же признать малоинформативной.
Этими «необычными» признаками чаще всего являются следующие: вялый сосательный рефлекс или его отсутствие, беспокойство (крик, плач) ребенка без видимых на то причин, особенно по ночам; спастическое состояние определенных групп мышц или, наоборот, их пониженный тонус, различные мелкие гиперкинезы (дрожание), необычная поза ребенка при лежании на спине, кривошея, короткая шея, асимметрия правой и левой половин туловища и т. д. В зависимости от выраженности энцефалопатии (степени гипоксии в родах, травмы) в разных отдельно взятых случаях наблюдается разный набор и выраженность указанных признаков.
Учитывая высокий процент недоношенности детей и возросшую частоту внутриутробных инфекций [Сорокина, 1996], а также то, что в России в большинстве случаев роды протекают с травмами [Садрутдинов П., Саттаров В., 1996], число детей с энцефалопатиями после родов велико.
Нам не удалось встретить точных статистических данных о МДМ, но если учесть, что по результатам некоторых исследований число детей с этими дисфункциями, составляет от 21% [Халецкая О. В., Трошин В. М.] до более чем 40%, по данным обследования детских садов и школ Санкт-Петербурга [Ясюкова Л. А., 1997], то нетрудно понять, насколько актуальна эта проблема, В то же время очень актуальна проблема объективизации проявлений МДМ.
Известно, что дети раннего возраста (особенно до 3 лет) жалоб не предъявляют. Признаки какого-либо неблагополучия в физического здоровье можно обнаружить лишь по небольшим отклонениям (задержкам развития), если ориентироваться на существующие нормы психомоторного развития детей [Усов И. Н., 1994; Сушко Е. П., 1996], например, чуть позже ребенок стал самостоятельно сидеть, вставать, ходить, говорить первые слова, простые предложения и т. д.
Необходимо отметить, что интранатальные повреждения нервной системы в большинстве случаев не касаются непосредственно структур головного мозга, но их последствия в дальнейшем постоянно влияют на деятельность и биологическое созревание развивающегося мозга.
-17-

|
Классическим и наиболее частым вариантом, и на это мы обращаем внимание читателя, является посттравматическое (иногда врожденное) поражение шейного отдела позвоночника и связанная с этим травма позвоночных артерий.
| Рис. 1. Ход позвоночной артерии (по X. Фенишу, 1996). |
Ниже мы приводим рентгенограммы, наглядно подтверждающие возможность травма-тизации позвоночных артерий, которые проходят в отверстиях боковых отростков шейных позвонков и густо оплетены веточками вегетативного нерва (нерва Франка), происходящего из шейных симпатических узлов. Напомним, что позвоночные артерии перед входом в полость черепа делают два изгиба под углом 90° на верхних поверхностях боковых масс атланта. Эти изгибы играют роль сифонов (амортизаторов), несколько сглаживающих гемодинамичес-кие пульсовые толчки крови, притекающей к головному мозгу (рис. 1). Войдя в полость черепа, позвоночные артерии сливаются в общий ствол и образуют базилярную артерию, которая, обеспечивая кровоснабжение заднесрединных структур мозга, является важнейшей составляющей артериального круга большого мозга (рис. 2, 3). Таким образом, система позвоночных артерий, находясь в гибких и узких костных каналах, обеспечивает кровоснабжение шейного отдела спинного и нижнебазальных отделов головного мозга. Именно поэтому минимальной деформации унковертебральных сочленений в шейных позвонках оказывается нередко достаточно, чтобы при определенных условиях вызвать целый комплекс церебральных сосудистых нарушений: головные бойй, нарушения слуха, зрения, памяти и т. д. Видимо поэтому в атлантозатылочном сочленении и сочленении I и II шейных позвонков нет межпозвоночных дисков, поскольку здесь недопустимы смещения даже в пределах их возможностей.
-18-
 На важнейшую роль позвоночной артерии в происхождении головных болей, бульбарно-го синдрома и даже синдрома внезапной смерти грудных детей обращали внимание А. Ю. Рат-нер (1965-1995), В. П. Селиванов и М.Н.Никитин (1971), Н. В. Верещагин (1980), и др.
На важнейшую роль позвоночной артерии в происхождении головных болей, бульбарно-го синдрома и даже синдрома внезапной смерти грудных детей обращали внимание А. Ю. Рат-нер (1965-1995), В. П. Селиванов и М.Н.Никитин (1971), Н. В. Верещагин (1980), и др.
Даже если позвоночные артерии не пережимаются, а просто испытывают небольшое растяжение или компрессию, вследствие их обильной вегетативно!! иннервации развивается спазм всего артериального русла в вер-тебрально-базилярном бассейне.
| Рис. 2. Схема кровоснабжения головного мозга (по Н. В. Верещагину, 1980). 1 — артериальный круг большого мозга; 2 — внутренняя сонная артерия; 3 — позвоночная артерия. |
При рассмотрении этих механизмов повреждения уместно вспомнить и о так называемом синдроме обкрадывания, когда при ограничении кровотока через позвоночные артерии в задние отделы головного мозга через артериальный круг большого мозга сбрасывается часть крови,
поступающая по сонным артериям. При этом, естественно, снижается перфузия кровью передних отделов головного мозга, что не может не отразиться на его работе, развитии и функциях.
В качестве примера приводим рентгенограммы обратившегося к нам в связи с мучительными головными болями пациента М., 48 лет.
При неврологическом обследовании М. выявлено лишь излишне выраженное напряжение затылочных мышц. На спондилограмме шейного отдела позвоночника (рис. 4) отмечено отсутствие физиологического лордоза и полная аномалия Кимерле (аномалия дуги атланта — превращение борозды позвоночной артерии в костный канал вследствие образования костного мостика над этой бороздой). При этом ограничиваются все физиологические смещения позвоночной артерии при любых движениях головы и может возникать хроническое раздражение нерва позвоночной артерии.
Головные боли у М. исчезли после двух сеансов мануальной терапии позвоночника. Мы полагаем, что в их

|
патогенезе играло роль трение позвоночных артерий и оплетающих их 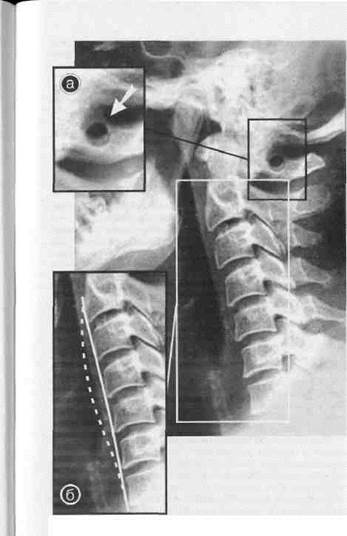 симпатических нервов о края костных каналов, Эти же факторы вызывали чрезмерное напряжение затылочной группы мышц.
симпатических нервов о края костных каналов, Эти же факторы вызывали чрезмерное напряжение затылочной группы мышц.
На стр. 41 мы приводим еше один пример (пациент Д., 9 лет), когда в происхождении головных болей, проявлений метеозависимости и ряда соматических расстройств играли роль посттравматические изменения шейного отдела позвоночника.
| Рис. 3. Артерии основания головного мозга (по V Фенишу, 1996). 1 — ]5нутренняя сонная артерия; 2 — базилярная артерия; 3 — позвоночная артерии. |
Опыт нашей работы с детьми и подростками, родители которых обращались по поводу различных проблем со здоровьем, в том числе и с признаками МДМ, привел нас к следующему убеждению. При самых различных жалобах родителей (дефекты речи, письма, недостаточность мелкой моторики, дисграфия, ночные страхи, энурез и т. д.) у детей различного возраста (3—12 лет) выявлялась неврологическая симптоматика. Она выражалась, прежде всего, в наличии пирамидных знаков, кегрубой мозжечковой атаксии, легкого верхнего па-рапареза, умеренно выраженной статико-моторной недостаточности, гиперчувствительности и гипервозбудимости, а также задержке созревания высших функций головного мозга. При проведении этих обследований мы, как и Аль-Шаифий НафиссаХамуд (1995) убедились в том, что клиническая картина неврологических проявлений расходится с данными ультразвуковой сонографии головного мозга.
Было бы подкупающе просто все объяснить наличием очаговых повреждений, дислоцированных в ткани мозга: кровоизлияниями, кистами, нарушениями ликвородинамики и др. Но у подавляющего большинства пациентов при тщательной, сонографии головного мозга такие изменения не выявляются.
-20-
Справа - Рис. 4. Больной М., 48 дет. Аномалия Кимерле (а). Отсутствие физиологического лордоза (6).
Клиническая же картина и данные ЭЭГ в то же время свидетельствуют о наличии «диффузных» морфологических изменений и «диффузных» функциональных нарушений деятельности головного мозга.
С нашей точки зрения, эта «диффузность» изменений (нарушений), о которой много рассуждают авторы работ по МДМ, может быть обусловлена нейроинфекцией, влиянием токсинов, действием проникающей радиации или же нарушениями мозгового кровообращения.
В подавляющем большинстве случаев сведений об инфекционных заболеваниях с вовлечением в процесс ЦНС ребенка, интоксикациях или лучевой травме при изучении анамнеза, карточек новорожденных и амбулаторных карт детей мы не получили.
В то же время и анамнез, и медицинская документация, и проведенные исследования (спондилография шейного отдела позвоночника, сонография головного мозга, ультразвуковая допплерография) изобилуют сведениями о сосудистых или микрососудистых повреждениях ЦНС, чаще всего функционального характера.
Первичный же очаг, инициирующий нарушения гемодинамики, вовсе необязательно должен находиться (или находился) в полости черепа.
В условиях периодически прерывающегося кровотока или его ограничения при нестабильности шейных позвонков и нарушениях оттока венозной крови от тканей головного мозга (венозная дисгемия) развитие высших мозговых функций у ребенка, естественно, не может идти гармонично. В первую очередь это касается ассоциативных связей, наиболее ответственных за концентрацию внимания, память, слухоре-чевые функции и т. д. Определенный вклад в механизмы этих расстройств вносит и перивентрикулярная лейкомаляция, наиболее часто регистрируемая у недоношенных и биологически незрелых детей.
Анатомическое созревание головного мозга (морфогенез) является основой работающих в сочетаниях и взаимосвязи функциональных объединений его структур (функциогенез), что обеспечивает необходимые условия для психической деятельности в ее развитии. Из этого следует, что трудности формирования высших функций мозга могут быть связаны с нарушением и морфогенеза, и функциогенеза [Корсакова Н. К. и др., 1997].
В связи с изложенным, при ранней диагностике на ультразвуковых сонограммах, электроэнцефалограммах и рео-
-22-
граммах головного мозга нередко отмечаются «диффузные изменения резидуального характера».
При соматических, неврологических и психических последствиях интранатальных повреждений у детей мы часто выявляем различные варианты нестабильности шейного отдела позвоночника.
У нас вызывает большое сомнение правомерность постановки диагноза «гидроцефально-гипертензивный синдром» у детей до года в тех случаях, когда закрытие большого родничка костной тканью идет нормально, а сонографическое исследование или вообще не проводилось, или же было произведено лишь по методике М-ЭХО. Это тем более опасно, что в таких случаях детям назначают мочегонные средства, нарушающие водный баланс организма. В то же время ворсины, резорбирующие спинномозговую жидкость в синусы головного мозга, функционируют нормально, а периодические и кратковременные повышения внутричерепного давления обусловлены нестабильностью шейных позвонков.
Нам представляется, что поиск очага повреждения только в головном мозге нередко приводит к серьезным заблуждениям, надуманным суждениям, а также переоценке одного из методов исследования, чаще всего, ЭЭГ.
Учитывая недостаточно высокую медицинскую грамотность населения и дефицит детских неврологов, подавляющее большинство описанных ранее признаков обычно не вызывают обеспокоенности родителей, в связи с чем в течение особенно первого года жизни дети не получают полноценной реабилитации.
Даже если диагноз «энцефалопатия» был поставлен своевременно, все реабилитационные мероприятия обычно сводятся к 1—2 курсам массажа по 10—15 процедур каждый и к лекарственной терапии препаратами из группы ноотро-пов. При наличии явных парапарезов, гемипарезов или, наоборот, выраженной спастичности обычно дополнительно проводят сеансы электрофореза на воротниковую зону или поясничную область. К концу первого года жизни детей, как правило, снимают с неврологического учета. Если же выраженная спастичность отдельных групп мышц или же их парез сохраняется далее, то ставят диагноз «детский церебральный паралич» и далее ребенок идет по жизни уже с определенными ограничениями сначала в учебе, а затем и в трудовой деятельности.
Практика работы воспитателей и педагогов дошкольных учреждений и начальных классов школ свидетельствует о том.
-23-
что за последние годы резко возросло число детей с дефектами речи, недостатками внимания, памяти, повышенной отвлекаемостью и повыщенной умственной утомляемостью, У многих из таких детей обнаруживаются нарушения социальной адаптации, дефекты осанки, аллергодермато-зы, различные дисфункции желудочно-кишечного тракта и дисграфии.
Спектр указанных нарушений довольно широк, разнообразен, а «набор» дефектов у каждого отдельно взятого ребенка индивидуален. Многообразие проявлений этих расстройств нередко побуждает врачей искать у каждого отдельно взятого ребенка специфические причины заболевания, что не способствует лучшему пониманию сути указанного патологического состояния и, разумеется, рациональной и продуктивной реабилитации детей.
Еще одна сложность указанной проблемы заключается в том, что существующая противоречивость мнений различных исследователей и специалистов в значительной мере обусловлена отсутствием четко определенных критериев и единого методического подхода к диагностике МДМ. Имеет значение также и то обстоятельство, что обследование детей на готовность к занятиям в школе происходит в преддошкольном возрасте, когда неврологическая симптоматика значительно нивелируется (а обусловленные ей соматические и вегетативные дефекты остаются), становится трудной для выявления, требует большого опыта и умения врача.
Иными словами, даже при выраженном повреждении во время родов в дальнейшем идет спонтанная реабилитация неврологических расстройств. При зтом те неврологические знаки, которые без труда можно было обнаружить на первом-втором годах жизни ребенка и которые не были замечены, начинают стираться и могут вообще не проявляться.
Именно поэтому на проблему МДМ одними из первых обратили внимание воспитатели, педагоги и психологи (но не врачи), поскольку по роду своей профессиональной деятельности они опираются на те мозговые функции у детей, которые более всего и страдают в данном случае.
Необходимо сразу же заметить, что при своевременной диагностике в раннем детском возрасте (в лучшем варианте — в первые 3 года жизни ребенка) имеющиеся нарушения, в первую очередь нервной регуляции функций, в подавляющем большинстве случаев могут быть практически полностью устранены коррекционными мероприятиями, а дети в дальнейшем жить полноценной жизнью.
-24-
В то же время в условиях реальной действительности и системы оказания медицинской помощи детей с «легкими» отклонениями в состоянии неврологического статуса и небольшими задержками в развитии через год после рождения снимают с неврологического учета и таким образом переводят в разряд практически здоровых. Если же родители после этого не проявляют беспокойства, то врачи в дальнейшем таких детей систематически не наблюдают. Ребенок взрослеет, а дефекты, обусловленные интранатальным повреждением ЦНС, остаются, «обрастают» вторичными отклонениями в физическом и психическом развитии, и все это в комплексе ярко проявляется в более старшем возрасте.
С началом занятий в школе процесс дезадаптации с проявлениями нарушений высших функций головного мозга, соматических и вегетативных симптомов, сопровождающих МДМ, нарастает лавинообразно [Ясюкова Л. А., 1997].
Поскольку исторически проблемой МДМ больше всех занимались психологи и педагоги, по понятным причинам от их внимания обычно ускользали клинические проявления соматических и вегетативных расстройств.
-25-
|
|
|


