 |
Клиническая фармакология ферментных препаратов. Классификация, фармакодинамика, фармакокинетика, показания, побочное действие, противопоказания, взаимодействие с другими средствами.
|
|
|
|
Ферментные препараты – это группа фармакологических средств, способствующих улучшению процесса пищеварения.
Нарушения пищеварения и всасывания пищи (диспептический синдром, синдром мальабсорбции) характеризуются нарушением функций желудка, тонкой кишки, печени или поджелудочной железы. Основные клинические проявления диспепсии — ощущение боли и тяжести в животе, отрыжка, вздутие и урчание в животе, а синдрома мальабсорбции — диарея, преимущественно осмотическая, снижение массы тела, белковая и витаминная недостаточность, обезвоживание, дефицит ионов.
Ферментные препараты применяют, как правило, с заместительной целью в достаточной дозе (в низких дозах они малоэффективны) и длительно. Лечение ферментными препаратам не исключает назначения ЛС других групп.
Классификация ферментных препаратов
Различают следующие группы ферментных препаратов.
· Препараты, содержащие панкреатин (панкреатин, пензитал, мезим форте, панзинорм форте - Н, креон, панцитрат).
· Препараты, содержащие панкреатин, компоненты желчи, гемицеллюлазу и другие компоненты (фестал, дигестал, энзистал, панзинорм форте).
· Препараты растительного происхождения, содержащие папаин, экстракт рисового грибка и другие компоненты (пепфиз, ораза).
· Комбинированные ферменты, содержащие панкреатин в сочетании с растительными энзимами, витаминами (вобэнзим, флогензим).
Все ферментные ЛС различаются по активности ферментов, их составу и существуют в разных лекарственных формах. В одних случаях это однослойные таблетки, растворимые только в кишечнике, в других — двухслойные, например панзинорм. Наружный слой его растворяется в желудке, содержит экстракт слизистой оболочки желудка и аминокислоты, а вторая кислотоустойчивая оболочка растворяется в кишечнике, содержит панкреатин и экстракт жёлчи крупного рогатого скота.
|
|
|
Наряду с ферментами поджелудочной железы и желудка в комбинированный ферментный препарат (например, фестал) часто включают и гемицеллюлазу, способствующую расщеплению растительных оболочек, что снижает выраженность процессов брожения, уменьшает газообразование в кишечнике.
Побочные эффекты:
Побочные эффекты при применении ферментных препаратов встречаются крайне редко (менее 1%) и носят чаще всего дозазависимый характер. В моче больных, применяющих высокие дозы панкреатических ферментов, может наблюдаться повышенное содержание мочевой кислоты.
С осторожностью ферментные препараты применяют у больных подагрой.
В некоторых случаях, больных принимающих ферменты может беспокоить диарея, запор, ощущения дискомфорта в области желудка, тошнота, раздражение перианальной области.
Противопоказания к назначению ферментных препаратов, содержащих компоненты желчи:
o острый панкреатит;
o хронический панкреатит;
o острый и хронический гепатит;
o диарея;
o язвенная болезнь желудка и двенадцатиперстной кишки;
o воспалительные заболевания кишечника.
Таким образом, терапию ферментными препаратами следует проводить дифференцированно с учетом механизма развития заболевания, лежащего в основе нарушения пищеварения.
94. Хронический гепатит. Этиология. Определение. Классификация. Основные клинические симптомы. Принципы лечения.
Хронические гепатиты — воспалительные заболевания печени различной этиологии (вирусы, токсические агенты, аутоиммунные процессы и др.) продолжительностью более 6 мес. По клинико-морфологическим особенностям выделяют 3 основных вида хронических гепатитов:
· хронический персистирующий гепатит (ХПГ) - хроническое воспалительное заболевание печени с преимущественным поражением портальных трактов, протекающее, как правило, без выраженной тенденции к спонтанному прогрессированию без развития большой печеночной недостаточности и портальной гипертензии.
|
|
|
· хронический лобулярный гепатит (ХЛГ) - хроническое воспалительное заболевание печени с преимущественным поражением собственно дольки печени, частично и портальных трактов. Большой печеночной недостаточности и портальной гипертензии не наблюдается. В патогенетическом плане представляет собой как бы «застывший» острый гепатит.
· хронический активный гепатит (ХАГ) - сравнительно редкое системное воспалительное заболевание, протекающее с преимущественным поражением печени (как печеночной дольки и портальных трактов, так и перипортальных пространств), характеризующееся выраженными иммунными нарушениями и часто спонтанно не затихающей активностью патологического процесса в печени. Нередко эволюцинирует в цирроз и может заканчиваться смертью в результате развития большой печеночной недостаточности или проявлений портальной гипертензии. Принято выделять два основных варианта заболевания: высокоактивный (прогрессирующий) и малоактивный (медленно прогрессирующий).
Воспаление печени (гепатит) может быть вызвано различными факторами (гепатотропными факторами), способными повреждать паренхиму печени. Этиотропная классификация гепатитов включает
1. Инфекционный (вирусный) гепатит:
· Гепатит A (болезнь Боткина) - Заболевание передаётся алиментарным путём. Вирус попадает в организм человека с загрязнёнными продуктами питания, водой, предметами обихода. Основным источником инфекции служат больные с безжелтушными формами болезни (протекают безжелтухи). При попадании в желудочно-кишечный тракт, вирус проникает через слизистую оболочку кишечника и с током крови заносится в печень, где внедряется в клетки печени и начинает активно размножаться. Поражение печени связано с прямым разрушительным действием вируса на гепатоциты (клетки печени).
Основными симптомами являются:
- общее недомогание,
- лихорадка,
- боли в мышцах,
- рвота,
- диарея,
- тупые боли в правом подреберье,
|
|
|
- тёмная окраска мочи.
· Гепатит B - Источниками инфекции служат больные с острыми и хроническими формами гепатита, а также вирусоносители. Передача вируса осуществляется парентерально естественными и искусственными путями. Из естественных путей наиболее распространён половой путь передачи инфекции. Также возможна передача инфекции во время родов от больной матери ребёнку или трансплацентарное заражение плода во время беременности. Искусственный путь передачи инфекции осуществляется при переливании заражённой крови или её компонентов, при использовании нестерилизованных хирургических или стоматологических инструментов, шприцов.
Чаще всего развивается желтушная форма. Больные жалуются на расстройство пищеварения, боли в суставах, слабость. В некоторых случаях на коже появляются зудящие высыпания.
· Гепатит C - передаётся при контакте с заражённой кровью. Гепатит С может приводить к развитию хронического гепатита, завершающегося циррозом печени и раком печени.
В клинической картине хронического гепатита С наиболее характерен астенический синдром:
- слабость,
- быстрая утомляемость,
- прогрессирующее снижение трудоспособности,
- нарушение сна.
· Гепатит D - дельта-вирус способен размножаться в клетках печени только в присутствии вируса гепатита В, так как для выхода из клетки частицы дельта-вируса используют белки вируса гепатита В.
Источником вируса служит больной человек или вирусоноситель. Заражение вирусом D происходит при попадании вируса непосредственно в кровь. Пути передачи схожи с таковыми при гепатитах В или С. Клиническая картина напоминает клинику вирусного гепатита В, однако течение заболевания как правило более тяжёлое.
· Гепатит E - Он может передаваться через заражённую вирусом воду, пищу, а кроме того — через кровь.
· Гепатит F
· Гепатит G
· Бактериальные гепатиты: при лептоспирозе, сифилисе.
2. Токсический гепатит:
· Алкогольный гепатит
· Лекарственный гепатит
· Гепатиты при отравлении различными химическими веществами
|
|
|
3. Лучевой гепатит (компонент лучевой болезни)
4. Гепатиты как следствие аутоиммунных заболеваний
Лечение:
Больные хроническим гепатитом, агрессирующим и персистирующим, должны придерживаться особой диеты. Она подразумевает собой отказ от жареной пищи, пряных и острых блюд.
При каких-либо обострениях гепатита возможна госпитализация, постельный режим, а также соблюдение строгой диеты, при которой больной будет получать необходимое количество витаминов и белков. Врач может назначить витаминотерапию (аскорбиновая, фолиевая и никотиновая кислота, витамины B12, B6, B2, B1).
Вирусные гепатиты:
- Интерферонотерапия (ферон, роферон – А (3-6 месяцев - в зависимости от дозы)
- Базисная терапия на 7 – 10 дней (Гемодез, внутрь лактулоза)
Аутоиммунный гепатит:
1. Преднизолон (глюкокортикоид) 30 мг в сутки в течение месяца, далее поддерживающая доза (10 мг в сутки) на несколько лет.
2. Азатиоприн(иммунодепрессант) - первоначально 50 мг в сутки, поддерживающая доза (в течение нескольких лет) 25 мг в сутки.
3. Полиферментные препараты - креон или панцитрат в течение 2 недель ежеквартально.
95. Клиническая фармакология гепатопротекторов Классификация, фармакодинамика, фармакокинетика, показания, побочное действие, противопоказания, взаимодействие с другими средствами.
В эту группу включены ЛС, повышающие устойчивость гепатоцитов к неблагоприятному воздействию различных факторов.
К ним относят:
o ингибиторы перикисного окисления липидов,
o эссенциальные фосфолипиды,
o препараты растительного происхождения.
1) Ингибитор перекисного окисления липидов (ПОЛ) — тиоктовая кислота, являющаяся коферментом окислительного декарбоксилирования пировиноградной кислоты и альфа-кетокислот, нормализует энергетический, углеводный и липидный обмены, регулирует метаболизм ХС. При курсовом лечении препарат улучшает:
- функции печени,
-снижает повреждающее действие токсических экзогенных и эндогенных веществ.
Фармакокинетика:
Тиоктовая кислота быстро всасывается из кишечника. Биодоступность приблизительно равна 30%, в печени препарат подвергается окислению и конъюгации, выводится преимущественно почками в виде неактивных метаболитов (80—90%). Т1/2равен 20— 50 мин.
Побочное действие:
- При приёме препарата могут развиться гипогликемия,
- аллергические реакции,
Взаимодействия с другими ЛС:
Несовместим с растворами Рингера и глюкозы.
2) Эссенциальные фосфолипиды содержатся в эссенциале форте Н. Фосфолипиды (линолевая, линоленовая и другие ненасыщенные жирные кислоты) при курсовом лечении нормализуют метаболизм и процессы микроциркуляции в печени, улучшают её детоксицирующую функцию, а также оказывают нормализующее влияние на липидный состав крови.
|
|
|
3) К гепатопротекторам растительного происхождения относят:
— Гепатофальк планта содержит сухой экстракт плодов расторопши пятнистой, травы чистотела большого и куркумы яванской.
Препарат стабилизирует мембраны гепатоцитов, обладает антиоксидантной активностью, препятствует проникновению в клетку ряда гепатотоксических веществ. Помимо этого, он повышает синтез белка в печени, обладает противовоспалительной и антибактериальной активностью.
Показания к применению:
- Токсические поражения печени (в том числе алкогольные и лекарственные),
- острый и хронический гепатит различной этиологии и цирроз печени (в качестве поддерживающей терапии),
- болевой синдром (спастического характера) при заболеваниях желчного пузыря и желчевыводящих путей (хронический холецистит, холангит, дискинезии желчного пузыря и желчных путей) и других заболеваниях ЖКТ,
- Дилатация желчных протоков и варикозное расширение вен органов ЖКТ,
- Диспепсия.
Противопоказания:
- Повышенная чувствительность к компонентам препарата,
- закупорка желчных путей,
- Обтурационная желтуха.
Побочное действие:
- Аллергические реакции,
- При длительном применении – диспептические расстройства.
— Силибинин взаимодействует в печени со свободными радикалами, прерывает процесс ПОЛ, препятствует разрушению клеточных структур.
В гепатоцитах он стимулирует синтез структурных и функциональных белков, стабилизирует клеточные мембраны, ускоряет регенерацию клеток.
Фармакокинетика:
Плохо всасывается в ЖКТ, подвергается кишечно-печёночной циркуляции, метаболи-зируется в печени путём конъюгации, выводится преимущественно с жёлчью в виде глюкуронидов и сульфатов. Период полувыведения препарата равен 6 ч.
Показания к применению:
- Состояние после перенесенного гепатита вирусной и токсической этиологии, травм печени;
- хронические гепатиты, цирроз печени;
- токсические поражения печени (в т.ч. обусловленные применением аминогликозидов, тетрациклина, иммунодепрессантов, НПВС, противотуберкулезных препаратов, барбитуратов, транквилизаторов);
- профилактика атеросклероза.
Противопоказан при гиперчувствительности к его компонентам.
Побочное действие:При приёме препарата возможно развитие диареи.
96. Хронический холецистит. Этиология. Определение. Основные клинические симптомы. Принципы лечения.
Хронический холецистит - хроническое воспалительное заболевание желчного пузыря, сочетающееся с моторно-тоническими нарушениями (дискинезиями) желчевыводящих путей и изменениями физико-химических свойств и биохимического состава желчи длительностью болезни более 6 месяцев (по лекции).
Этиология:
o Бактериальная инфекция (стафилококки, стрептококки)
o Паразитарная инвазия (лямблии)
o Дуодено-билиарный рефлюкс
o Аллергия
o Хронические воспалительные заболевания ЖКТ
o Острый холецистит
Предрасполагающие факторы: дискинезии желчевыводящих путей, дисбактериоз кишечника, нарушения обмена веществ (ожирение, сахарный диабет), наследственная отягощенность (по лекции).
Клинические проявления:
· Болевой синдром
- С дискинезией желчевыводящих путей по гипокинетическому типу - боли имеют тупой, ноющий, давящий характер, практически постоянны
- С дискинезией по гиперкинетическому типу характеризуется схваткообразными, колющими, режущими, сверлящими болями, появляющимися в виде периодических приступов
- С правосторонней иррадиацией
Провоцируется появление болей употреблением: жирных, жареных, острых блюд, яиц, холодных и газированных напитков, алкоголя
· Диспепсический синдром
· Синдром вегетативной дистонии.
Принципы лечения:
Консервативное лечение холецистита и других воспалительных заболеваний желчных путей направлено главным образом на подавление инфекции (для этого применяются антибиотики и другие противомикробные препараты), а также на усиление оттока желчи (специальная диета, желчегонные (алохол, холагол, холосас) и спазмолитические (Но-шпа, папаверин) средства).
При сочетании холецистита с панкреатитом врач может назначить препараты фестал, креон, панзинорм, мезим.
Значительную роль при консервативном лечении холецистита играет диета с исключением механически и химически раздражающей пищи.
97. Клиническая фармакология желчегонных препаратов. Классификация, фармакодинамика, фармакокинетика, показания, побочное действие, противопоказания, взаимодействие с другими средствами.
Желчегонные средства — лекарственные средства, усиливающие желчеобразование или способствующие выделению желчи в двенадцатиперстную кишку.
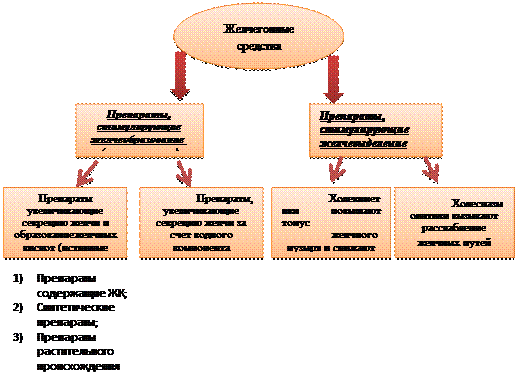
I. Препараты, стимулирующие желчеобразование — холеретики
A. Увеличивающие секрецию желчи и образование желчных кислот (истинные холеретики):
1) препараты, содержащие желчные кислоты:
o Аллохол (таблетки покрытые оболочкой) (содержит кроме желчных кислот экстракт крапивы и чеснока, а также активированный уголь).
o Холензим (таблетки покрытые оболочкой) (препарат из желчи и ферментов поджелудочной железы и кишечника скота).
o Лиобил (таблетки покрытые кишечнорастворимой оболочкой).
Желчные кислоты, всасываясь в кровь, стимулируют желчеобразовательную функцию гепатоцитов, невсосавшаяся часть выполняет заместительную функцию. В этой группе препараты, являющиеся желчными кислотами, в большей мере увеличивают объем желчи, а препараты, содержащие желчь животных, в большей мере повышают содержание хелатов (солей желчных кислот).
2) синтетические препараты:
· Гидроксиметилникотинамид (Никодин)
· Осалмид (Оксафенамид)
· Цикловалон (Циквалон)
Лекарственные взаимодействия: усиливает эффекты непрямых антикоагулянтов. Эффект снижается на фоне одновременного назначения морфина, вызывающего спазм сфинктера Одди. Двухсторонний антагонизм при сочетании с метоклопрамидом.
Эти препараты обладают выраженным холеретическим действием, однако не изменяют существенным образом экскрецию в желчь фосфолипидов. После поступления из крови в гепатоциты эти ЛС секретируются в желчь и диссоциируют, образуя органические анионы. Высокая концентрация анионов создает осмотический градиент между желчью и кровью и обусловливает осмотическую фильтрацию воды и электролитов в желчные капилляры. Кроме желчегонного, синтетические холеретики имеют ряд других эффектов:
- спазмолитическое действие (оксафенамид, гимекромон),
- гиполипидемическое (оксафенамид),
- антибактериальное (гидроксиметилникотинамид),
- противовоспалительное (цикловалон).
3) препараты растительного происхождения:
o цветки бессмертника песчаного,
o кукурузные рыльца,
o пижма обыкновенная (Танацехол),
o плоды шиповника (Холосас),
o Берберина бисульфат
o почки березы и др.
Эффект препаратов растительного происхождения связан с влиянием комплекса компонентов, входящих в их состав, в т.ч. таких, как эфирные масла, смолы, флавоны, фитостерины, фитонциды, некоторые витамины и другие вещества. Препараты этой группы:
- повышают функциональную способность печени,
- увеличивают секрецию желчи,
- уменьшают вязкость желчи.
Наряду с усилением секреции желчи, большинство фитопрепаратов этой группы повышают тонус желчного пузыря с одновременным расслаблением гладкой мускулатуры желчных путей и сфинктеров Одди и Люткенса.
Желчегонные фитопрепараты обладают также существенным влиянием на другие функции организма:
- нормализуют и стимулируют секрецию желез желудка, поджелудочной железы,
- повышают ферментативную активность желудочного сока,
- усиливают перистальтику кишечника при его атонии.
Обычно принимают фитопрепараты за 30 мин до еды, 3 раза в сутки.
Б. Препараты, увеличивающие секрецию желчи за счет водного компонента (гидрохолеретики):
· минеральные воды («Ессентуки» №17 (сильно минерализованная) и №4 (слабо минерализованная), «Смирновская», «Славяновская»).
Минеральные воды обычно употребляют в теплом виде за 20–30 мин до еды.
· салицилат натрия,
· препараты валерианы.
Минеральные воды увеличивают количество секретируемой желчи, делают ее менее вязкой. Механизм действия желчегонных средств этой группы обусловлен тем, что, всасываясь в ЖКТ, они выделяются гепатоцитами в первичную желчь, создавая повышенное осмотическое давление в желчных капиллярах и способствуя увеличению водной фазы. Кроме того, понижается обратное всасывание воды и электролитов в желчном пузыре и желчевыводящих путях, что значительно снижает вязкость желчи.
Показания к применению:
§ хронические воспалительные заболевания печени и желчевыводящих путей,
§ применяют их при дискинезии желчевыводящих путей,
§ при лечении запоров.
При необходимости холеретики комбинируют с антибиотиками, анальгетиками и спазмолитиками, со слабительными средствами.
Побочные эффекты:
ü аллергические реакции,
ü диарея (вследствие стимуляции моторики кишечника).
Противопоказания:
ü Острые гепатиты,
ü обтурационная желтуха,
ü язвенная болезнь желудка и двенадцатиперстной кишки,
ü острый панкреатит.
Лекарственные взаимодействия: сведения о неблагоприятных взаимодействиях с другими лекарственными средствами отсутствуют.
|
|
|


