 |
Последствия ожирения для здоровья
|
|
|
|
Хорошо известно, что избыточная масса тела (и предположительно ожирение) связана с широко распространенными и тяжелыми заболеваниями. Однако природа этой связи в большинстве случаев выяснена недостаточно. Особенно трудно разграничить ожирение как причину данного заболевания и ожирение как сопутствующий этому заболеванию феномен. Больше того, невозможно определить, отражают ли заболевания, связанные с избыточной массой тела, роль ожирения самого по себе или роль других факторов, связанных с увеличенной массой тела. Какова бы ни была природа этой связи, но огромные материалы статистики страхования ясно показывают увеличение риска заболеваемости и смертности от различных болезней у лиц с избыточной массой тела (ожирением).
СМЕРТНОСТЬ
В большинстве случаев имеющиеся статистические данные свидетельствуют о том, что ожирение связано с увеличением показателя смертности [9, 10, 88, 89]. Избыточной массе тела сопутствует повышенный риск смертности в любом возрасте; наиболее высокий риск характерен для молодого и среднего возраста, а после 50 лет соответствующие показатели выравниваются. Увеличение смертности проявляется особенно отчетливо при резких степенях ожирения. У больных гипертонической болезнью, сердечно-сосудистой патологией или с отягощенным этими заболеваниями семейным анамнезом при избыточной массе тела смертность оказывается выше, чем у соответствующих больных с нормальной массой тела.
Летальность при различных заболеваниях среди лиц с повышенной массой тела значительно выше, чем следовало бы ожидать, исходя из нормальной летальности, например, при ишемической болезни сердца отмечается 40% избыток летальности, заболеваниях почек — более чем 50 % избыток, а летальность от диабета в 4 раза и больше превышает ожидаемую [90]. У лиц с избыточной массой тела чаще встречаются и другие причины смерти, в том числе инсульты, нарушения желчевыделительной системы и цирроз печени.
|
|
|
Однако связь между массой тела и смертностью не является ни достаточно четкой, ни простой. В некоторых обзорах практически не наблюдалось влияния избыточной массы тела на смертность, если исключались случаи резко выраженного ожирения. Например, во фремингемском исследовании не было обнаружено линейной корреляции между относительной массой тела и смертностью [88]. Некоторые исследования выявили минимальную смертность среди лиц с отчетливым ожирением.
САХАРНЫЙ ДИАБЕТ
Связь между ожирением, нарушением углеводного обмена и сахарным диабетом взрослых хорошо известна [55, 90]. Риск развития диабета прогрессирует по мере увеличения избытка массы тела (рис. 12—2); при легкой степени ожирения частота диабета увеличивается вдвое, при умеренной степени — примерно в 5 раз и при резкой—в 10 раз [90]. Связь между сахарным диабетом и ожирением ограничивается, по-видимому, метаболическими расстройствами при диабете; об увеличении риска специфической диабетической микроангиопатии у тучных лиц существует мало данных.
Увеличение массы тела может предшествовать и способствовать развитию диабета взрослых или совпадать во времени с развитием диабета этого типа. У индейцев Пима, у которых распространенность сахарного диабета может достигать 50—60%, началу заболевания, как правило, предшествует увеличение массы тела на 4,5—7 кг за несколько предыдущих месяцев [91]. Повышение массы тела может усугубить течение предсуществующего диабета, обусловливая потребность в инсулине или увеличении его дозы для компенсации гликемии и кетонемии.
|
|
|
Остается выяснить, однако, является ли ожирение причиной диабета или одним из проявлений диабетического синдрома. Уменьшение массы тела способствует нормализации метаболизма у большинства больных диабетом, страдающих ожирением. У многих больных при этом нормализуется обмен глюкозы, жиров и белков, восстанавливается секреция инсулина и исчезают все признаки диабета. У других, даже после уменьшения массы тела, эти метаболические параметры восстанавливаются, но не до нормы; однако в таких случаях дополнительная компенсация достигается с помощью соблюдения диеты. У третьей группы больных при уменьшении массы тела наблюдается тенденция к нормализации метаболизма, но его нарушения все еще требуют продолжения-лечения инсулином, хотя и в меньших дозах.
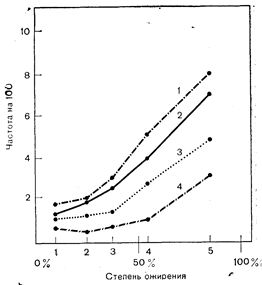
Рис. 12 — 2. Распространенность диабета взрослого типа среди женщин в возрасте 50—59 лет (1), 40—49 лет (2), 30— 39 лет (3), 20—29 лет (4) с разной степенью ожирения. Степень ожирения выражена в процентах превышения идеальной массы тела (по Relationship of Оbesity and Disease in 73532 Owerweight Women. Public Health Rep., 1975, 90, 44).
Что касается механизма повышения распространенности диабета взрослого типа у тучных лиц, то известно, что они отличаются инсулинорезистентностью. У лиц с ожирением снижается способность инсулина стимулировать поглощение и метаболизм глюкозы в инсулинозависимых тканях [92]. Считается, что именно эта «тканевая резистентность» к инсулину вторично обусловливает развитие гипергликемии, гиперинсулинемии (в результате либо гипергликемии, либо действия других факторов, таких, как гипераминацидемия) и диабета. Действительно, в большинстве важных инсулиночувствительных тканей организма (жировой [93], мышечной [94] и печеночной [95]), полученных от тучных лиц и лабораторных животных с ожирением, наблюдали нарушение действия инсулина. Природа тканевого дефекта, определяющего резистентность к инсулину, остается неизвестной. При некоторых формах ожирения снижается число инсулиновых рецепторов в жировых, мышечных и печеночных клетках, а также в циркулирующих моноцитах [96, 97]. Такой дефект определенно мог бы обусловливать инсулинорезистентность. В других исследованиях было показано, что нарушение действия инсулина на метаболизм глюкозы в клетках людей и животных с ожирением не сопровождается и не вызывается снижением связывания (числа рецепторов) гормона, а обусловлена изменением внутриклеточных процессов обмена глюкозы [61]. Эти различия в результатах могут зависеть от различных форм ожирения. Если тканевая резистентность к инсулину является важным фактором развития гипергликемии, то главной ее причиной, по всей вероятности, должен быть печеночный дефект (какова бы ни была его природа).
|
|
|
С другой стороны, считают, что гипергликемия и гиперинсулинемия при ожирении представляют собой непосредственный результат переедания, а не инсулинорезистентности [98]. Полагают, что потребление избыточного количества калорий, особенно в виде углеводов, обусловливает повышение секреции инсулина поджелудочной железой и вторичную инсулинорезистентность. Таким образом, инсулинорезистентность может служить механизмом защиты (адаптации) инсулиночувствительных тканей, особенно печени, от хронического воздействия высокого уровня инсулина. Действительно, хроническая гиперинсулинемия по принципу отрицательной обратной связи снижает число рецепторов на клеточной поверхности, в результате чего уменьшается способность инсулина связываться с клетками (так называемая «снижающая регуляция») [99].
Независимо от механизма ожирение создает нагрузку на обмен глюкозы в секрецию инсулина, т. е. представляет собой диабетогенный фактор. Окончательный эффект такой нагрузки зависит от степени инсулинорезистентности (вследствие любой причины) и способности b-клеток поджелудочной железы удовлетворять постоянно увеличенную потребность в инсулине.
ГИПЕРЛИПОПРОТЕИНЕМИЯ
В нескольких исследованиях была обнаружена связь между ожирением и гипертриглицеридемией и в меньшей степени гиперхолестеринемией [100, 101]. Потенциальное значение этой связи определяется ролью, которую играют эти виды гиперлипопротеинемии как факторы риска ишемической болезни сердца.
У тучных лиц очень часто наблюдается повышение уровня триглицеридов в плазме, причем при уменьшении массы тела их содержание обычно нормализуется. Эта зависимость между ожирением и гипертриглицеридемией обусловлена, по-видимому, повышенным притоком пищевых субстратов (глюкоза, жирные кислоты) в печень тучных лиц и, следовательно, чрезмерной продукцией богатых триглицеридами липопротеинов очень низкой плотности (ЛПОНП) со скоростью, превышающей возможности периферических тканей гидролизовать и утилизировать триглицериды [102]. Тот факт, что повышенный приток субстратов в печень и гиперпродукция ЛПОНП печенью встречается, по-видимому, у большинства тучных лиц, но что гипертриглицеридемия обнаруживается не у всех из них, может быть объяснен индивидуальной способностью очищать кровь от ЛПОНП. Больные, у которых гипертриглицеридемия отсутствует, обладают способностью в достаточной степени ускорять клиренс, у больных, лишенных этой способности, развивается гипертриглицеридемия. Роль инсулина в этом процессе остается неизвестной. Результаты проведенных ранее исследований указывают на то, что свойственная ожирению гиперинсулинемия ускоряет синтез триглицеридов в печени и, следовательно, повышает уровень триглицеридов в плазме в виде ЛПОНП
|
|
|
[103]. С этой точки зрения основное нарушение локализуется в печени, а не в периферической системе очищения плазмы от липидов.
Установлена связь между массой тела и уровнем холестерина в плазме и показано, что ожирение сопровождается общим повышением синтеза холестерина в организме [100]. Уменьшение массы тела часто приводит к снижению уровня холестерина в плазме. Биохимический механизм, ответственный за повышение синтеза холестерина, остается неизвестным. В качестве объяснения повышенного риска образования холестериновых желчных камней при ожирении предполагалась усиленная продукция холестерина печенью [104]. Объясняется ли отсутствие и присутствие гиперхолестеринемии индивидуальными различиями в способности очищать плазму от содержащих холестерин липопротеинов, как это могло бы быть в случае триглицеридов и ЛПОНП, неизвестно.
|
|
|


