 |
Методика исследования костной системы.
|
|
|
|
Методика исследования костной системы.
1. Жалобы:
Боли в костях, суставах
Припухлость, отечность суставов
Ограничение подвижности
Утренняя скованность
2. Осмотр: определяют
- Форму головы, соотношение мозговой и лицевой части;
- Количество и состояние зубов;
- Форму грудной клетки
(плоская – надчревный угол острый, цилиндрическая – надчревный угол прямой, коническая – надчревный угол тупой)
наличие деформаций (асимметрия, килевидная, воронкообразная, бочкообразная)
- Состояние позвоночника (наличие боковых искривлений – сколиозы, определяют по расположению лопаток, плеч, сосков, форме поясничного треугольника)
- Форму конечностей (О и Х - образные)
- Форму суставов
- Форму стопы (деформация стопы – уплощение свода - плоскостопие;
У детей до 2 - х лет может быть норма.
Для выявления плоскостопия используют метод плантографии (отпечаток стопы)
3. Пальпация – проводится одновременно с осмотром:
Голова – руки располагаются так, чтобы большие пальцы находятся на лбу,
а ладони – на височных областях, определяют состояниетеменных и
затылочных костей, родничков, швов.
Большой родничок в виде ромба, может иметь различные размеры, в среднем 2 х 2, 5 см, измерение проводится от края лобной до края теменной кости.
Закрывается большой родничок в 12 – 18 месяцев в норме, в последние годы нередко в 9 – 10 месяцев.
Грудная клетка– сжимая с боков, определяют податливость, эластичность, утолщения на ребрах.
Суставы – определяют
- размеры в см,
- температуру,
- болезненность,
- объем пассивных и активных движений.
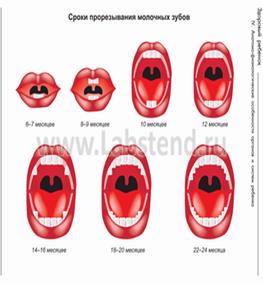
Прорезывание молочных зубов с 6-7 месяцев жизни
1 год – 8 зубов
2 года – 20 зубов
|
|
|
Зубная формула: N– 4, N – число месяцев
Смена молочных зубов на постоянные – с 5 – 6 лет до 11-12 лет.
Методика исследования лимфатической системы.
1. Осмотр всех групп лимфатических узлов и оценку состояния кожи над ними проводят при хорошем дневном освещении
2. Пальпация производится 4 пальцами движениями, подобными катанию:
1. Затылочные л/у (собирают лимфу с волосистой части головы, шеи): расположить руки на затылке, провести поиск л/у круговыми движениями пальцев по затылочной кости
2. Подбородочные л/у (собирают лимфу с кожи подбородка, губ, слизистой полости рта)
Проводить 3м пальцем по подбородочной области при легком наклоне головы вперед и вниз
3. Подчелюстные л/у (собирают лимфу со слизистой оболочки полости рта, зева):
Одну руку положить на теменную область головы так, чтобы большой палец находился на лбу; слегка наклонить голову ребенка вперед и на исследуемую сторону; 4 мя пальцами полусогнутой кисти другой руки провести легкую пальпацию под нижней челюстью (как бы извлекая л/у из подчелюстной области). Повторить исследование на другой стороне.
4. Передне и заднешейные л/у (собирают лимфу с кожи лица, околоушных слюнных желез, со слизистой оболочки носоглотки, зева, шеи)
Повернуть и наклонить голову ребенка в противоположную исследованию сторону для лучшего контурирования грудино – ключично – сосцевидной мышцы; пальпировать по переднему и заднему краю данной мышцы. Повторить исследование на противоположной стороне.
5. Подмышечные л/у (собирают лимфу с кожи верхних конечностей): отвести руку ребенка в сторону, ввести направленные вверх пальцы глубоко в подмышечную впадину, прижать их к грудной клетке, опустить руку ребенка; производить пальпацию скользящими вниз по грудной клетке движениями.
Повторить исследование на другой стороне.
6. Локтевые л/у (собирают лимфу с кожи верхних конечностей): одной рукой взять кисть ребенка (положение «пожатие руки при встрече»); другой рукой (указательным и средним пальцами) прощупать л/у в области локтя и несколько выше
|
|
|
7. Паховые л/у (собирают лимфу с кожи нижних конечностей, живота, ягодиц):
Определить по ходу паховых складок
8. Подколенные л/у – пальпация подколенных ямок (в норме л/у не определяются)
При описании л/у определяют:
Величину в см
Количество (единичные, множественные)
Консистенцию (мягкие, эластичные, плотные и т. д. )
Подвижность, отношение к коже и окружающим тканям (спаяны или нет)
Чувствительность (болезненные, безболезненные)
У здоровых детей пальпируются только подчелюстные, подмышечные, паховые л/у.
Величина до 1 см, единичные, мягкие, эластичные, подвижные, не спаяны с окружающей тканью, безболезненные.
Методика исследования органов дыхания.
- Жалобы:
- кашель(сухой, влажный, грубый, болезненный), время его появления (утром, днем, вечером, ночью, во время засыпания), характер (редкий, частый, приступообразный)
- насморк (серозные, слизисто – серозные, слизисто – гнойные, сукровичные выделения)
- мокрота (количество, характер, цвет, как отделяется)
- боли в груди и спине (характер, локализация, связь с дыханием, кашлем, иррадиация)
2. Анамнез: выяснить склонность к простудным заболеваниям; перенесенные заболевания органов дыхания в прошлом; аллергологический анамнез; контакт с больными туберкулезом, коклюшем, ОРВИ, Covid 19.
3. Осмотр:
Лицо – цвет кожи вокруг рта, участие в акте дыхания крыльев носа, наличие отделяемого из носа
Грудная клетка – форма, участие вспомогательной мускулатуры в акте дыхания, втяжение межреберий, симметричность движения лопаток при дыхании
Наличие одышки – ее характер, частота дыхания (ЧДД)
Пальцы и ногти– деформация («часовые стекла», «барабанные палочки»), акроцианоз
Голос – осиплость, охриплость, афония
4. Пальпация – проводится 2 руками:
- определить поверхностную и глубокую болезненность,
- определить толщину мягких тканей на симметричных участках грудной клетки
- определить наличие «голосового дрожания»
(для этого руки положить на симметричные участки грудной клетки и
|
|
|
попросить ребенка произнести слова «тридцать три», у малышей – во время крика)
5. Перкуссия – важно придать ребенку правильное положение, обеспечивающее симметричность грудной клетки.
Правила проведения сравнительной перкуссии:
Проводится чистыми, теплыми руками, на руках не должно быть длинных ногтей и колец.
Проводить в полной тишине, разговоры с пациентом и коллегами недопустимы.
Проводить при ровном, спокойном дыхании пациента (иначе изменится перкуторный звук).
У маленьких детей, при невозможности их успокоить, удары наносить быстро в момент вдоха.
Маленьких детей можно перкутировать на руках родителей, освободив грудную клетку от одежды (ребенок находится лицом к груди матери или отца).
Положение исследователя:
При перкуссии спереди – по правую руку от пациента
При перкуссии сзади – по левую руку от пациента
Положение пальца – плессиметра:
- при перкуссии спереди и сбоку палец располагается параллельно ключице и ребрам
- при перкуссии надлопаточной и подлопаточной областей – горизонтально, межлопаточной области – параллельно позвоночнику
Положение пациента во время исследования:
При перкуссии спереди пациент должен опустить руки, расслабить мышцы верхних конечностей
При перкуссии сзади – голова пациента опущена вперед, руки сведены впереди, держится ими за плечи
При перкуссии сбоку – пациент запрокидывает руки назад и кладет ладони на затылок
1. Проводить строго в симметричных участках
2. Последовательность:
Спереди– сначала верхушки легких, затем ключицы, подключичная область и ниже до сердечной тупости слева и печеночной справа
Сбоку– по передней и средней подмышечной линиям
Сзади– надлопаточная область, межлопаточное пространство, ниже угла лопатки по лопаточной линии.
|
|
|


