 |
Средства, понижающие свертываемость крови
|
|
|
|
К таким средствам относят препараты, препятствующие гемокоагуляции на разных стадиях процесса и лизирующие свежеобразованные тромбы. Необходимость в таких средствах возникает чаще всего у больных с сердечно-сосудистой патологией (атеросклероз, нарушения коронарного и мозгового кровообращения, кровоснабжения нижних конечностей и т. п. ), при ожогах и обморожениях, при пластических операциях и после них (протезы сосудов, клапанов сердца и др. ), в ближайшем послеоперационном периоде у больных с риском тромбоза, при воспалении стенок вен, тромбоэмболиях и при многих других патологических состояниях.
К лекарственным средствам, понижающим свертываемость крови, можно отнести следующие группы препаратов:
1) антиагрегантные средства, действующие на самом начальном этапе тромбообразования; применяются в основном с профилактической целью;
2) антикоагулянты прямого и непрямого действия, препятствующие образованию фибрина — нитчатой основы тромба;
3) фибринолитические средства прямого и непрямого действия, активирующие процесс лизиса тромбов.
АНТИАГРЕГАНТНЫЕ СРЕДСТВА
Препараты, различными путями угнетающие индуцированную повреждением эндотелия агрегацию тромбоцитов или вызывающие растворение возникших агрегантов до стадии необратимого их склеивания (антиагреганты и дезагреганты).
Изучение начальной стадии (профазы) гемокоагуляции показало решающее значение для нее мельчайших клеток крови — тромбоцитов (Тц), которым свойственна достаточно сложная организация, включая наличие на мембране ряда специфических рецепторов, способность локально выделять ряд биологически активных веществ, взаимодействовать друг с другом и с поврежденной сосудистой стенкой.
|
|
|
Особым свойством Тц является очень высокое сродство к коллагену и другим субэндотелиальным элементам стенки сосудов, которые обнажаются при повреждении эндотелия или расхождении его клеток, к несмачиваемым и лишенным отрицательного заряда поверхностям. Это свойство обеспечивает Тц исключительную способность адгезии (прилипания) к коллагену поврежденного участка сосуда. При этом Тц распластываются и выпускают псевдоподии, которыми могут «сцепляться» друг с другом и с сосудистой стенкой. Одновременно растет проницаемость мембран Тц и из них усиленно выделяются АДФ, ионы Ca2+, серотонин, тромбоксан A2, а также некоторые факторы свертывания, сорбированные на поверхности Тц. Эти вещества воздействуют на рецепторы других Тц и вовлекают их в процесс образования агрегантов; этот процесс становится самоподдерживающимся и быстро ведет к образованию белого тромба. Белые тромбы характерны для артерий с относительно высоким АД, они препятствуют нормальному кровотоку и инициируют каскад гемокоагуляции с локальным выпадением нитей фибрина, оседанием в них эритроцитов и формированием вокруг осевого белого тромба уже красного тромба. Образованию конечного тромба очень способствуют замедление кровотока в сосуде и утрата эритроцитами «гибкости» при прохождении через разветвления мельчайших сосудов (сосудов микроциркуляции).
В сосудах с физиологически замедленным кровотоком, прежде всего в венах, роль Тц менее значительна, здесь быстро вовлекается коагуляционный каскад, обильно выпадают нити фибрина, в них запутываются эритроциты с небольшой примесью Тц и сразу формируется красный тромб. Красные тромбы имеют обычно более удлиненный вид (типа хвоста); такой «хвост» может отрываться, с током венозной крови переноситься в легочные артерии и вызывать опасную для жизни эмболию. Особенно опасны в этом отношении красные тромбы, образующиеся в варикозно расширенных глубоких венах нижних конечностей.
|
|
|
В начале формирования белого тромба процесс является обратимым, что создает предпосылки для его ингибирования и профилактики закупорки сосуда с помощью лекарственных веществ. Действие последних нацелено либо на рецепторы, через которые в агрегацию вовлекаются все новые Тц, либо на синтез химических факторов, индуцирующих агрегацию (более перспективный путь), и превращение пристеночного тромба на участке поврежденного эндотелия (этот участок, как правило, невелик) в закупоривающий сосуд. Эффективны антиагреганты и дезагреганты в плане профилактики тромбоза, так как на определенной стадии и быстро обратимая агрегация переходит в необратимую с прочными связями Тц друг с другом и вовлечением в процесс их сократимого белка тромбостенина и констрикцией клеток. Как правило, вмешательство на поздней стадии формирования тромба с помощью этих веществ малорезультативно, время оказывается упущенным. Тем не менее они полезны для предупреждения разрастания тромба, захватывающего здоровые разветвления сосудов. Известные и предполагаемые мишени для лекарственных веществ представлены на рис. 23. Они дают основания для применения отдельных препаратов (их арсенал невелик) и для комплексного фармакологического воздействия.
Ацетилсалициловая кислота (аспирин). Антиагрегантный эффект препарата обусловлен ингибированием фермента Тц циклооксигеназы, который начинает «каскад арахидоновой кислоты». На разных этапах каскада образуются простагландины, тромбоксаны, простациклины. Эти продукты синтеза имеют разнонаправленное действие на функции гладкомышечных клеток сосудов и полых органов, на Тц и многие другие клетки, участвующие в свертывании, микроциркуляции крови, воспалительных и аллергических реакциях. В процессе тромбообразования наиболее «зловредным» является тромбоксан A2, для которого в мембранах Тц есть специальные рецепторы. Тромбоксан образуется в активированных коллагеном Тц и воздействует на другие Тц, вовлекая их в агрегацию. Ацетилсалициловая кислота останавливает синтез тромбоксана, но, к сожалению, одновременно прекращается образование его антагонистов — простациклина и простагландинов E2 и др. Тромбоксан A2 проявляет два вида действия:
|
|
|
1) резко стимулирует агрегацию тромбоцитов;
2) спазмирует мелкие сосуды, замедляя в них кровоток, что является дополнительным условием тромбообразования.
Ацетилсалициловая кислота необратимо блокирует циклооксигеназу-1 и оказывает на агрегацию тромбоцитов устойчивый эффект — не менее 3—4 сут после приема; восстановление агрегации, видимо, связано с поступлением из костного мозга новых порций Тц (длительность жизни этих клеток 6—10 дней). Препарат проявляет антиагрегантное действие в малых дозах, и их увеличение не только не нужно, но и нецелесообразно, так как в более высоких дозах он начинает тормозить синтез полезного простациклина в эндотелии, который противодействует агрегации Тц. Влияние препарата на циклооксигеназу эндотелия продолжается не более суток, а сам фермент устойчивее к блокаде аспирином. Поэтому оптимальными считают дозы ацетилсалициловой кислоты как антиагрегантного средства в пределах от 0, 1—0, 25 г 1 раз в день (при нарушениях мозгового кровообращения) до 0, 3—0, 325 г также 1 раз в день (нестабильная стенокардия, профилактика повторных инфарктов).
Показания к применению: профилактика тромбозов коронарных сосудов при нестабильной стенокардии, реабилитационный период после инфаркта миокарда; предупреждение тромбозов при атеросклеротическом поражении мозговых сосудов, сосудов нижних конечностей; состояние после гемотрансфузии; экстракорпоральное кровообращение, гемодиализ; состояние после пластики сосудов, клапанов сердца, другие сложные пластические операции.
Принимать препарат приходится длительно, часто годами, и проблемой становится ульцерогенное влияние на слизистую желудка и несколько слабее — кишечника, возможны геморрагические осложнения (кровотечения), аллергические реакции.
Противопоказания. Некоторые фирмы выпускают лекарственные формы ацетилсалициловой кислоты, рассчитанные на всасывание в кишечнике, тем не менее наличие язвенной болезни даже в анамнезе служит противопоказанием к его назначению. Противопоказан он и при беременности, а также при повышенной к нему чувствительности (отмечается при астме и других аллергиях).
|
|
|
Тиклопидин (тиклид) и клопидогрел (плавикс) обладают способностью тормозить фазы адгезии и обратимой агрегации Тц, индуцированные АДФ. Необратимо блокируют АДФ рецепторы на мембране Тц, понижают содержание ионов кальция в цитоплазме, предупреждают активацию гликопротеиновых (IIb/IIIa) рецепторов (GPIIb/IIIa) мембраны Тц, с которыми связывается фибриноген, в результате не происходит образования фибриногеновых мостиков между Тц (см. рис. 1), не формируется тромбоцитарный тромб. На синтез простагландинов (и тромбоксана A2) влияния не оказывают.
Показания к применению: профилактика тромбоза артериальных сосудов при ишемической болезни сердца, нарушениях мозгового кровообращения, облитерирующих заболеваниях нижних конечностей, диабетической ангиопатии, а также при аортокоронарном шунтировании и стентировании коронарных артерий. Особенно полезны эти препараты больным, которым противопоказана ацетилсалициловая кислота.
Назначают препараты внутрь в таблетках, поддерживающая доза тиклопидина 250 мг 1—2 раза в сутки; клопидогрела — 75 мг 1 раз в сутки. Оба препарата являются пролекарствами, активные метаболиты образуются в печени (клопидогрел — один из активных метаболитов тиклопидина). Антиагрегантное действие развивается медленно и достигает максимума через 4—5 дней.
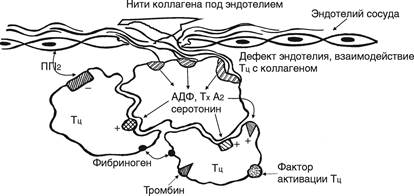
Рис. 1. Образование тромбоцитарного тромба:
Тц через особые рецепторы взаимодействуют с коллагеном, обнажающимся в результате дефекта эндотелия сосуда и прилипают к нему (адгезия). Они образуют псевдоподии, которыми склеиваются друг с другом (агрегируют). Коллаген вызывает освобождение тромбоксана А2, (Tx A2) серотонина, АДФ. На мембранах Тц имеются множественные рецепторы для коллагена, серотонина, АДФ, тромбоксана А2, тромбина, фибриногена, фактора активации Тц, через которые резко стимулируется агрегация тромбоцитов и образование белого тромба. Вначале обратимая агрегация, после сокращения (ретракции) клеток становится необратимой
Противопоказания. Препараты не следует назначать беременным и кормящим матерям, при язвенной болезни желудка и двенадцатиперстной кишки, при других состояниях с угрозой кровотечения, при геморрагических (! ) инсультах, недостаточности печени и при повышенной к ним чувствительности.
Побочные эффекты: тошнота, боли в эпигастральной области, диарея, агранулоцитоз и тромбоцитопения, кожные сыпи. Наиболее типичными являются геморрагические осложнения — кровотечения (у 5 % больных). Клопидогрел переносится лучше, чем тиклопидин, побочные эффекты вызывает реже, в последнее время вытесняет тиклопидин из клинической практики. Может использоваться в комбинации с ацетилсалициловой кислотой. Более высокой антиагрегантной активностью и быстрым началом действия обладают новые фторированные производные аналогов тиклопидина: прасугрел (эффиент) и тикагрелор (брилинта).
|
|
|
Дипиридамол (курантил) и пентоксифиллин (трентал) обладают антиагрегантным и умеренным сосудорасширяющим действием. Оба эффекта дипиридамола опосредуются ингибированием ферментов аденозиндезаминазы (АДА) и фосфодиэстеразы (ФДЭ). Торможение АДА предупреждает разрушение важного антиагрегантного и сосудорасширяющего фактора аденозина, а ФДЭ приводит к накоплению цАМФ и снижению концентрации ионов кальция в клетках. Действие пентоксифиллина связано с ингибированием ФДЭ в клетках, улучшением эластичности мембран эритроцитов и проходимости ими сосудов микроциркуляции.
По антиагрегантному действию препараты уступают ацетилсалициловой кислоте, тиклопидину, клопидогрелу. Применяются при хронических нарушениях мозгового кровообращения (профилактика инсультов), после операций на периферических сосудах, протезирования клапанов сердца, при гемодиализе. Могут вызывать головную боль, понижение АД, феномен «обкрадывания» (перераспределение кровотока в неишемизированную зону), что опасно при ишемической болезни сердца, ишемических нарушениях мозгового кровообращения.
Абциксимаб (реоПро) и эптифибатид (интегрилин) относятся к новой группе антиагрегантов — блокаторам гликопротеиновых IIb/IIIa-рецепторов
(GPIIb/IIIa) мембраны Тц. Абциксимаб получен иммунологическим методом и содержит антитела к IIb/IIIa-рецепторам; эптифибатид — синтетический циклический пептид, конкурентный блокатор этих рецепторов. Препараты селективно блокируют IIb/IIIa-рецепторы Тц, препятствуют их связыванию с фибриногеном, тормозят формирование мостиков между смежными Тц и таким образом подавляют конечный этап агрегации. Действуют значительно эффективнее, чем другие антиагреганты.
Показания к применению: предупреждение тромбозов при чрескожных коронарных вмешательствах, ангиопластических операциях (аортокоронарное шунтирование и др. ); острый инфаркт миокарда (в комбинации с гепарином), постинфарктный период, нестабильная стенокардия (в комплексной терапии). Вводят препараты внутривенно сначала струйно, затем капельно в течение 12 ч и более (эптифибатид — до 72 ч). Антиагрегантный эффект развивается быстро; действие препаратов непродолжительное, агрегация Тц восстанавливается через 18—24 ч после прекращения инфузии абциксимаба и через 6—12 ч — эптифибатида.
Побочные эффекты: кровотечения, тромбоцитопения, понижение АД, аллергические реакции.
Очень большое значение придают борьбе с тромбозами на их начальных стадиях, и антиагрегантам разного характера здесь принадлежит ведущая роль. Кроме этих препаратов, показаны средства, улучшающие реологические свойства (текучесть) крови. Таким свойством обладает пентоксифиллин. В больничных условиях с той же целью могут применяться плазмозаменители группы декстранов (реополиглюкин, полиглюкин и др. ).
АНТИКОАГУЛЯНТЫ
Препараты, способные непосредственно тормозить ферментативные реакции в каскаде гемокоагуляции или действовать опосредованно за счет ингибирования синтеза факторов свертывания в печени.
Гемокоагуляционный каскад крови представляет собой очень упорядоченную последовательную цепь ферментативных (протеолитических) реакций, в которой участвуют многочисленные факторы свертывания с обязательным привлечением на ряде этапов ионов Ca2+ (рис. 2). Пусковым фактором являются тромбопластины, освобождаемые при повреждении тканей, Тц, эритроцитов. Суть каждого этапа гемокоагуляции состоит в переводе неактивных факторов в активные, после чего они осуществляют следующий этап процесса. Конечным итогом является образование активного тромбина с его воздействием на фибриноген, который превращается в нерастворимые нити фибрина. Последние выпадают в месте повреждения сосуда, в них «запутываются» форменные элементы крови, и образуется тромб.
В зависимости от механизма и условий действия различают:
— прямые антикоагулянты — их эффект наступает очень быстро в результате прямой инактивации того или иного фактора, они активны как в организме, так и в пробирке (гепарин, гирудин, натрия цитрат);
— непрямые антикоагулянты — действуют только в организме, медленно, но более длительно путем торможения в печени синтеза факторов свертывания крови, не влияют на свертывание крови в пробирке (варфарин, аценокумарол, фениндион).

Рис. 2. Упрощенная схема коагуляционного каскада: последовательная, количественно нарастающая активация факторов свертывания. Множественность точек приложения блокирующего действия комплекса гепарин—антитромбин III (Г — гепарин)
|
|
|


