 |
Заболевания надпочечников. Гиперкортицизм
|
|
|
|
ЗАБОЛЕВАНИЯ НАДПОЧЕЧНИКОВ
Гиперкортицизм
Гиперкортицизм - состояние, обусловленное повышенной продукцией гормонов коры надпочечников. В результате избыточного образования кортизола возникают нарушения белкового, жирового, углеводного и электролитного видов обмена.
Этиология и патогенез
Этиология окончательно не установлена. Предрасполагающие факторы:
- ЧМТ;
- энцефалиты;
- роды, беременности.
Гиперкортицизм связан с гиперсекрецией кортикостероидов, возникающей наиболее часто вследствие двух состояний - болезни и синдрома Иценко-Кушинга.
- Болезнь Иценко-Кушинга - заболевание гипоталамо-гипофизарной сферы (базофильная аденома передней доли гипофиза) с повышением секреции АКТГ и последующей двусторонней гиперплазией коры надпочечников с увеличением секреции корой надпочечников глюко- и минералокортикоидов.
Чаще встречается у женщин 20-50 лет.
- Синдром Иценко-Кушинга обусловлен аденомой коры надпочечников (реже злокачественными опухолями коры надпочечников) или опухолями вненадпочечниковой локализации, например бронхогенным раком, продуцирующим АКТГ-подобные вещества.
- Гиперкортицизм может иметь ятрогенное происхождение - возникает на фоне длительного применения глюкокортикоидов при заболеваниях аутоиммунной природы, дерматозах, болезнях крови и т. п.
- Заболевание может развиться также после травмы мозга или нейроинфекции с поражением гипоталамуса и увеличением секреции кортиколиберина и, соответственно, АКТГ.
Клинические проявления и диагностика
Характерные проявления болезни - неравномерное ожирение, артериальная гипертензия, гипергликемия и ряд других расстройств.
|
|
|
- Ожирение характеризуется избыточным отложением жира на лице (приобретает округлую форму - «лунообразное лицо»), а также по заднему и нижним отделам шеи над ключицами. При этом руки и ноги остаются тонкими, а ягодицы уплощаются.
- Лицо багрово-красное, избыточный рост волос на лице («усы», «борода», «бакенбарды»), угревая сыпь. Выпадение волос на голове, избыточный рост волос у женщин в области бедер и голеней.
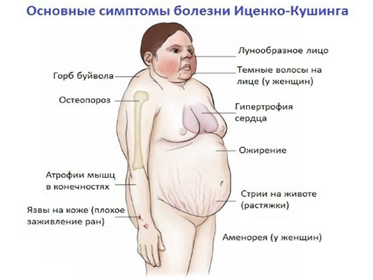
- Одновременно отмечаются гипотрофия мышц и истончение кожи с кровоизлияниями в неё в результате катаболического влияния кортикостероидов на белковый обмен. На коже живота, особенно в нижнебоковых отделах, появляются полосы (стрии) розовато-багрово-синюшного цвета.
- Артериальная гипертензия развивается у 3/4 больных. Характерны также дистрофические изменения миокарда с кардиалгиями и нарушениями реполяризации.
- Симптомы нарушения углеводного обмена - стероидный диабет или снижение толерантности к глюкозе с быстро нарастающей гипергликемией и/или глюкозурией. Гипергликемия при гиперкортицизме редко приводит к развитию кетоацидоза. Катаболический эффект приводит к развитию остеопороза, который может уже в ранней стадии болезни проявиться болями в костях и суставах; иногда он приводит к спонтанным переломам костей. Нарушения водно-электролитного баланса с задержкой натрия и гипокалиемией могут сопровождаться появлением отёков.
- Желудочно-кишечные расстройства характеризуются болями в животе и тенденцией к образованию язвы желудка. Характерны гингивит, кариес, возможно нарушение функции печени.
- Развивается стероидный остеопороз. Поражается позвоночник (боли, патологические переломы, снижение роста).
- Типично развитие менструальных нарушений, гипоплазия матки, кольпиты.
- У мужчин половая слабость, геникомастия. изменения предстательной железы.
Больные часто жалуются на головные боли, слабость, повышенную утомляемость. У большинства больных возникают психоэмоциональные расстройства с раздражительностью, эмоциональной лабильностью.
|
|
|
Вследствие АГ появляются головные боли, головокружение, понижение зрения, увеличение границ сердца влево (гипертрофия левого желудочка). Развивается миокардиодисторфия, тоны сердца приглушены, негромкий систолический шум на верхушке, акцент 2 тона над аортой. В последующем развиваются признаки нарушения кровообращения.
Лабораторные исследования
При исследовании крови обнаруживают нейтрофильный лейкоцитоз, иногда эритремию, увеличение СОЭ.
ОАМ: глюкозурия, протеинурия, лейкоцитурия, трипельфосфатурия.
БАК: гипокалиемия, гипернатриемия, гиперхолестеринемия, увеличение щелочной фосфатазы, ПТИ, гипопротеинемия.
Имеет также значение повышение содержания кортизола в крови и несвязанного кортизола в суточной моче. Повышение суточной экскреции с мочой 17-ОКС (оксикортикостероидов), снижение гонадотропина, тестостерона – у мужчин, эстрадиола – у женщин. Повышение уровня тестостерона у женщин. При болезни Иценко-Кушинга также выявляют повышение содержания АКТГ в плазме крови.
Для диагностики болезни и дифференцирования её от синдрома Иценко-Кушинга широко практикуют пробы с введением дексаметазона и одновременным определением уровня кортизола в крови.
Инструментальные исследования
1. Новообразование гипофиза или надпочечников может быть обнаружено с помощью КТ или МРТ.
2. ЭКГ – признаки гипокалиемии, гипертрофии миокарда левого желудочка
3. УЗИ надопочечников – увеличение надпочечников при синдроме Иценко-Кушинга – объемное образование в области одного из надпочечников.
4. Рентгенография костей – остеопороз аксиального скелета, асептический некроз головок бедренных костей, компрессионные переломы тел позвонков грудного и поясничного отдела позвоночника.
5. Рентгенография черепа и турецкого седла: остеопороз костей черепа и спинки турецкого седла, признаки внутричерепной гипертензии при болезни Иценко-Кушинга.
Дифференциальная диагностика
Необходимо отличать больных с хроническим гиперкортицизомом от пациентов, имеющих часто встречаемое сочетание абдоминального ожирения, артериальной гипертензии и сахарного диабета (или нарушения толерантности к глюкозе. Используют:
|
|
|
- оценку суточной экскреции свободного кортизола;
- ночной тест с 1 мг дексаметазона (На ночь – между 11 и 12 ч ночи – пациент принимает 1 мг дексаметазона, на следующее утро, между 8 и 9 часами определяют общий кортизол в плазме. Концентрация кортизола ниже 138 нмоль/л исключает его автономную гиперпродукцию.
Лечение
1. Лучевая терапия.
Применяют гамма-терапию и протонное облучение гипофиза
2. Хирургическое лечение
При аденоме коры надпочечников показана адреналэктомия. В связи с длительной хронической гиперпродукцией кортизола аденомой функция второго надпочечника, как правило, подавлена. Больному показана заместительная терапию глюкокортикоидами во время операции и в послеоперационный период, вплоть до восстановления функции оставшегося надпочечника.
Карцинома надпочечника имеет плохой прогноз и требует дополнительной химиотерапии.
При болезни Иценко-Кушинга – удаление опухоли и облучение гипофиза.
3. Медикаментозная терапия
В тех случаях, когда автономный источник продукции АКТГ не обнаружен, показана лекарственная терапия. Назначаются препараты, подавляющие секрецию гипофизом кортикотропина и функцию коры надпочечников: парлодел, перитол, аминалон. фенибут, конвулекс
4. Симптоматическое лечение:
- гипотензивная терапия (диуретики, бета-блокаторы, ингибиторы АПФ, антагонисты кальция);
- лечение миокардиодистрофии и гипокалиемии: калиевая диета, рибоксин, поливитаминные комплексы;
- лечение остеопороза: витамин Д под контролем уровня кальция в сыворотке крови (Кальций Д3 - Никомед)
Диспансеризация: ДУ эндокринолога, осмотр 2-3 раза в год. 2 раза в год – осмотр офтальмолога, невропатолога, психиатра – по показаниям.
|
|
|


