 |
Проявления алкогольного абстинентного синдрома (синдром отмены)
|
|
|
|
· Психические:
- компульсивное влечение к алкоголю;
- нарушения сна (трудности засыпания, устрашающие сновидения);
- тревога (вплоть до психотической);
- тоска, подавленность, идеи самообвинения;
- раздражительность, злоба (дисфория);
- металкогольные психозы (делирий, галлюциноз, параноид и пр.).
· Неврологические:
- тремор, нистагм, неустойчивость в позе Ромберга;
- эпилептические припадки.
· Соматические:
- гиперемия лица и верхней половины тела;
- выраженная потливость и жажда;
- повышение АД и тахикардия, страх сердечной смерти;
- головные боли, разбитость во всем теле;
- отсутствие аппетита, тошнота, рвота;
- одышка, нехватка воздуха.
Патологическое влечение к алкоголю во II стадии приобретает компульсивный непреодолимый характер. Нередко больные откровенно требуют водки, чтобы опохмелиться, независимо от обстоятельств (утрата ситуационного контроля). Дома они заставляют добыть спиртное близких, в том числе даже детей, набрасываются с побоями в случае отказа. В стационаре умоляют дать им выпить спирта, порой угрожают разрушительными действиями или настаивают на выписке. Влечение к алкоголю в состоянии абстиненции определяется чрезвычайно плохим самочувствием и стремлением избавиться от него, а значит, оно является вторичным. Во II стадии формируется так называемое плато толерантности. Устанавливается некий стандарт суммарной суточной дозы предпочитаемого алкогольного напитка, который остается стабильным продолжительное время. Измененная реакция на алкоголь влияет на картину опьянения. Если в I стадии болезни алкоголь вызывал эйфорию и успокоение, то теперь период эйфории заметно сокращается и сменяется раздражением, задиристостью, а порой агрессивностью. В результате больные попадают в конфликтные ситуации на улице, задерживаются милицией, становятся тиранами семьи. Из форм злоупотребления алкоголем во II стадии более характерны псевдозапои или постоянное пьянство на фоне высокой толерантности. Псевдозапоями называют регулярное употребление алкоголя 1 на протяжении нескольких дней или недель, при котором короткие % перерывы в пьянстве обусловлены только ситуационными факторами (отсутствие денег; конфликт на работе или в семье, насильственная изоляция). При постоянной форме пьянства алкоголь употребляется ежедневно в больших количествах в течение недель и месяцев. На завершающих этапах II стадии болезни характерно так называемое перемежающееся пьянство, когда на фоне постоянного употребления алкоголя отмечаются периоды резкого утяжеления злоупотребления им в максимально возможных для данного больного дозах.
|
|
|
Изменения личности во II стадии болезни в основном представлены заострением личностных черт, исходно присущих больному. С увеличением стажа болезни присоединяются признаки снижения личности в виде утраты таких морально-этических качеств, как совесть, ответственность, обязательность, честность. В своем стремлении добыть выпивку больные пренебрегают этическими нормами: воруют и продают вещи из дома, занимают или выпрашивают деньги у окружающих, даже малознакомых людей. Из-за нарушения трудовой дисциплины они часто теряют работу, утрачивают свой должностной и профессиональный статус. Во многих случаях болезнь становится причиной распада семьи.Выявляют признаки токсического гепатита или жировой дистрофии печени, панкреатита, гастрита, сердечно-сосудистых расстройств (аритмия, гипертоническая болезнь), часто возникает тромбоз геморроидальных узлов
III стадия характеризуется снижением толерантности, алкогольной энцефалопатией и углублением соматических и социальных последствий алкоголизма. Снижение толерантности проявляется тем, что больные пьянеют от меньших, чем прежде, доз алкоголя, нередко переходя на менее крепкие спиртные напитки. Тяжелые проявления абстинентного синдрома заставляют их употреблять алкоголь все чаще, хотя и малыми дозами («дробное» пьянство). Само состояние опьянения редко сопровождается эйфорией, чаще наблюдаются угрюмость, суетливость или, наоборот, пассивность, вялость, безразличие к окружающему. Выражена амнезия периода опьянения. Абстинентный синдром характеризуется особой тяжестью и длительностью, велик риск судорожных припадков и других неврологических симптомов (грубый тремор, дизартрия, нарушения координации движений, выраженный нистагм).
|
|
|
В III стадии злоупотребление алкоголем часто носит перемежающийся характер. После нескольких дней употребления спиртного физическое состояние пациента настолько ухудшается, что развивается полная непереносимость алкоголя и он вынужден сделать перерыв на несколько дней.Энцефалопатия проявляется ухудшением сообразительности и расстройством памяти. Больные теряют многие профессиональные и бытовые навыки, не могут справиться с работой, которую ранее выполняли с легкостью. Резко снижается способность критически оценивать себя, отмечаются эмоциональные расстройства по органическому типу (эйфория, взрывчатость, слабодушие), шутки больных становятся стереотипными, на тему употребления спиртного («алкогольный юмор»). Весьма характерны утрата аппетита, снижение массы тела, признаки авитаминоза. У многих наблюдается токсическое поражение периферических нервов (полинейропатия) в виде снижения чувствительности конечностей, нарушения походки, ночных судорог в ногах, трофических язв и поражения кожи стоп. Определяются глубокие необратимые изменения внутренних органов: цирроз печени, алкогольнаякардиомиопатия. Причиной смерти может стать острая декомпенсация соматического заболевания: кровотечение из вен пищевода, геморроидальное кровотечение, острый панкреатит, я гангрена вследствие поражения сосудов и др.
|
|
|
Алкогольный делирий является острым психозом при различных органических поражениях нервной системы. На возникновение делирия у больного указывает нарастающее к ночи беспокойство, упорная бессонница, мучительные кошмарные сновидения при попытке заснуть. Позже появляются обильные сценоподобные (преимущественно зрительные) истинные галлюцинации, растерянность, психомоторное возбуждение и нарушение ориентировки в месте и времени. Признаками тяжело протекающего делирия являются выраженное истощение, гипотония, мелкие хаотичные движения больного в пределах постели, бессмысленное бормотание, невозможность установить контакт с больным (мусситирющийделирий) или, напротив, редчайшее хаотичное возбуждение на фоне недоступности больного, артериальная гипертензия, нарушение координации движений, повышение температуры тела (гиперкинетический делирий). Иногда возникает профессиональный делирий с глубоким помрачением сознания и привычными профессиональными движениями (больной как бы работает лопатой, молотком, обращается к подчиненным).
Возбуждение при делирии может стать причиной нелепых поступков, опасных для окружающих и самого больного. Купируют возбуждение инъекцией транквилизаторов (4-6 мл 0,5% раствора седуксена или реланиума, лучше внутривенно медленно) или нейролептиков (2-3 мл 0,5% раствора галоперидола или 1-2 мл дроперидола). Иногда вводят внутримышечно димедрол (2-10 мл), гексенал (до 10 мл 10% раствора) или внутривенно капельно 30-40 мл 20% раствора оксибутирата натрия. При алкогольном делирии больному модно дать выпить смесь барбитуратов (фенобарбитал) и спирта (до 100 мл водки). Следует всегда соблюдать осторожность при введении успокаивающих средств, так как многие из них вызывают нарушения дыхания. При отсутствии опасного возбуждения целесообразнее вовсе отказаться от психофармакотерапии.
Для прекращения делирия решающее значение имеет лечение его основной причины (инфекционного процесса, сосудистой недостаточности, алкогольного абстинентного синдрома), неспецифическая дезинтоксикационная терапия и коррекция метаболических нарушений. Практически всем больным назначают массивную инфузионную терапию солевыми (трисоль, дисоль, раствор Рингера, а также 5% раствор глюкозы с добавлением витаминовС,  ) и детоксицирующими растворами (400 мл полиглюкина, гемодеза, реополиглюкина). Вводят ноотропы (до 30 мл 20% раствора пирацетама в сутки). При алкогольных психозах дополнительно вводят большие количества витамина
) и детоксицирующими растворами (400 мл полиглюкина, гемодеза, реополиглюкина). Вводят ноотропы (до 30 мл 20% раствора пирацетама в сутки). При алкогольных психозах дополнительно вводят большие количества витамина 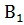 (до 15 мл 5% раствора в сутки). Следует измерять количество жидкости выпитой и введенной в виде растворов, а так же объем мочи. При задержке жидкости вводят мочегонные препараты (2-4 мл раствора лазикса внутривенно струйно). При тяжелых формах делирия пациентов переводят в реанимационное отделение и проводят комплекс мероприятий по устранению водно-электролитного баланса и КЩС (кислотно-щелочного состояния), сердечно-сосудистой и дыхательной недостаточности, отека мозга, присоединившейся легочной инфекции, нарушений функции печени. Весьма эффективны экстракорпоральная гемосорбция, плазмаферез и гипербарическая оксигенация. Продолжительность делирия составляет несколько дней. Все это время сохраняется помрачение сознания и продуктивная симптоматика (галлюцинации, бред, неправильное поведение). Не следует настойчиво стремиться полностью купировать продуктивную симптоматику в первые же дни лечения, избыток седативных средств лишь вызовет лекарственный сон (наркоз), который может затягивать психоз, затруднять естественные процессы восстановления. Во избежание пролежней гипостатической пневмонии в дневное время больной должен поворачиваться в постели, садится, самостоятельно пить, возможно, вставать и ходить в туалет. Поскольку возбуждение усиливается в ночное время, вечерние дозы седативных средств должны быть наибольшими.
(до 15 мл 5% раствора в сутки). Следует измерять количество жидкости выпитой и введенной в виде растворов, а так же объем мочи. При задержке жидкости вводят мочегонные препараты (2-4 мл раствора лазикса внутривенно струйно). При тяжелых формах делирия пациентов переводят в реанимационное отделение и проводят комплекс мероприятий по устранению водно-электролитного баланса и КЩС (кислотно-щелочного состояния), сердечно-сосудистой и дыхательной недостаточности, отека мозга, присоединившейся легочной инфекции, нарушений функции печени. Весьма эффективны экстракорпоральная гемосорбция, плазмаферез и гипербарическая оксигенация. Продолжительность делирия составляет несколько дней. Все это время сохраняется помрачение сознания и продуктивная симптоматика (галлюцинации, бред, неправильное поведение). Не следует настойчиво стремиться полностью купировать продуктивную симптоматику в первые же дни лечения, избыток седативных средств лишь вызовет лекарственный сон (наркоз), который может затягивать психоз, затруднять естественные процессы восстановления. Во избежание пролежней гипостатической пневмонии в дневное время больной должен поворачиваться в постели, садится, самостоятельно пить, возможно, вставать и ходить в туалет. Поскольку возбуждение усиливается в ночное время, вечерние дозы седативных средств должны быть наибольшими.
|
|
|
Корсаковский психоз - самый частый вариант алкогольной энцефалопатии, главные проявления которой: грубые расстройства запоминания, а также полинейропатия. Чаще корсаковский психоз развивается остро после тяжелого алкогольного делирия, реже без предшествующего состояния помрачения сознания. Психические расстройства представлены триадой симптомов: амнезией (фиксационной, ретроантероградной), амнестической дезориентировкой и конфабуляциями. Знания и навыки, приобретенные до болезни сохраняются. Обычно больные чувствуют, что у них нарушена память, но вполне критичны к имеющимся расстройствам. Пробелы в памяти они часто замещают вымыслом, иногда натаивают на своем ошибочном мнении. Полинейропатия проявляется нарушением кожной чувствительности (особенно в дистальных отделах конечностей – стопы, кисти), ослаблением сухожильных рефлексов, атрофией мышц конечностей.
|
|
|
Энцефалопатия Гайе-Вернике – острая энцефалопатия, представляющая серьезную угрозу для жизни больного, при которой глубокое помрачение сознания (от делирия до амненции) сопровождается грубыми неврологическим расстройствами и нарушением регуляции важнейших жизненных функций. Начало психоза напоминает тяжелый алкогольный делирий, но вскоре состояние переходит в оглушение или сопор, появляются неврологический расстройства в виде нарушений движения глаз и век, фибрилярных подергиваний, гиперкинезов. Смертность при данной энцефалопатии составляет до 50%, особенно тяжел прогноз при присоединении пневмонии и кровоизлияний в мозг.
Лечение и уход
Лечение больного алкоголизмом проводится при наличии его согласия, недобровольная госпитализация допускается только в случае развития алкогольных психозов, при которых больные либо опасны для себя и окружающих, либо беспомощны. Предпочтительно, особенно на первых этапах (абстинентный и постабстинентный период), лечение в условиях наркологического или психиатрического стационара. Тактика зависит от этапа течения болезни и состояния больного.
При поступлении больного в состоянии опьянения, для более быстрого вытрезвления, проводят промывание желудка, форсированный диурез (внутривенное вливание солевых растворов, с последующим струйным вливанием 20-40 мг фуросемида), назначают ацетилсалициловую кислоту, аналептические средства (кофеин) и препараты, вызывавшие рвоту (апоморфин, метронидаэол, повидон — энтеродез*). При психомоторном возбуждении больного погружают в медикаментозный сон с помощью нейролептиков (галоперидол), транквилизаторов или барбитуратов, избегая их передозировки.
Важный этап лечения — купирование абстинентного синдром. Основные средства для купирования алкогольного абстинентного синдрома.
· Препараты, замещающие алкоголь:
- бензодиазепиновые транквилизаторы в высоких дозах (диазепам, нитразепам, феназепам* и пр.);,
- барбитураты в высоких дозах (фенобарбитал);
- карбамазепин;
- в исключительных случаях оксибутират натрия или небольшие дозы этанола.
· Средства дезинтоксикации:
- обильное питье, лучше щелочное или с добавлением органических кислот;
- внутривенное вливание разбавленных растворов кристаллоидов (физиологический раствор, дисоль*, раствор Рингера*, раствор бикарбоната натрия и др.);
- фуросемид 20—40 мг внутривенно струйно под контролем 1 диуреза;
- неспецифическаядезинтоксикация (внутривенно магния сульфат, унитиол*, внутрь повидон,энтеродез*).
· Метаболические и ноотропные средства:
-тиамин (витамин В,) внутримышечно по 2 мл 5% раствора 1-3 раза в день;
- никотиновая кислота, цианокобаламин, пиридоксин, магний В6*, аскорбиновая кислота, мильгамма*; фенибут*, пиритинол (энцефабол*), пантогам*, пирацетам, эссенциале*, адеметионин.
· Симптоматические средства:
- гипотензивные (клонидин, пропранолол, атенолол, нифедипин, верапамил, дилтиазем - кардил*, пророксан -пирроксан*);
- нейролептики в малых дозах (галоперидол, перициазин -неулептил*).
Перечисленные выше мероприятия обязательны и при лечении алкогольных психозов. Однако для купирования возбуждения и подавления симптомов психоза приходится назначать также I психотропные средства. Возбуждение при делирии купируют большими дозами транквилизаторов (диазепам, нитразепам, феназепам*) барбитуратов (фенобарбитал) или оксибутирата натрия. Однако во многих случаях эти средства недостаточно эффективны и дополнительно приходится назначать нейролептики (галоперидол или дроперидол). Использовать хлорпромазин в лечении алкогольных психозов не следует из-за опасности резкого падения артериального давления и усиления помрачения сознания.
Для лечения корсаковского психоза используют тиамин в высоких дозах и ноотропы (мемантин, пирацетам, семакс*, глиатилин*, пантогам*, пиритинол -пиридитол* и пр.)
В постабстинентном периоде основными задачами терапии становятся коррекция патологического влечения к алкоголю, стабилизация настроения, нормализация сна. Используют антидепрессанты (миртазапин, миансерин, пароксетин, флувоксамин и др.), карбамазепин, реже атипичные нейролептики (сульпирид, тиаприд, перициазин). Типичные снотворные средства не назначаются из-за опасности формирования зависимости. Для коррекции сна лучше использовать нейролептики (хлорпротиксен, левомепромазин) или седативные антидепрессанты (миансерин, миртазапин, амитриптилин). Показаны ноотропы (пирацетам, пикамилон*, фенибут* и др.). При необходимости медикаментозная терапия может продолжаться в течение нескольких месяцев. Важнейшей составляющей лечения алкоголизма является психотерапия, направленная на формирование правильного отношения к своей болезни, а также на активацию здоровых потребностей личности. Используют методы индивидуальной (рациональная, суггестивная) и групповой психотерапии. С больным целует обсудить особенности его болезни, ее социальные последствия, индивидуальные мотивы пьянства, механизмы срыва.
После выписки больного из стационара в течение несколько месяцев проводится противорецидивное лечение. Нередко используют средства, сенсибилизирующие к алкоголю (дисульфирам,метронидазол, левамизол, фурадонин или фуразолидон), а также блокатор опиатных рецепторов налтрексон. Эти средства не позволяют больному употреблять алкоголь, так как вызывают тяжелую реакцию или препятствуют возникновению эйфории. Лечение сенсибилизирующими средствами можно проводить только с согласия больного и при его поддержке
Также необходимо продолжение психотерапии, направленной на гармонизацию личности больного, его отношений с окружающими. Во многих странах длительные ремиссии становятся возможными при участии пациента в работе Общества анонимных алкоголиков (группы самопомощи), действующего по программе «12 шагов».
|
|
|


