 |
Определение зрелости шейки матки и готовности организма к родам.
|
|
|
|
Состояние готовности к родам наиболее отчетливо проявляется изменениями в половой системе женщины, особенно в матке. Для диагностики изменений, наступающих при состоянии готовности к родам, наибольшее распространение получили следующие тесты: определение зрелости шейки матки, окситоциновый тест (ОТ), маммарный тест, электроимпульсный тест, нестрессорный тест, цитологическое исследование влагалищных мазков.
Определение зрелости шейки матки. Из многочисленных тестов оценки готовности организма женщины к родам наиболее достоверным и легко выполнимым является способ пальпаторного определения зрелости шейки матки. При этом обращают внимание на консистенцию (степень размягчения) шейки матки, длину ее влагалищной части, проходимость цервикального канала и расположение шейки матки по отношению к проводной оси таза. Все указанные признаки положены в основу классификации различных степеней зрелости шейки матки.
Многочисленными исследованиями показано, что во время беременности наблюдается постепенное частичное замещение в шейке матки мышечной ткани соединительной. Кроме того, в период беременности в шейке матки образуются «молодые» коллагеновые волокна, обладающие высокой гидрофильностью. Частичное рассасывание коллагеновых волокон и изменение состава основного вещества начинаются во влагалищной части шейки матки, распространяясь постепенно от наружного зева к внутреннему. С этими структурно-биохимическими сдвигами можно связать появление клинических признаков зрелости шейки матки в виде ее разрыхления, укорочения и постепенно увеличивающейся проходимости шеечного канала.
При определении степени зрелости шейки матки многие авторы учитывают также расположение шейки в малом тазу относительно проводной оси таза. При незрелой Шейке она находится в состоянии элевации и отклонена в сторону от проводной оси таза. Зрелая шейка матки опускается ниже и располагается своим наружным зевом на уровне седалищных остей и по проводной оси таза.
|
|
|
Из всех перечисленных признаков зрелости шейки матки наиболее информативны консистенция, длина влагалищной части и проходимость цервикального канала.
По данным Г. Г. Хечинашвили (1973), окончательное формирование зрелой шейки матки у 90% женщин с нормально протекающей беременностью наступает в течение 10 дней до спонтанного начала родов.
Данные литературы показывают, Что нет единопонимания в определении у беременных жинщин основных разновидностей шейки матки в зависимости от степени ее зрелости. Ряд авторов выделяют только незрелую и зрелую шейку матки. Мы считаем такое подразделение не совсем точным, так как должна существовать и промежуточная стадия состояния зрелости шейки матки, т.е. недостаточно зрелая.
В нашей стране методики оценки зрелости шейки матки были предложены М. В. Федоровой (1969), А. П. Голубевым (1972), Г. Г. Хечинашвили (1974) и др.
Мы отдаем предпочтение видоизмененной нами схеме Burnhill (1962). Согласно этой оценке, при влагалищном исследовании определяют следующие признаки: консистенцию шейки матки, ее длину, проходимость цервикального канала, расположение шейки матки по отношению к проводной оси таза. Каждый признак оценивают от 0 до 2 баллов. Суммарная оценка (в баллах) отражает степень зрелости шейки матки. Так, при оценке 0—2 балла шейку матки следует считать незрелой, 3—4 балла — недостаточной зрелой, 5—8 баллов-зрелой (табл. 1).

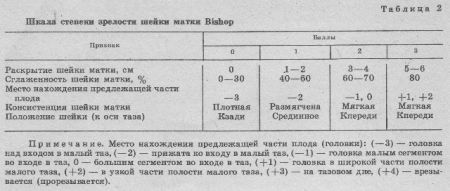

За рубежом большое распространение получили шкалы Bishop (1964) и Burnett (1966) — табл. 2 и 3.
Bishop каждый признак оценивает в баллах от 0 до 2 (или 3). Суммарная оценка в баллах выражает степень зрелости шейки матки и может колебаться от 0 до 13 баллов. При оценке 0—5 баллов шейку матки считают незрелой, 6—8 баллов — недостаточно зрелой и 9—13 баллов — зрелой.
|
|
|
Burnett каждый признак зрелости шейки матки оценивает от 0 до 2 баллов. Автор различал 4 категории зрелости шейки матки: I категория — 0—3, II — 4—5, III — 6—8 и IV категория — 9—10 баллов.
Окситоциновый тест
К концу беременности в результате эндокринных и нейрогуморальных сдвигов в организме женщины, а также связанных с ними функционально-морфологических изменений в миометрии спонтанная активность и возбудимость матки повышаются. Это повышение является одним из показателей готовности организма беременной к родам. Использование тестов готовности дает возможность акушеру судить о времени предстоящих родов и о необходимости рационального применения родостимулирующих средств.
В 1954 г. Smyth предложил определять степень возбудимости матки с помощью оценки появления сокращений матки в ответ на внутривенное введение пороговых доз окситоцина. Эта проба была названа окситоциновым тестом (ОТ).
Методика. Перед проведением ОТ беременной в положении лежа на спине обеспечивается полный эмоциональный и физический покой в течение 15 мин, что позволяет предупредить возможность наступления сокращений матки при воздействии различных факторов. Раствор окситоцина (10 мл — 0,01 ЕД на 1 мл 0,85% раствора хлорида натрия) набирают в шприц. Затем производят венепункцию локтевой вены и, убедившись, что она не вызвала сокращений матки, приступают к внутривенному введению раствора окситоцина «толчкообразно» (1 мл раствора вводят с интервалом 1 мин), при этом вводят не более 5 мл раствора. Введение раствора прекращают при появлении сокращений матки. Тест считается положительным, если сокращения матки, регистрируемые при гистерографии или пальпаторно, появляются в течение первых 3 мин от нанала инъекции.
По данным Smyth, при внутривенном введении 0,01—0,03 ЕД окситоцина роды наступают в ближайшие 24—48 ч (ОТ положительный), 0,04 ЕД и более — через 3—8 дней (ОТ отрицательный).
Возбудимость матки при использовании ОТ находится в соответствии со степенью зрелости шейки матки.
|
|
|
Предложено много методов оценки результатов проведения ОТ. Так, 3. Гаек и соавт. (1975) рекомендуют чувствительность матки к окситоцину оценивать 2 методами. Первый метод заключается в оценке чувствительности матки в единицах Монтевидео, Авторы выделили 3 группы результатов: 1) инертность матки к окситоцину; 2) малая чувствительность — активность до 40 ед. Монтевидео; 3) хорошая — активность более 40 ед. Монтевидео.
Второй метод состоит в оценке чувствительности матки к окситоцину по коэффициенту ПС/ПМС (отношение продолжительности схватки к паузе между схватками). При коэффициенте 0,1—0,3 роды обычно начинаются через 1—5 дней, при 0,4—0,6 — более чем через 5 дней, при 0,7— 1,0 -позже этого срока. Установлено, что метод оценки ОТ по коэффициенту ПС/ПМС точнее, чем оценка в единицах Монтевидео.
А.М. Лидская и соавт. (1979) при оценке гистерограмм, полученных во время проведения ОТ, рекомендуют обращать внимание на их характер. При зрелой шейке матки, как правило, наблюдалась физиологическая ответная реакция матки на окситоцин, при незрелой шейке матки чаще всего обнаруживают патологическую ответную реакцию (гипертонус).
При физиологической ответной реакции матки на окситоцин и зрелой шейке матки как при спонтанном начале родов, так и при родовозбуждении роды обычно протекают нормально. При патологической реакции матки на окситоцин (гипертонус) роды чаще осложняются нарушением сократительной деятельности матки. При наличии такой ответной реакции следует проводить терапию, направленную на регуляцию сократительной деятельности матки и только после этого в случае необходимости прибегать к родовозбуждению.
Оценивать ОТ только с точки зрения возбудимости матки недостаточно. Необходимо одновременно регистрировать сердечную деятельность плода с помощью кардиотокографа и, оценивая ее, судить о состоянии фетоплацентарной системы. Такой тест был предложен в 1960 г. Н. Hon. В его основу положено изучение реакции плода на уменьшение кровотока в межворсинчатом пространстве во время сокращений матки, вызванных окситоцином. Только при такой комплексной оценке ОТ можно решить вопрос о ведении предстоящих родов с учетом сократительной деятельности матки и состояния плода.
|
|
|
К недостаткам ОТ относятся его инвазивность, возможность развития гипертонуса матки и аллергических реакций.
Бесстрессовый тест
В последние годы для оценки готовности женского организма к родам и оценки состояния плода большое внимание уделяется бесстрессовому тесту. Для его выполнения обычно используют кардиотокограф, с помощью которого регистрируют спонтанную активность матки и тахограмму плода в течение 40—60 мин. При готовности организма беременной к родам на гистерограмме четко регистрируются ритмические сокращения матки и видна реакция плода на схватки, что свидетельствует о его состоянии.
Маммарный тест
В 1963 г. Г. М. Лисовской был предложен немедикаментозный метод оценки возбудимости матки путем механического раздражения соска и ареолярной области (маммарный тест). Суть метода сводится к тому, что при раздражении поверхностных и глубоких рецепторов молочной железы (соска и ареолярной области) наряду с появлением рефлекса молокоотделения из задней доли гипофиза освобождается эндогенный окситоцин. Нервным и гуморальным путем импульсы с молочной железы достигают матки и вызывают ее сокращения.
Для проведения этого теста беременную укладывают на кушетку и в течение 10—15 мин с помощью гистерографа убеждаются в отсутствии спонтанных сокращений матки. Затем (массирующими движениями пальцев, как при сцеживании молока) производят механическое раздражение соска и ареолярной области молочной железы до появления первого маточного сокращения (не более 3 мин).
Маммарный тест считается положительным, если сокращения матки возникают в течение первых 3 мин от начала теста.
Результаты расценивают как положительные в случае наступления родов в течение первых 3 сут после проведения пробы и как отрицательные, если во время пробы сокращений матки не наступило в первые 3 мин от начала раздражения, а родовая деятельность в течение первых 3 сут после пробы не началась.
Маммарный тест по своей диагностической ценности не уступает ОТ.
|
|
|


