 |
Мануальная терапия при лечении остеохондрозов шейного отдела позвоночника.
|
|
|
|
Мануальная терапия при лечении остеохондрозов шейного отдела позвоночника проводится в строго определенной последовательности, о которых подробно написано в § 64: 1. Диагностика. 2. Расслабление, релаксация мышц, окружающих «больной» межпозвоночный диск и релаксация мышц, удалённых от места компрессии нерва.3. Тракция. 4. Мобилизация. 5. Иммобилизация, преднапряжение, «замыкание» или фиксация сустава. 6. Манипуляция. 7. Период ремиссии (выздоровления).
Опишем более подробно упомянутые этапы лечения остеохондрозов шейного отдела позвоночника.
1. В параграфе об общих методах лечения остеохондрозов при помощи мануальной терапии подробно описаны различные методики релаксации мышц: обыкновенный массаж, шиацу, иглотерапия, точечный массаж, мази, тепловые процедуры и так далее. Специфику действий по расслаблению мышц имеют только методики проведения постизометрической релаксации (перерастяжения) мышц шейного отдела позвоночника.
1) Постизометрическая релаксация мышц, опускающих нижнюю челюсть. челюстно-подъязычная, грудино-щитовидная, щитоподъязычная и двубрюшная. Постизометрическая релаксация мышцы. Больной сидит с запрокинутой головой. Врач одной рукой незначительно наклоняет голову назад (разгибание головы) и делает тракцию, вытяжение вверх. Другой рукой он фиксирует рукоятку грудины (оказывает давление вниз) и контролирует натяжение мышц. Смотрите рисунок 35.

Рисунок 35. Релаксация мышц, опускающих нижнюю челюсть.
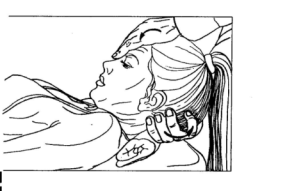
Рисунок 36. Релаксация прямых мышц головы.
2) Постизометрическая релаксация прямой (большой и малой) мышцы головы. Смотрите рисунок 36. Мышцы производят разгибание в суставе между затылочной костью черепа и атлантом, а также в суставе С1 — С2. Положение больного на спине. Одна рука врача подводится за низ затылка (она держит голову), другаярука фиксирует лоб. Движение врача заключается в наклоне головы вперед, как бы вращая голову вокруг фронтальной оси, проходящей через вершины сосцевидных отростков. Используются дыхательные и глазодвигательные синергии: взор вверх — вдох, взор вниз — выдох.
|
|
|
3) Постизометрическая релаксация косых (верхних и нижних) мышц головы Мышцы осуществляют наклон в свою сторону и незначительное разгибание в атланто-окципитальном сочленении и суставе С.1—С.2, производя одновременно поворот головы в свою сторону. Положение больного сидя. Одной рукой врач фиксирует поперечный отросток атланта на противоположной стороне, подложив основную фалангу указательного пальца под сосцевидный отросток. Другой рукой, надавливая на височную область с противоположной стороны, производит наклон головы вокруг сагиттальной оси, проходящей через краниовертебральный переход. Используются дыхательные синергии согласно правилу Gaymans. При этом на вдохе происходит изометрическая работа (напряжение) мышц четных сегментов, включая краниовертебральный переход, а на выдохе — расслабление. На нечетных сегментах все отношения имеют противоположное направление. Смотрите рисунок 37.

Рисунок 37. Релаксация косых мышц головы.

Рисунок 38 - 1. Релаксация разгибателей головы и шеи. Вариант 1.

Рисунок 38 - 2. Релаксация разгибателей головы и шеи. Вариант 2.

Рисунок 38 - 3. Релаксация разгибателей головы и шеи. Вариант 3.
4) Постизометрическая релаксация разгибателя головы и шеи. Это движение осуществляет вертикальная порция трапециевидной мышцы, ременные мышцы головы и шеи, мышца, поднимающая лопатку, полуостистая мышца головы и шеи.
Вариант 1. Положение больного на спине. Ладони врача фиксируют (прижимают к кушетке) плечевые суставы больного. Его затылок лежит на локтевом сгибе руки врача. Этой рукой врач производит наклон головы и сгибание шеи. Смотрите рисунок 38 - 1. Используются дыхательные и глазодвигательные синергии: взор вверх — вдох, взор вниз — выдох.
|
|
|
Вариант 2. Положение больного сидя. Врач фиксирует надплечья больного с помощью своих локтей. Кисти врача лежат на затылке больного и производят наклон головы вперед. Смотрите рисунок 38 - 2. Используются синергии, как в варианте 1.
Вариант 3. Положение больного сидя, руки больного сомкнуты на затылке «в замок». Врач, проведя руки между предплечьем и плечом пациента, захватывает дистальные отделы предплечий и производит наклон головы пациента вперед и вниз. Смотрите рисунок 38 - 3. Воздействие осуществляется за счет разгибания предплечий. Используются синергии, описанные выше.
5) Постизометрическая релаксация лестничных и грудино-ключично-сосцевидных мышц. Мышцы при одностороннем сокращении производят наклон головы и шеи в свою сторону.
Вариант 1. Положение больного сидя. Врач одной рукой фиксирует надплечье больного и ключицу, оказывая давление вниз, другой производит поворот головы на 45° в здоровую сторону и наклон назад. Смотрите рисунок 39 - 1. Используются дыхательные синергии.
Вариант 2. Положение больного лежа на спине. Пораженная мышца растягивается за счет веса головы, свисающей с края кушетки. Смотрите рисунок 39 - 2. Используются дыхательные синергии.

Рисунок 39 - 1. Релаксация лестничных и грудино-ключично-сосцевидной мышц. Вариант 1.
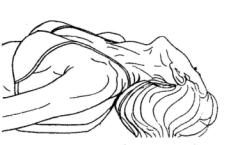
Рисунок 39 - 2. Ауторелаксация лестничных и грудино-ключично-сосцевидной мышц. Вариант 2.
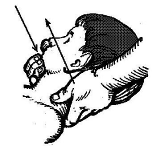
6) Постизометрическая релаксация коротких ротаторов шейного отдела позвоночника ( вращатели, многораздельные мышцы), которые вращают позвоночник в противоположную сторону. Врач одной рукой захватывает голову больного так, чтобы его подбородок лежал на предплечье врача, пальцы другой руки врача захватывают заушную и затылочную области со здоровой стороны. Этой рукой врач фиксирует надплечье больного. Смотрите рисунок 40. Используются дыхательные и глазодвигательные синергии: взор в здоровую сторону — вдох, взор в сторону ротации — выдох.
|
|
|

Рисунок 40. Релаксация ротаторов шеи.
3. Тракционные приемы, выполняемые на шейном отделе позвоночника. После расслабления (релаксации) спазмированных мышц, врач приступает ко второму подготовительному этапу лечения – к силовому вытяжению позвоночника. Для облегчения вправления сдвинутого по оси (вправо, влево, вперед, назад) позвонка, необходимо вытянуть позвоночник по оси. Тогда манипуляция (вправление) облегчается на 40 – 70%. Шейный отдел позвоночника, наиболее подвижный и доступный, имеет некоторые особенности с точки зрения подхода к лечебным воздействиям на нем. Характерные особенности верхне-шейного отдела, его анатомических образований, своеобразие биодинамики определяют оригинальность техники манипуляционных приемов. Нижне-шейный отдел, имеющий непосредственную анатомическую и функциональную связь с верхне-грудным, определяет необходимость воздействия на эти регионы с учетом их особенностей. Высокая подвижность и свободный доступ к различным поверхностям шейных позвоночно-двигательных сегментов (сзади, сбоку и даже спереди) позволили разработать значительное количество разнообразных лечебных приемов, используемых разными школами. Р. Мэнь, К. Левит, А. Стоддарт, А. Ситель и др. Одно из необходимых условий для подготовки к проведению манипуляций — предварительное мышечное расслабление, в частности, верхней части трапециевидной мышцы и мышцы, поднимающей лопатку. Релаксация мышц достигается использованием различных видов массажа и сочетанием массажа с тракцией шейного отдела позвоночника.
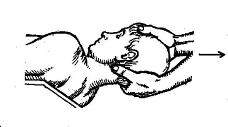
1) Тракционный прием с упором в основание головы пациента, выполняемый двумя руками в положении больного сидя. Смотрите рисунок 41 - 1. Используется в качестве подготовки к проведению манипуляций на любом уровне шейного отдела позвоночника. Может использоваться как самостоятельный лечебный прием, когда проведение манипуляций не показано (например, при некоторых формах вертебрально-базилярной недостаточности у стариков, резком болезненном мышечном спазме и др). Занимая исходное положение, больной удобно садится на стул без спинки, врач встает вплотную к нему, локти кладет на его плечи, а ладони (областью тенара и гипотенара) — чуть ниже ушных раковин пациента. Такое положение рук нацеливает прием преимущественно на верхние шейные сегменты. Если опустить ладони немного ниже, зафиксировав их основанием поперечные отростки 2-го шейного позвонка, то тракционное усилие придется главным образом на нижние и средние шейные позвоночные сегменты. Из этого исходного положения врач начинает медленно сближать свои локти, как бы стараясь их сомкнуть, одновременно выдавливая, словно домкратом, голову пациента вверх. После небольшой выдержки в достигнутом верхнем положении следует постепенное, плавное убывание усилия, при этом локти врача медленно расходятся. Описанный прием можно усилить за счет увеличения амплитуды тракции, если встречное движение локтей врача одновременно дополняется разгибанием его туловища.
|
|
|
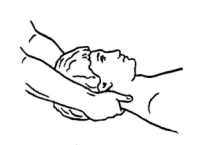
2) Тракционный прием с охватом нижней челюсти пациента, выполняемый одной рукой и в положении больного сидя. Смотрите рисунок 41 - 2. Используется в качестве подготовки к проведению манипуляций на любом уровне шейного отдела позвоночника. Как самостоятельный прием применяется при противопоказаниях к проведению сгибательных и ротационных манипуляций. Занимая исходное положение, больной садится на стул без спинки. Врач встает вплотную к нему и охватывает его голову правой рукой так, чтобы подбородок пациента удобно опирался на локтевой сгиб (не давить на область трахеи!), а левой рукой фиксирует область затылка. Из этого исходного положения врач плавно начинает медленную тракцию по вертикальной оси, на высоте достигнутого усилия делает кратковременную паузу, и далее тракционное усилие постепенно убывает, врач медленно отпускает голову пациента, возвращая в исходное положение. В данном приеме участвует все туловище врача, а не только его рука.
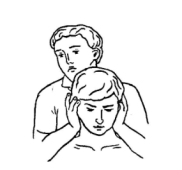
Рисунок 41 - 1.Тракционный прием с упором в основание головы пациента.

Рисунок 41 - 2. Тракционный прием с охватом нижней челюсти пациента.

Рисунок 41 - 3. Тракционный прием с охватом затылка и челюсти для вытяжения шейного, грудного и поясничного отделов позвоночника.
А Б
Рисунок 41 – 4, А+Б. Тракционный прием с охватом затылка для вытяжения шейного, грудного и поясничного отделов позвоночника, выполняемый в положении больного лежа на спине.
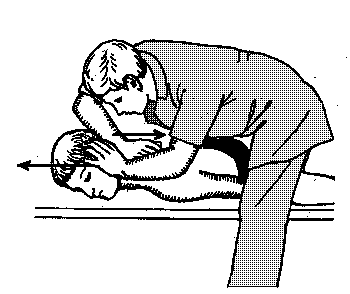
Рисунок 41 - 5. Тракция шейного отдела позвоночника при помощи противоположного усилия рук врача по горизонтали.
|
|
|
3) Тракционный прием с охватом затылка и челюсти для вытяжения шейного, грудного и поясничного отделов позвоночника, выполняемый в положении больного лежа. Смотрите рисунок 41 - 3. Используется в качестве подготовки к проведению манипуляций как самостоятельный лечебный прием у пожилых больных, если ротационные и сгибательные манипуляции нежелательны. Занимая исходное положение, пациент ложится на кушетку лицом вверх. Если прием выполняется врачом без помощника, то ноги пациента согнуты в коленных суставах и голени свисают с края кушетки для фиксации тела. Если есть ассистент, то следует попросить его крепко (но не грубо) удерживать ноги пациента за лодыжки, чтобы туловище не смещалось в ходе тракции. Врач находится у изголовья, удерживая голову пациента обеими руками: одной рукой — подбородок пациента, а другой — затылок. Колени врача слегка согнуты, стопы противопоставлены. Из этого исходного положения врач начинает плавно отклонять свой корпус назад, до тех пор пока локти его не распрямятся и колени не разогнутся. Возможно, даже еще большее отклонение корпуса с упором бедра одной ноги в кушетку и сгибанием колена отстоящей ноги. Когда врач ощущает расслабление шейной мускулатуры пациента и достаточную степень вытяжения, он выдерживает 2—3-секундную паузу и, медленно возвращаясь в исходное положение, постепенно ослабляет прилагаемое к шее пациента усилие. Прием повторяется 4—5 раз.
4) Тракционный прием с охватом затылка для вытяжения шейного, грудного и поясничного отделов позвоночника, выполняемый в положении больного лежа на спине. Смотрите рисунок 41 – 4,А. Приём используется в качестве подготовки к проведению манипуляций. Может применяться как самостоятельный лечебный прием, когда противопоказаны сгибательные и ротационные приемы, а также как завершающий этап после манипуляций не только на шейном, но и на поясничном и грудном отделах позвоночника. Занимая исходное положение, пациент ложится на кушетку лицом вверх, плечи его находятся на уровне края кушетки. Затылок пациента лежит на соединенных руках врача. Ноги на уровне лодыжек надежно фиксированы ассистентом или мягкими ременными петлями. Мягкий захват головы врач осуществляет путем сжатия ее внутренними поверхностями предплечий, которые старается сблизить в процессе тракционного усилия. Из этого исходного положения, используя указанный захват, врач начинает тракцию медленно, по нарастающей, отводя свой корпус назад. Обычно в ходе данного приема тракционное усилие наращивают во время вдоха и медленно ослабляют в фазе выдоха, в ритме с хорошо заметными дыхательными движениями ребер. Очень важно направлять тракцию вдоль горизонтальной оси, в противном случае она может быть болезненна и даже вредна. Обычно достаточно 5—7 тракций.
В этом положении можно проводить тракцию только шейных позвонков на разных уровнях: C.6 - C.7, C.5 - C. 6, C.4 - C.5 и так далее. Для этого с двух сторон пальцами кисти врача охватывают шею, вдавливая их точно в межпозвоночное пространство, а также нажимая на пространство между остистыми отростками сзади, и одновременно надо тянуть точно в горизонтальном направлении, к голове. Так поочерёдно осуществляется тракция за боковые отростки шейных позвонков от C.7 до C.2. Смотрите рисунок 41 – 4,Б. Кроме того, проводя этот приём, одновременно можно исправлять подвывихи шейных позвонков, если нажимать сильнее на позвонки левой рукой или правой, смещая их в стороны.
Тракцию шейного отдела позвоночника можно осуществлять при помощи противоположного усилия рук врача по горизонтали. Смотрите рисунок 41 – 5. При этом врач одной рукой упирается в затылок пациента, а другой в плечо, и старается растянуть шею.
3. Приемы мобилизации и иммобилизации (замыкания), применяемые на шейном отделе позвоночника. Последним лечебным мероприятием по подготовке позвоночника к началу манипуляций является комплекс насильственных движений в виде мобилизаций, которые заканчиваются иммобилизаций. замыканием, преднапряжением) «больного» межпозвоночного сустава.
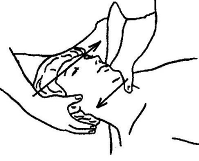
1) Мобилизация и иммобилизация (замыкание) шейного отдела позвоночника с фиксацией шеи двумя руками в положении больного сидя. Рисунок 42 - 1, 2, 3, 4, 5, 6. Используется в качестве подготовки к проведению последующих манипуляционных приемов и как самостоятельный прием при лечении больных, которым нежелательно выполнение собственно манипуляций на шее (пожилые люди, пациенты с неврозами, вегето-сосудистыми кризами и др). Занимая исходное положение, пациент садится на кушетку (табуретку и т. п.), руки его свисают вдоль туловища. Рисунок 42 – 1. Врач стоит сбоку от пациента, одна его рука захватывает голову больного таким образом, чтобы подбородок удобно покоился в локтевом сгибе; кисть руки своим локтевым краем плотно прилегает к верхнему позвонку мобилизируемого сегмента (например, С.3). Другая его рука «вилкой» из 1-го и 2-го пальцев тесно обхватывает арку нижележащего позвонка (С.4). Перед началом манипуляции желательно провести колебательные движения справа на лево каждого из 7 шейных позвонков. Рисунок 42 – 2. Кисти рук, следовательно, приложены вплотную друг к другу, между ними нет промежутка. Заняв исходное положение, врач выполняет небольшую тракцию головы пациента в своем локтевом сгибе (не надавливая на трахею больного). Далее, сохраняя это легкое тракционное усиление, он выполняет движения в мобилизируемом сегменте, смещая вышележащие позвонки (до С.3 включительно) относительно нижележащего С.4. Смещения производятся последовательно в боковых, переднезаднем, а также в ротационном направлениях. Повторить смещение в каждом направлении можно 10 раз. Необходимо обратить внимание, что смещения в первых двух вышеуказанных направлениях, называемые «суставной игрой», в норме отсутствуют и не могут быть воспроизведены пациентом самостоятельно, однако их отсутствие нарушает функцию сустава. Амплитуда «суставной игры» незначительна, но в сегменте С.2 — С.3 она относительно больше, чем в сегменте С.6 — С.7. Рисунок 42 – 3.


1 2

3 4
Рисунок 42 - 1, 2, 3, 4. Мобилизация и иммобилизация (замыкание) шейного отдела позвоночника с помощью бокового наклона (у сидячего и лежачего пациента).

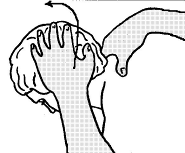
5 6
Рисунок 42 - 5, 6. Мобилизация и иммобилизация (замыкание) шейного отдела позвоночника с помощью ротации.
2) Мобилизация и иммобилизация (замыкание) шейного отдела позвоночника с помощью бокового наклона в положении больного лежа. Смотрите рисунок 42 - 4. Используется в качестве подготовки к проведению манипуляций в направлении бокового сгибания и как самостоятельный прием, если невозможно (по техническим условиям или вследствие противопоказаний) выполнить манипуляционный толчок. Занимая исходное положение, больной ложится на кушетку на спину, руки свободно лежат вдоль туловища, плечи находятся на уровне края кушетки, голова и шея лежат на бедре врача. Врач склоняется над головой пациента и захватывает одной рукой ее затылочную и теменную области, а другую располагает с той стороны шеи, в которую будет выполняться боковой наклон, причем основание указательного пальца плотно прижато к поперечному отростку нижнего позвонка выбранного сегмента. Из исходного положения врач одной рукой производит боковой наклон головы с синхронным давлением в области приложения другой руки. Прием выполняют 5—10 раз, ритмизируя с дыханием пациента (на выдохе).
3) Мобилизация и иммобилизация (замыкание) шейного отдела позвоночника с помощью ротации в положении больного лежа. Смотрите рисунок 42 - 5. Используется в качестве подготовки к проведению манипуляций в направлении ротации. Может применяться как самостоятельный лечебный прием, когда пациенту в силу противопоказаний не может быть применен манипуляционный толчок. Занимая исходное положение, пациент ложится на кушетку лицом вверх, руки свободно лежат вдоль туловища, плечи находятся на краю кушетки, голова и шея опираются на бедро врача. Врач склоняется над головой пациента и захватывает ее одной рукой так, чтобы подбородок и нижняя челюсть опирались на кисть и предплечье врача. Первым пальцем другой руки врач плотно упирается в угол между поперечным отростком и аркой верхнего позвонка выбранного сегмента. Из исходного положения врач осуществляет ротацию головы одной рукой и одновременно мягкое, но энергичное давление в зоне приложения другой руки. Прием выполняют 5—10 раз, ритмизируя с дыханием пациента.
При ротации головы пациента при положении лёжа на животе врач можно проводить приём вращения головы вокруг оси шеи. Смотрите рисунок 42 – 6.
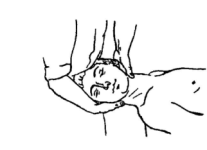
4) Мобилизация и иммобилизация (замыкание) сочленения «затылок — атлант» с помощью кивательного движения вперед в положении больного лежа. Смотрите рисунок 43 – 1,2. Используется в качестве подготовки к проведению манипуляции на головных суставах, а также в качестве самостоятельного лечебного приема, когда выполнение манипуляционного толчка нежелательно. Занимая исходное положение, пациент ложится на спину, руки свободно лежат вдоль туловища. Плечи пациента находятся на уровне края кушетки, шея и голова опираются на бедро врача. Мануальный терапевт захватывает голову пациента двумя руками. Одна его рука находится под затылком пациента, подпирая «вилкой» из двух пальцев — 1-го и 2-го — заднюю дугу атланта (С.1), другая рука опирается на лоб пациента. Врач слегка давит рукой на лоб больного, вызывая легкое кивательное движение (не сгибание шеи!) головы вперед. Амплитуда этого движения невелика, а при имеющемся поражении (блокаде) сегмента может вообще отсутствовать. Однако врач пытается получить это движение, мягко «расшатывая» блокированный сегмент. Прием можно повторить 10 раз.
1 2
Рисунок 43 – 1, 2. Тракция, мобилизация и иммобилизация (замыкание) сочленения «затылок — атлант» с помощью кивательного движения вперед.
5) Тракция, мобилизация и иммобилизация (замыкание) сочленения «затылочная кость — атлант» с помощью кивательного движения в сторону. Смотрите рисунок 44 – 1, 2. Важно следить, чтобы голова находилась на одной оси с шеей и телом пациента. Заняв исходное положение, врач оказывает одной своей рукой сверху давление на область ветви нижней челюсти, сосцевидный отросток, затылочную кость. Это давление передается на перечисленные костные структуры пациента через «вилку», образованную 1-м и 2-м пальцами (радиальный край), которая смещает их вниз и к противоположной теменной кости. Радиальный край кисти другой руки, которая приложена снизу к основанию затылочной кости, наоборот, передает давление в краниальном направлении, равно как и к противоположной теменной кости. Важно помнить, что движения обеих рук должны быть синхронны. Амплитуда получаемого кивательного движения в сторону в сочленении «затылочная кость — атлант» достигает всего несколько градусов. В норме ощущается характерное пружинистое ограничение дальнейшей подвижности сочленения, а под мочкой уха образуется кожная складка. место проекции поперечного отростка атласа. При «блокаде» кивательное движение в сторону может отсутствовать, чувствуется жесткое сопротивление, кожная складка не образуется. В этом случае врач пытается разработать сочленение серией мягких повторений описанного приема 10 — 15 раз.

1 2
Рисунок 44 – 1, 2. Мобилизация и иммобилизация (замыкание) сочленения «затылочная кость — атлант» с помощью кивательного движения в сторону.
4. Манипуляционные приемы, выполняемые на шейном отделе позвоночника. В положении пациента лёжа можно проводить тракцию с одномоментной манипуляцией по смещению шейных позвонков. Рисунок 45 – 1, 2. Как уже не раз было сказано, к манипуляциям нельзя переходить без соответствующей подготовки. Предварительно надо точно определить место, где находится пораженный остеохондрозом диск, надо поставить диагноз. Потом следует процесс релаксации мышц и связок, окружающих «больной» межпозвоночный диск, в том числе применяется и постизометрическая релаксация. Далее следует этап лечения в виде тракции (силового растяжения позвоночника), мобилизации и иммобилизации (замыкания) движений в межпозвоночном диске. Окончательный этап лечения посвящен насильственному смещению позвонка в правильное физиологическое положение, с которого он «сошел» вследствие асептического (травматического) или вирусного воспаления межпозвоночного диска.Теперь можно приступить к «вправлению» позвонка (вышестоящего или нижестоящего по отношению к воспаленному межпозвонковому диску), то есть можно начать этап лечения в виде манипуляций с двумя позвонками, расположенными «над и под» воспаленным межпозвоночным диском.Следует, отметить, что легкая доступность приводит и к достаточно частой травматизации при неквалифицированном применении мануальной терапии на шейном отделе позвоночника. Кроме того, высокая степень опасности раздражения и даже в некоторых случаях травмирования позвоночной артерии, позвоночного нерва, других рефлексогенных структур должна заставить врача подходить с высокой степенью ответственности к проведению манипуляций на шее.
1) Иммобилизация (замыкание) и манипуляция на шейном отделе позвоночника с помощью прицельной тракции и приема сопровождения в положении больного лежа. Используется при функциональных поражениях шейных сегментов (блокадах) на любом уровне, включая и головные сочленения; она применима и в том случае, когда имеющаяся гипомобильность сопровождается ощущением жесткого сопротивления, и в случае мягкой границы ограничения движения.
а) Манипуляция позволяет достичь хорошего мышечного расслабления пациента. Она относится к типу манипуляций сопровождения, т. е. сегмент, на котором проводится прием, «открыт» снизу, что позволяет выполнить прием более комфортно для пациента. Кроме того, эта манипуляция имеет целью дистракцию суставной щели и является поэтому более щадящей формой толчковых манипуляций. Их обычно рекомендуется проводить первыми. У пациентов со скрытой формой вертебрально-базилярной недостаточности, возможными явлениями остеохондроза, у пожилых больных эта группа манипуляций часто единственно возможная.
Занимая исходное положение для проведения манипуляций, пациент укладывается на кушетку лицом вверх, руки свободно лежат вдоль туловища, плечи находятся на уровне края кушетки, шея и голова опираются на бедро врача, который стоит несколько сбоку в изголовье пациента. Однако для правильного проведения манипуляций важно, чтобы ось головы и шеи пациента находилась в одной плоскости с его туловищем, то есть продольно. Поэтому для более надежной фиксации головы больного врач садится на кушетку, как на коня, укладывая голову больного на бедро впереди расположенной ноги и разворачивая свой корпус в этом же направлении. Далее врач захватывает голову больного одной рукой так, чтобы она покоилась на его предплечье, а пальцы обхватывали его подбородок. Другая рука с помощью основания указательного пальца образует тесный контакт сразу за поперечным отростком верхнего позвонка «блокированного» шейного сегмента в месте соединения суставной площадки и задней дуги. Врач минимально наклоняет голову пациента в сторону контактирующей руки так, чтобы радиальный край указательного пальца не соскальзывал с выбранного поперечного отростка.


1 2
Рисунок 45 – 1, 2. Иммобилизация (замыкание) и манипуляция на шейном отделе позвоночника с помощью прицельной тракции и приема сопровождения.
Несколько иное исходное положение врач занимает, если помимо разделения сочленяющихся поверхностей необходимо увеличить и боковой наклон в «блокированном» сегменте. В этом случае он выполняет боковое сгибание (наклон) головы пациента в направлении вверх, к себе, до тех пор, пока не ощутит вершину этого сгибания точно под своим контактирующим указательным пальцем. Исходное положение в этом случае отличается от предшествующего исключительно некоторым усилением бокового сгибания. Важно помнить, что голова при этих приемах только незначительно ротируется, за исключением сегмента «затылочная кость — атлант» При выполнении манипуляции на этом уровне радиальный край указательного пальца контактирует с сосцевидным отростком височной кости, а голова, как было отмечено, ротируется с помощью другой руки в направлении лицом от врача. Цель такой ротации — «замыкание» сочленения «атлант — аксис» и его защита. Степень ротации все же не должна быть полной, так как в этом случае вовлекаются каудально расположенные сегменты шейного отдела. Наклон головы пациента в сторону контактирующей руки сохраняется минимальным. Запястье этой руки расположено в продолжении продольной оси контакта, а при положении врача сидя так расположено не только запястье, но и предплечье.
б) И наконец, подобная манипуляция может быть выполнена на сочленении «атлант — аксис». Смотрите рисунок 45 - 2. В этом случае исходное положение несколько изменяется. Чтобы достичь целенаправленной дистракции (разделения суставных поверхностей) и устранить блокаду в сочленении С.1 — С.2, надо создать «замыкание» в сочленении «затылочная кость — атлант». Этого можно достичь комбинацией легкого наклона головы к врачу и очень небольшой ротации лицом в противоположную сторону. Основание указательного пальца перемещается на дугу атланта (С.1) и его поперечный отросток. Запястье врача (по возможности и предплечье) находится по продольной оси тракции. Как и в предыдущем приеме, врач должен избегать разгибания головы больного из-за возможности приступа головокружения. Врач, проводя манипуляции при занятом исходном положении — без бокового сгибания, после мобилизирующего эластичного тракционного движения переходит к образованию преднапряжения в шейном сегменте, а затем (в фазе выдоха больного) выполняет манипуляционный толчок с помощью обеих рук в направлении тракции. Если же врач занял исходную позицию для тракционной манипуляции в сочетании с боковым наклоном головы больного, то после серии эластичных мобилизирующих движений в направлении тракции он создает преднапряжение в сегменте, за которым (на выдохе больного) врач выполняет манипуляционный толчок. Этот толчок акцентируется контактирующей рукой в направлении к противоположной стороне шеи и краниально, то есть выполняется почти диагонально (в плоскости разделяемых суставных поверхностей). Другая рука врача синхронно проводит тракцию. Таким образом, на ее фоне и осуществляется форсированный боковой наклон. Аналогичным образом в фазе выдоха пациента, после серии эластичных мобилизирующих тракционных движений и создания преднапряжения в соответствующем исходном положении, выполняются прицельные тракционные манипуляции на головных сегментах («затылочная кость — атлант», «атлант — аксис»). Прилагаемое тракционное усилие на этом уровне должно быть относительно небольшим.
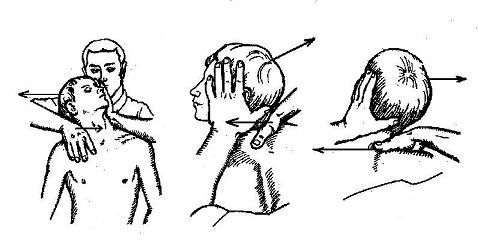
2) Иммобилизация (замыкание) и манипуляция на шейном отделе позвоночника с помощью ротации и приема противоудержания в положении больного сидя. Смотрите рисунок 46 - 1, 2, 3, 4. Необходимо обратить внимание, что 4, 5, 6 и 7 шейные позвонки имеют достаточно длинные остистые отростки. Поэтому возможна манипуляция удержания повернутого в сторону позвонка в вывернутом (влево или вправо) состоянии, несмотря на то, что остальные позвонки врач поворачивает в противоположное направление. От этих действий происходит «вправление позвонка». Для этого большим пальцем руки врач нажимает на остистый отросток «неправильно стоящего» позвонка (направляя усилие вбок, то есть – строго вправо или строго влево), стараясь данный позвонок оставить в повернутом состоянии, а в это время голову со всеми вышележащими позвонками врач поворачивает в противоположное направление. Если давление на боковую поверхность остистого отростка происходит влево, то затылок головы поворачивают вправо, и наоборот.
1 2 3
Рисунок 46 - 1, 2, 3. Врач располагается сзади пациента. Иммобилизация (замыкание) и манипуляция на шейном отделе позвоночника с помощью ротации и приема противоудержания.

4 5
Рисунок 46 – 4, 5. Манипуляция на шейном отделе позвоночника с помощью ладони врача.
Обратите пристальное внимание на очень опасный, но часто применяемый в практике мануальной терапии метод снятия «блоков» в шейных межпозвоночных дисках при помощи ладони врача как нижнего рычага и бокового наклона головы. Рассмотрим рисунок-схему 46 – 4, 5. При боковых наклонах головы пациента вправо или влево ладонь врача играет роль нижнего рычага, а голова – верхний рычаг. Если подпереть верхней поверхностью ладони врача кости основания черепа пациента, а нижнюю поверхность ладони прижать к плече-шейному углу, то при боковом наклоне головы пациента вправо или влево (используя голову как рычаг) врач осуществит вытяжение всех семи шейных межпозвонковых суставов. Обращаю внимание начинающих мануальных терапевтов на то, что именно этот приём даёт самое большое количество осложнений в виде подвывихов шейных позвонков. Если у пациента высокая шея и слабые связки между соседними позвонками, то малейшее чрезмерное усилие врача при наклоне головы вбок (к правому или левому плечу) приводит к подвывиху шейного позвонка. В основном эта неприятность возникает у женщин с тонкими длинными шеями. Чаще всего происходит подвывих 1 и 3 шейных позвонков. Клиника подвывиха позвонков шеи следующая: наклон головы в одну из сторон (вбок) невозможен из-за боли, то есть ограничен объём движения головы при движении вправо или влево. Кроме того, у пациента возникают постоянные боли в шее и боли при вращении головы вокруг оси. При исследовании места расположения шейных позвонков врач чётко выявляет локализацию вывихнутого позвонка вбок. Особенно хорошо видна патология на рентгенограмме. Парадоксально, но этот же приём является самым эффективным для исправления ошибки мануального терапевта. Ладонь ставится на противоположную сторону, нежели в момент проведения приёма врачом, приведшего к подвывиху позвонка. Ладонь ставится точно с упором на боковой отросток вывихнутого в сторону позвоночника. Далее врач давит на височную кость пациента, используя голову как верхний рычаг, а ладонь как нижний рычаг, и происходит исправление сделанной врачом ошибки – вправление вывиха. В редких случаях для исправления ошибки врача требуется инъекция анестетика (например, 2 % раствора новокаина) точно в место подъвывиха, так как боль в шее (и недоверие у пациента к врачу) не дают пациенту решимости принять решение на повторное проведение манипуляции с целью исправления ошибки врача. Чтобы не применять анастезию, лучше проводить вправление подвывиха шейного позвонка в лежачем положении. Тогда достигается большее расслабление мышц шеи, которые от боли сжимают шейный отдел позвоночника, и не дают провести смещение позвонка в нужную сторону. Смотрите рисунок-схему 46 – 4.
Если верхнюю поверхность ладони врача упереть в пространство между 1 и 2 шейными позвонками, то при боковом наклоне головы пациента в этом месте произой
|
|
|


