|
ЗАБОЛЕВАНИЯ 3 страница
|
|
|
|
Отсечение тканей должно быть минимальным. Удалению подлежат лишь полностью размозженные, свободно лежащие и заведомо нежизнеспособные участки тканей. Следует щадить отломки лицевых костей, удалять только кость, полностью потерявшую связь с надкостницей. При послойном ушивании ран лица необходимо восстановить непрерывность мимических мышц. Особенно тщательно следует сшивать края кожи, устанавливая их в правильное анатомическое положение. Швы накладывают на кожу самой тонкой атравматичной нитью.
Нельзя допускать натяжения кожи при наложении швов. При необходимости проводят иммобилизацию кожи для более легкого сближения краев раны. Особенно тщательно соединяют края раны в окружности естественных отверстий на лице (губы, крылья, кончик и перегородка носа, веки, брови, ушные раковины).
При ранениях с дефектами тканей, когда ушить края раны без натяжения невозможно, а проведение пластических операций нерационально, для уменьшения объема образующегося впоследствии дефекта или рубца накладывают пластинчатые швы. Во время хирургической обработки ран лица с дефектом тканей, если позволяют местные условия, можно проводить пластические операции: пластику местными тканями, лоскутами на ножке, свободную пересадку кожи и др. Выполнить такой вид первичной хирургической обработки можно только при удовлетворительном общем состоянии ребенка и надежном обезболивании.
При проникающих ранениях лица сразу же следует изолировать рану от полости рта путем мобилизации и ушивания слизистой оболочки рта.
Порядок первичной обработки раны при комбинированных повреждениях зубов, челюстей и мягких тканей следующий.
|
|
|
1. Начинать специальное лечение детей нужно с выбора метода обезболивания. У детей все манипуляции (включая детальный осмотр раны) предпочтительно проводить с обезболиванием. При отсутствии возможностей использования наркоза применяют местное обезболивание — инфильтрационное и/или проводниковое (по показаниям). Анестетики, как известно, оказывают ингибирующее действие на заживление ран, что обусловлено угнетением синтеза мукополисахари-
дов и коллагена. Повреждение тканей вводимым анестетиком можно уменьшить, изменяя его концентрацию, используя иглу меньшего калибра, осуществляя подход через интактные ткани и удлиняя время введения анестетика (1 мл в течение 10 с) и др. Выбор анестетиков — см. главы «Обезболивание» и «-Удаление зубов».
Вазоконстрикторы у детей следует добавлять с осторожностью (в старшем возрасте), но при этом необходимо помнить, что возможны снижение жизнеспособности лоскутов и повышение риска инфекционных осложнений.
2. Туалет раны — важная врачебная процедура, так как способствует деконтаминации пиогенной флоры и механическому очищению раны; ирригационные мероприятия проводят слабыми растворами пер-манганата калия, фурацилина, хлоргексидина, диоксидина, ферментов и др.
3. Разобщение сквозной раны с полостью рта осуществляют путем ушивания раны слизистой оболочки рта. При дефиците слизистой оболочки рану в последующем ведут под тампоном. После ревизии костной раны, удаления из нее свободно лежащих фрагментов, зачатков зубов, осколков, сравнивания острых краев, сопоставления фрагментов фиксацию и иммобилизацию последних проводят одним из консервативных методов (зубонадесневые шины) или хирургических (мини-пластины, микропластины), фиксацию зубов осуществляют разными способами (см. Лечение травм зубов). Хирургический метод фиксации костных фрагментов путем наложения мини-пластин, микропластин, шурупов показан в старшем возрасте. Раны в области твердого неба чаще ведут под йодоформными тампонами, которые удерживают индивидуально изготовленными защитными пластинами.
|
|
|
1Q\
|
|
| 4. После первичной хирургической обработки ран мягких тканей лица наложение глухого шва определяется всеми указанными выше условиями и может быть выполнено через 24—36 ч, при профилактике осложнений гнойной инфекции антибактериальными препаратами — через 48 ч, реже через 72 ч, при ушивании ран в области естественных отверстий глухой шов накладывают независимо от времени поступления ребенка. При некоторых видах повреждений мягких тканей и условий развития раневого процесса первичный отсроченный шов может быть наложен на 3—4-й день. При хорошем состоянии репаративных процессов в ране можно накладывать ранний вторичный шов через 2—3 нед. Указанные выше закономерности первичной хирургической обработки ран лица выработаны хирургами Военно-медицинской академии (1998), опыт работы которых заслуживает внимания. Сроки наложения швов при травме лица по мере усовершенствования методов первичной хирургической обработки ран меняются, поэтому нужно следить за публикациями на эту тему. Рост детского травматизма обязывает это делать, так как сведения учебника по данному вопросу быстро устаревают. Консервативные мероприятия по лечению ран лица направлены на стимуляцию раннего заживания, профилактику воспаления мягких 1 тканей и травматического остеомиелита костей. Кроме антибактериальной, гипосенсибилизирую-щей, детоксикационной и общеукрепляющей терапии, детям показано проведение гипербарической оксигенации (ГБО), лазеротерапии в сочетании с ультразвуковой терапией, магнитотерапии, электрофореза йодидов, лидазы, миогимнастики, массажа и др. |
| Рис. 10. 11. Электротравма. а — микростома; б — после устранения микростомы. |
При неблагоприятном исходе, когда образуются грубые келоидные или гипертрофические рубцы, остаются рубцовые деформации и дефекты мягких тканей, которые могут сопровождаться нарушением функции: слюнные свищи, травматические парезы лицевого нерва (при травме бокового отдела лица), вывороты и атрезии в области естественных отверстий (веки, ротовая щель, наружный нос), лечение проводят в плановом порядке и, как правило, не ранее чем через 6— 8 мес после травмы.
|
|
|
Травма жевательной мускулатуры, слизистой оболочки рта может стать причиной ограничения опускания нижней челюсти — контрактуры.
Лечение последствий ран мягких тканей лица должно осуществляться в плановом порядке только в специализированном стационаре. До поступления ребенка в стационар проводят консервативное лечение: санацию, ортодонтическую терапию (с целью предупреждения нарастания вторичных деформаций костей лица). Под влиянием Рубцовых массивов в области лица и шеи рано развиваются деформации костей лица и прикуса, а также шейного отдела позвоночника и др. Если имеется угроза жизни (при микро-стоме), ее устраняют независимо от периода, прошедшего с момента повреждения (рис. 10. 11).
Для наблюдения за ребенком и уточнения показаний к проведению плановых реабилитационных мероприятий дети должны быть поставлены на диспансерный учет (см. Диспансеризация детей у стоматолога).
Ожоги лица и шеи. Среди пострадавших от ожогов преобладают дети до 1—4 лет. В этом возрасте дети опрокидывают на себя сосуды с горячей водой, берут в рот незащищенный электрический провод, играют со спичками и т. д. Отмечается типичная локализация ожогов
голова, лицо, шея и верхние конечности. Причиной ожога лица и рук у детей младшего возраста являются также ожог пламенем при попадании игрушек на электро- или газовые плиты. В возрасте 10—15 лет ожоги лица и рук возникают чаще у мальчиков при игре со взрывчатыми веществами. Температура жидкости может быть не очень высокой, но этого достаточно, чтобы вызвать ожог I—II степени нежной кожи ребенка.
При небольшом ожоге ребенок активно реагирует на боль плачем и криком. При обширных ожогах общее состояние ребенка тяжелое, хотя он удивляет своим спокойствием. Ребенок бледен и апатичен. Сознание полностью сохраняется. Цианоз, малый и частый пульс, похолодание конечностей и жажда — симптомы тяжелого ожога, шока. Шок у детей развивается при значительно меньшей площади поражения, чем у взрослых.
|
|
|
В течении ожоговой болезни различают 4 фазы: ожоговый шок,
острую токсемию, септикопиемию, реконвалесценцию.
Диагностика при ожогах не вызывает трудностей. Однако участки поражения, кажущиеся вначале неглубокими, в дальнейшем могут быть местами некроза с распространением его на глубину эпителиального слоя и дермы и далее в подлежащие ткани, включая кости лица.
Лечение детей с ожогами осуществляют только в условиях специализированных ожоговых центров. В стоматологические стационары дети поступают с последствиями ожогов (рис. 10. 12). Около 25 % детей, перенесших ожоговую болезнь, нуждаются в многоэтапном рекон-структивно-восстановительном лечении. Его следует начинать рано, выбирая щадящие методы. Эффективны все виды пластики мягких тканей — местная, свободная кожная, пластика тканями стебельчатого лоскута. В последние годы используют метод тканевого растяжения (экспандерная технология), который позволяет закрывать значите-
|
|
|
|
Рис. 10. 12. Выворот нижней губы, ке-лоидные рубцы нижнего отдела лица, дефект ушной раковины после ожога пламенем бензина.
льные площади «выращенной» кожей, идентичной по текстуре утраченной. Метод расширяет возможности пластики местными тканями, альтернативен свободной кожной пластике и пластике тканями стебельчатого лоскута, не имеет возрастных противопоказаний (рис. 10. 13).
Очень важно своевременно начинать лечение детей с рубцами и Рубцовыми массивами и планировать лечение не позднее чем через 6—8 мес после выздоровления. Все предшествующее время необходимо использовать для консервативного лечения, применяя физические методы воздействия на рубцы, среди которых очень эффективен метод СВЧ-криодеструкции.
Дефекты, рубцы и рубцовые массивы головы, лица и шеи представляют значительную трудность для восстановительного лечения. Размер и глубина рубцовых изменений зависят от поверхности обожженного участка и степени ожога. После ожогов I степени остается пигментация пораженных участков кожи. После ожогов II степени, когда повреждение не распространяется за пределы толщины кожного покрова,
394.
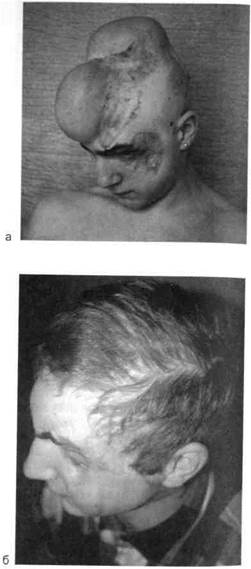
Рис. 10. 13. Электротравма, а — алопеция, рубцы, дефект покровных костей черепа, лба, окологлазничной и щечной областей. Этап дермотензии; б — через 1 год после лечения.
образуются плоские, чаще атрофи-ческие рубцы, нарушающие внешний вид, подвижность и рельеф кожи. Для ожогов III— Ша степени характерно образование рубцовых массивов, приводящих к выворотам и смещению подвижных участков
|
|
|
лица — век, губ, углов рта. При более глубоких ожогах — Шб и IV степеней поражается не только кожа, но и подкожный жировой слой, мышцы лица и челюстные кости, образуются мощные неподвижные рубцы келоидного характера. Особенно тяжелы последствия ожогов, сопровождающихся гибелью кож-но-хрящевых отделов носа и ушных раковин. При таких повреждениях требуются сложные пластические операции, но косметический эффект достигается не всегда. В детском возрасте келоидные рубцы лица и шеи, особенно после ожогов, препятствуют пропорциональному развитию костей лица и приводят с возрастом к развитию тяжелых вторичных костных деформаций, что требует раннего лечения для профилактики нарастания вторичных деформаций костей лица всего черепа (рис. 10. 14; 10. 15).
Дети должны находиться на диспансерном учете. Лечение их проводят последовательно и систематически до устранения функциональных нарушений и достижения эстетических результатов.
Последствия ожоговой травмы требуют планового лечения только в условиях детского специализированного челюстно-лицевого стационара.
Отморожение лица развивается обычно при однократном более или менее длительном воздействии температуры ниже 0 °С. Степень чувствительности к холоду у детей различна и зависит от ряда физических причин и состояния организма. При большой влажности и сильном ветре отморожение может наступить даже при небольшом понижении температуры воздуха. Из биологических факторов, способствующих отморожению, имеют значение возраст, пониженное питание и нарушение кровообращения. У детей младшего возраста отморожение наступает быстрее и не сразу диагностируется.

Рис. 10. 14. Обезображивающие келоидные рубцы нижнего отдела лица и шеи, деформация зубных рядов во фронтальном отделе через 1 год после ожога пламенем.

Рис. 10. 15. Рубцовый массив нижнего отдела лица и шеи, вторичная деформация нижней челюсти через 6 лет после ожога пламенем.
Различают общее замерзание и местное отморожение различной степени. Местному отморожению
подвергаются обычно обнаженные части тела — нос, ушные раковины, щеки, пальцы рук и ног.
Выделяют 4 степени местного отморожения: I степень характеризуется расстройством кровообращения кожи без необратимых повреждений, т. е. без некроза; II степень сопровождается некрозом поверхностных слоев кожи до росткового слоя; III степень — тотальный некроз кожи, включая ростковый и подлежащие слои; при IV степени повреждаются все слои тканей, даже кости.
Клиническая картина. Наблюдаются расстройства или полное прекращение кровообращения, нарушение чувствительности и местные изменения в зависимости от степени повреждения и присоединившейся инфекции. Степень отморожения определяют только через некоторое время (пузыри могут появиться на 2—5-й день).
Под воздействием низких температур у детей иногда отмечается особый вид хронического дерматита, получившего название «ознобление», или «ознобыш» (pernio). Поражение развивается в результате длительного воздействия холода, причем не обязательно, чтобы температура воздуха была ниже О " С. Чаще заболевание наблюдается в холодное время года: осенью, продолжается зимой, а с наступлением тепла самостоятельно проходит.
Отморожению подвергаются
главным образом щеки, нос, ушные раковины, тыльные поверхности пальцев рук. Появляется красное или синюшно-багровое отечное припухание. В тепле на пораженных участках ощущаются зуд, иногда чувство жжения и болезненность. В дальнейшем, если охлаждение продолжается, на коже образуются расчесы и эрозии, которые могут вторично инфицироваться. У детей грудного возраста после длительного пребывания на воздухе в холодное время наблюдается озноб-
ление на щеках в виде ограниченных уплотнений, иногда с легкой синюшной окраской.
Лечение. При оказании первой помощи по методу Голомидова пораженный участок закрывают теплоизолирующей повязкой, которая состоит из марлеватного слоя, полиэтиленовой пленки, шерстяной ткани. Наложение такой повязки способствует снижению влияния температуры снаружи и постепенному восстановлению кровообращения в подлежащих тканях, что регулирует микроциркуляцию в поврежденном участке: тепло приходит с током крови, способствует постепенному восстановлению обменных процессов.
Теплоизоляцию сочетают с мероприятиями, направленными на общее улучшение кровообращения (горячее питье, капельное вливание жидкостей, введение сосудорасширяющих средств).
После восстановления чувствительности кожи рекомендуется накладывать повязки с бальзамом Вишневского. Этим способом удается избежать нарастания признаков отморожения [Исаков Ю. Ф., 2001].
Последующее лечение проводят в зависимости от степени отморожения. При отморожении I степени ребенка переносят в теплое помещение, а кожу смазывают медицинским рыбьим или другим жиром. Если диагностировано отморожение II степени, удаляют пузыри и накладывают повязку с каротином, синтомицином, затем ее снимают или заменяют новой. Рекомендуются облучение кварцевой лампой, УВЧ, УЗИ-терапия, лазеротерапия, УФО, кератопластики (местно). Более глубокое отморожение мягких тканей лица у детей наблюдается крайне редко.
Профилактика ознобления заключается в устранении фактора постоянного охлаждения пораженных участков лица и защите их от дейст-
вия холода. Перед прогулкой в морозные дни щеки детей следует смазывать тонким слоем жира (крема).
10. 3. Повреждения челюстных костей
Анатомо-топографические особенности строения челюстей и костей лица у детей в возрастном аспекте, наличие молочных зубов и зачатков постоянных зубов в верхней и нижней челюстях, меньшая прочность, значительный объем губчатого вещества и тонкий кортикальный слой, зоны роста и слабовыраженная минерализация кости значительно отличают костную ткань ребенка от таковой у взрослого.
Детская кость эластична и гибка. Надкостница у детей толще, обильно снабжена кровеносными сосудами, растяжима и устойчива к разрыву. Надкостница образует футляр вокруг кости, который придает ей большую гибкость и защищает при травме, поэтому переломы костей лица у детей встречаются реже, чем у взрослых.
Наиболее выражены особенности строения кости и надкостницы у детей младшего и дошкольного возраста. Это, с одной стороны, защищает лицевой скелет и снижает число переломов, с другой, обусловливает типичные для детского возраста варианты повреждения, отличающиеся своеобразными клиническими признаками, рентгенологической картиной и лечением.
К типичным вариантам повреждения костей лица относятся родовая травма (см. Ушибы кости и надкостницы, переломы по типу «зеленой ветки», поднадкостнич-ные переломы, полный перелом без смещения отломков, перелом со смещением отломков и травматический остеолизис).
10. 3. 1. Повреждения костей лица
Клиническая картина. Ушибы кости и надкостницы чаще бывают в детском и подростковом возрасте. Они протекают по типу закрытой травмы (без ссадин, царапин, ран на коже) и приводят к развитию асептического воспаления с последующим формированием гиперостоза. Этот вид повреждения в ранние сроки не диагностируется. Даже при рентгенологическом исследовании, проводимом с целью исключения перелома челюсти, ушибы кости и надкостницы не выявляются, а утолщение надкостницы верифицируют как ее воспалительную инфильтрацию, обусловленную кровоизлиянием или гематомой мягких тканей. Ушибы надкостницы у детей способствуют усиленному пери-остальному построению кости в месте травмы, что проявляется ее утолщением, имитирующим новообразование. Утолщение кости возникает через 3—4 нед после повреждения и рентгенологически выглядит как напластование костных разрастаний на поверхности кости. В первые недели костные разрастания имеют нежный трабе-кулярный рисунок, позже переходят в плотную, слоистую кость. Ушибы, завершающиеся формированием травматического гиперостоза, чаще развиваются на нижней челюсти, очень редко на верхней (рис. 10. 16).
Переломы по типу «зеленой ветки» или «ивового прута». Этот вид перелома объясняется гибкостью костей у детей. По этому типу наиболее часто развиваются переломы мыщелковых отростков. На рентгенограммах, выполненных в прямой носолобной проекции, отчетливо выявляется изгиб мыщелкового отростка кнаружи. При этом наблюдается разрыв компактной пластинки и губчатого вещества только по наружной поверхности отростка, а с внутренней поверхности ком-

Рис. 10. 16. Травматический гиперостоз через 6 мес после травмы (рентгенограмма).
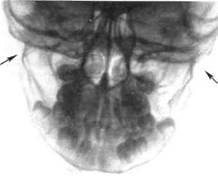
Рис. 10. 17. Перелом мыщелковых отростков и тела нижней челюсти.
пактная пластинка непрерывна. Надкостница внутренней поверхности сохраняет целость и препятствует дальнейшему смещению фрагментов (рис. 10. 17).
Если такие переломы своевременно не диагностируются, через некоторое время (5—7 дней) они могут стать полными переломами с типичным смещением фрагментов, что обусловливается развитием воспалительных изменений в области перелома и под влиянием функции челюсти. Подвижность незакрепленных фрагментов в ранний период после травмы препятствует образованию морфогенетического белка кости — основного индуктора репа-ративной регенерации и задерживает образование костной мозоли.
Поднадкостничные переломы характеризуются тем, что сломанная кость остается покрытой надкостницей. Чаще всего поднадкостнич-
ные переломы наблюдаются в боковом отделе нижней челюсти, скуловой кости. Смещение отломков в таких случаях не отмечается или, незначительное. Поднадкостнич-| ные переломы в детском возрасте диагностируются трудно. У этой группы костных повреждений отсутствуют классические клинические признаки (нарушения прикуса и функции, крепитация).
Эти переломы костей сопровождаются болью в месте приложения силы и изменениями мягких тканей (ушиб, гематома, рана). Таким образом, истинные признаки повреждения нивелируются.
Диагностика всех видов переломов костей лица требует обязательного рентгенологического исследования не менее чем в двух проекциях, но выбор вариантов исследования диктуется локализацией перелома и возрастом ребенка.
Травматический остеолиз наблюдается при отрыве головки нижней челюсти. Механизм процесса неясен, условно его можно сравнить с травматическим эпифизеолизом трубчатых костей. Рентгенологически обнаруживают полное рассасывание костного вещества головки. Исчезновение контуров головки нижней челюсти выявляется через 2—3 мес после травмы. В более поздние сроки развиваются дефект и деформация дистального конца ветви нижней челюсти, выполняющего функцию ложного сустава. Формируется неоартроз. Движения нижней челюсти сохраняются в полном объеме. Если травма произошла в первые годы жизни ребенка, к 7—12 годам можно видеть отставание роста одной половины нижней челюсти.
Переломы переднего отдела альвеолярной части верхней и нижней челюстей занимают одно из первых мест среди других повреждений лицевых костей. Они сопровождаются разрывами слизистой оболочки и подлежащих мягких тканей, а также
вывихом или переломом зубов. Иногда вместе с травмированным альвеолярным отростком смещаются фолликулы постоянных зубов. Они нередко погибают. Смещение отломанного альвеолярного отростка приводит к нарушению прикуса (рис. 10. 18).
Такие переломы чаще бывают у детей 8— 11 лет. При переломах альвеолярного отростка сила воздействия распространяется на участок небольшой протяженности, как правило в переднем отделе. Этот вид травмы участился вследствие агрессивных игр на улице (катание на роликах, качелях). Анатомическое положение альвеолярного отростка, неполный зубной ряд у детей этого возраста часто способствуют открытому повреждению. Травмированный фрагмент может быть очень подвижен, что наблюдается при полных переломах, ограниченно подвижен, иметь различное положение (что придано направлением удара) внутрь полости рта, в сторону, кпереди. Всегда отмечается дизокклюзия зубов.
При диагностике требуется тщательный выбор варианта рентгенологического исследования (линия перелома не всегда видна). Одновременно с переломом альвеолярного отростка верхней челюсти возможен перелом альвеолярного отростка нижней челюсти (при падениях с велосипеда, травмах на качелях и др. ). Вывихи и переломы зубов затрудняют диагностику переломов альвеолярного отростка. Травмы боковых отделов альвеолярного отростка у детей крайне редки.
Переломы верхней челюсти. У детей переломы верхней челюсти второго и третьего уровня сочетаются, как правило, с черепно-мозговой травмой. Такие повреждения бывают в результате падения с высоты, при транспортной травме. Этот вид травмы у детей стал встречаться значительно чаще. Повреждения средней зоны лица могут сочетаться

Рис. 10. 18. Перелом альвеолярного отростка верхней челюсти соответственно фронтальной группе зубов.
не только с черепно-мозговой травмой, переломами основания черепа, но и с переломами нижней челюсти, наружного носа, глазницы, скуловой кости и дуги.
Ранняя диагностика и своевременная репозиция отломков являются важными факторами профилактики бронхолегочной недостаточности, предупреждают усугубление течения черепно-мозговой травмы, шока, способствуют остановке кровотечения и распространению инфекции.
Переломы нижней челюсти преобладают у мальчиков старше 7 лет и обусловлены в основном бытовой травмой и неорганизованным спортивным досугом. Перелому способствуют положение и анатомическая форма нижней челюсти. По локализации на первом месте стоят одинарные переломы тела нижней челюсти, на втором — переломы мы-щелкового или мыщелковых отростков (отраженные), далее двойные и множественные. Продольные переломы ветви челюсти и переломы
1QQ

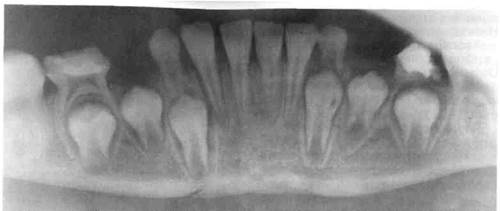
Рис. 10. 19. Поднадкостничный перелом тела нижней челюсти без смещения фрагментов. Линия перелома проходит через зачатки клыков.

Рис. 10. 20. Перелом тела нижней челюсти со смещением фрагментов.
| венечного отростка бывают редко (см. рис. 10. 17). Если переломы происходят по типу «зеленой ветки» (рис. 10. 19), поднадкостнично или бывают неполными, типичные признаки перелома отсутствуют. Интенсивно нарастающий отек, гематомы, особенно в области дна рта, нарушают артикуляцию, вызывают слюнотечение, боль. Установить же типичные признаки перелома нижней челюсти (нарушения прикуса, функции, подвижность отломков) сложно. При осмотре ребенка требуются очень бережное отношение, тща- |
тельные выбор и проведение обезболивания.
При одинарных полных переломах тела нижней челюсти смещение отломков обусловлено его направлением, функцией жевательных мышц и размером фрагментов (рис. 10. 20). Выраженность смещения увеличивается по мере удаления линии перелома от центральных резцов. Нарушение целости слизистой оболочки, подвижность или полный вывих зубов в линии перелома наблюдаются почти во всех случаях.
Переломы в области угла челюсти встречаются реже, при них мо-
жет не быть нарушений целости слизистой оболочки и смещения отломков. Гематома и коллатеральные отеки у таких детей выражены слабее, но функция нижней челюсти нарушена. Наблюдается дизок-клюзия в области моляров на стороне повреждения. Смещение отломков возможно при расположении линии перелома позади жевательной мышцы.
Двойной перелом нижней челюсти сопровождается смещением отломков. Это может создавать условия для нарушения внешнего дыхания, вести к дислокационной асфиксии (западает корень языка), что опасно особенно у детей младшего возраста, когда беспокойное поведение, крик, плач способствуют одновременно ларингоспазму или усиленной экссудации слизи и обтурации ею трахеи. Прикус нарушен, слизистая оболочка травмирована на значительном протяжении, массивное кровотечение.
Переломы нижней челюсти более чем у половины детей сопровождаются черепно-мозговой травмой разной степени выраженности. Именно при переломах нижней челюсти черепно-мозговая травма остается недиагностированной, а ее последствия проявляются в пубертатном возрасте и причина их остается неустановленной.
В последние годы с увеличивающейся безнадзорностью детей, урбанизацией жизни, учащением транспортных и огнестрельных травм переломы нижней челюсти часто сочетаются с тяжелыми травмами верхней челюсти II и III зоны и черепно-мозговыми повреждениями.
К травмам мыщелкового отростка, которые нередко встречаются у Детей, относится одинарный перелом мыщелкового отростка, когда сила воздействия приложена с противоположной стороны или травма происходит в области подбородка.
Поднадкостничные переломы этой локализации встречаются очень часто, не имеют выраженной клинической картины и если своевременно не диагностированы, то в конце первой недели у ребенка появляются резкая боль и отек в области кожных покровов ниже козелка уха, иногда инфильтрат, ограничение движения нижней челюсти, девиация.
При двустороннем полном переломе этой локализации отмечается дизокклюзия в результате смещения нижней челюсти кзади, и контакт зубов верхней и нижней челюстей имеется только на последних зубах; клинически выражена сагиттальная щель (открытый прикус). У детей при этом виде перелома может произойти вывих головки нижней челюсти и сместиться кпереди, кзади, внутрь и кнаружи. Варианты переломов мыщелкового отростка многообразны. Переломы мыщелкового отростка нередко сочетаются с повреждением мягкот-канных структур ВНЧС.
|
|
|