 |
Основные виды липопротеинов
|
|
|
|
| Состав, % | ХМ | ЛПОНП (пре-β-ЛП) | ЛППП (пре-β-ЛП) | ЛПНП (β-ЛП) | ЛПВП (α-ЛП) |
| Белки | |||||
| ФЛ | |||||
| ХС | |||||
| ЭХС | |||||
| ТГ | |||||
| Плотность, г/мл | 0,92-0,98 | 0,96-1,00 | 0,96-1,00 | 1,00-1,06 | 1,06-1,21 |
| Диаметр, нм | >120 | 30-100 | 30-100 | 21-100 | 7-15 |
| Функции | Транспорт к тканям экзогенных липидов пищи | Транспорт к тканям эндогенных липидов печени | Транспорт к тканям эндогенных липидов печени | Транспорт ХС в ткани | Удаление избытка ХС из тканей Донор апо А, С, Е |
| Место образования | энтероцит | гепатоцит | в крови из ЛПОНП | в крови из ЛППП | гепатоцит |
| Апо | В-48, С-II, Е | В-100, С-II, Е | В-100, Е | В-100 | А-I С-II, Е, D |
| Норма в крови | < 2,2 ммоль/л | 0,9- 1,9 ммоль/л |
Апобелки
Белки, входящие в состав ЛП, называются апопротеины (апобелки, апо). К наиболее распространенным апопротеинам относят: апо А-I, А-II, В-48, В-100, С-I, С-II, С-III, D, Е. Апобелки могут быть периферическими (гидрофильные: А-II, С-II, Е) и интегральными (имеют гидрофобный участок: В-48, В-100). Периферические апо переходят между ЛП, а интегральные – нет. Апопротеины выполняют несколько функций:
| Апобелок | Функция | Место образования | Локализация |
| А-I | Активатор ЛХАТ, образование ЭХС | печень | ЛПВП |
| А-II | Активатор ЛХАТ, образование ЭХС | ЛПВП, ХМ | |
| В-48 | Структурная (синтез ЛП), рецепторная (фагоцитоз ЛП) | энтероцит | ХМ |
| В-100 | Структурная (синтез ЛП), рецепторная (фагоцитоз ЛП) | печень | ЛПОНП, ЛППП, ЛПНП |
| С-I | Активатор ЛХАТ, образование ЭХС | Печень | ЛПВП, ЛПОНП |
| С-II | Активатор ЛПЛ, стимулирует гидролиз ТГ в ЛП | Печень | ЛПВП→ ХМ, ЛПОНП |
| С-III | Ингибитор ЛПЛ, ингибирует гидролиз ТГ в ЛП | Печень | ЛПВП → ХМ, ЛПОНП |
| D | Перенос эфиров холестерина (БПЭХ) | Печень | ЛПВП |
| Е | Рецепторная, фагоцитоз ЛП | печень | ЛПВП→ ХМ, ЛПОНП, ЛППП |
Вопрос 4
|
|
|
Переваривание – это гидролиз пищевых веществ до их ассимилируемых форм.
Лишь 40-50% пищевых липидов расщепляется полностью, от 3% до 10% пищевых липидов всасываются в неизмененном виде.
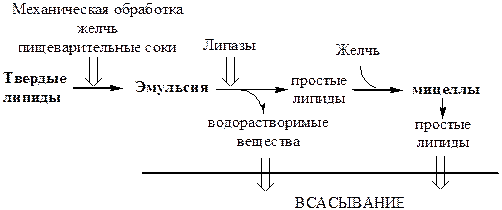
Ротовая полость
В ротовой полости происходит механическое измельчение твердой пищи и смачивание ее слюной (рН=6,8). Здесь начинается гидролиз ТГ с короткими и средними жирными кислотами, которые поступают с жидкой пищей в виде эмульсии. Гидролиз осуществляет лингвальная триглицеридлипаза («липаза языка», ТГЛ), которую секретируют железы Эбнера, находящиеся на дорсальной поверхности языка.
Желудок
В главных клетках желудка вырабатывается желудочная липаза, которая активна при нейтральном значении рН, характерном для желудочного сока детей грудного и младшего возраста, и не активна у взрослых (рН желудочного сока ~1,5). Эта липаза гидролизует ТГ, отщепляя, в основном, жирные кислоты у третьего атома углерода глицерола. Образующиеся в желудке ЖК и МГ далее участвуют в эмульгировании липидов в двенадцатиперстной кишке.
Тонкая кишка
Основной процесс переваривания липидов происходит в тонкой кишке.
1. Эмульгированиелипидов (смешивание липидов с водой) происходит в тонкой кишке под действием желчи. Желчь синтезируется в печени, концентрируется в желчном пузыре и после приёма жирной пищи выделяется в просвет двенадцатиперстной кишки (500-1500 мл/сут).
2. Гидролизтриглицеридов осуществляет панкреатическая липаза. Ее оптимум рН=8, она гидролизует ТГ преимущественно в положениях 1 и 3, с образованием 2 свободных жирных кислот и 2-моноацилглицерола (2-МГ).
3. Гидролизлецитина происходит с участием фосфолипаз (ФЛ): А1, А2, С, D и лизофосфолипазы (лизоФЛ).
В результате действия этих четырех ферментов фосфолипиды расщепляются до свободных жирных кислот, глицерола, фосфорной кислоты и аминоспирта или его аналога, например, аминокислоты серина, однако часть фосфолипидов расщепляется при участии фосфолипазы А2 только до лизофосфолипидов и в таком виде может поступать в стенку кишечника.
|
|
|
4. Гидролизэфиров холестерина до холестерина и жирных кислот осуществляет холестеролэстераза, фермент поджелудочной железы и кишечного сока.
Мицеллообразование
Водонерастворимые продукты гидролиза (жирные кислоты с длинной цепью, 2-МГ, холестерол, лизолецитины, фосфолипиды) вместе с компонентами желчи (солями жёлчных кислот, ХС, ФЛ) образуют в просвете кишечника структуры, называемые смешанными мицеллами. Смешанные мицеллы построены таким образом, что гидрофобные части молекул обращены внутрь мицеллы (жирные кислоты, 2-МГ, 1-МГ), а гидрофильные (желчные кислоты, фосфолипиды, ХС) — наружу, поэтому мицеллы хорошо растворяются в водной фазе содержимого тонкой кишки. Стабильность мицелл обеспечивается в основном солями жёлчных кислот, а также моноглицеридами и лизофосфолипидами.
Энтероциты. Липиды поступают в энтероциты как из просвета кишечника, так и из тканей. Большая часть липидов, поступивших в энтероцит, подвергается ресинтезу.
1. 1-МГ гидролизуется кишечной липазой до глицерина и жирной кислоты.
2. Короткоцепочечные жирные кислоты, ФЛ (кроме лецитина) и часть глицерина без изменений направляются из энтероцита в кровь.
3.Длинноцепочечные эндогенные и экзогенные жирные кислоты под действием ацил-КоА-синтетазы (тиокиназы) активируются, образуя Ацил~КоА:
Синтез ТГ и ФЛ.
В крови – обмен липопротеидов (см. обмен ХМ)
Печень. – обмен ХМ
Жировая ткань стоит на 2 месте по обмену липидов после печени. Здесь происходят реакции липолиза и липогенеза.
Липогенез. В жировой ткани синтез липидов идет в абсорбтивный период по глицерофосфатному пути. Процесс стимулируется инсулином.
Липолиз в жировой ткани активируется при дефиците глюкозы в крови (постабсорбционный период, голодание, физическая нагрузка). Процесс стимулируется глюкагоном, адреналином, в меньшей степени СТГ и глюкокортикоидами.
В результате липолиза концентрация свободных жирных кислот в крови возрастает в 2 раза.
|
|
|
Вопрос 5
ЖЕЛ Ч Ь
Желчь - жидкий секрет желтовато-коричневого цвета, отделяется печеночными клетками. В сутки у человёка образуется 500-700 мл жёлчи.(10 мл на 1 кг массы тела). Желчеобразование происходит непрерывно, хотя интенсивность этого процесса на протяжении суток резко колеблется. Вне пищеварения печеночная желчь переходит в жёлчный пузырь, где происходит ее сгущение в результате всасывания воды и электролитов.
Относительная плотность печеночной желчи 1,01, а пузырной-1,04. имеет рН=7,3-8.0, содержит Н2О – 87-97%, органические вещества (желчные кислоты – 310 ммоль/л (10,3-91,4 г/л), жирные кислоты – 1,4-3,2 г/л, пигменты желчные – 3,2 ммоль/л (5,3-9,8 г/л), холестерин – 25 ммоль/л (0,6-2,6) г/л, фосфолипиды – 8 ммоль/л) и минеральные компоненты (натрий 130-145 ммоль/л, хлор 75-100 ммоль/л, НСО3- 10-28 ммоль/л, калий 5-9 ммоль/л). Нарушение соотношение компонентов желчи приводит к образованию камней.
Основные функции желчи.
Э м у л ь с и ф и к а ц и я. Соли желчных кислот обладают способностью значительно уменьшать поверхностное натяжение. Благодаря этому они осуществляют эмульгирование жиров в кишечнике, растворяют жирные кислоты и нерастворимые в воде мыла.
Н е й т р а л и з а ц и я к и с л о т ы. Желчь, рН которой немногим более 7,0, нейтрализует кислый химус, поступающий из желудка, подготавливая его для переваривания в кишечнике.
Э к с к р е ц и я. Желчь - важный носитель экскретируемых желчных кислот и холестерина. Кроме того, она удаляет из организлма лногие лекарственные вещества, токсины, желчные пигменты и различные неорганические вещества, такие, как медь, цинк и ртуть.
Р а с т в о р е н и е х о л е с т е р и н а. Холестерин, подобно высшим жирным кислотам, представляет собой нерастворимое в воде соединение, которое сохраняется в желчи в растворенном состоянии лишь благодаря присутствию в ней солей желчных кислот и фосфатидилхолина.
При недостатке желчных кислот холестерин выпадает в осадок, при этом могут образовываться камни. Обычно камни имеют окрашенное желчным пигментом внутреннее ядро, состоящее из белка. Чаще всего встречаются камни, у которых ядро окружено чередующимися слоями холестерина и билирубината кальция. Такие камни содержат до 80% холестерина.
|
|
|
Интенсивное образование камней отмечается при застое желчи и наличии инфекции.
Вопрос 6.
Жёлчные кислоты (производные холановой кислоты) синтезируются в печени из холестерина (холиевая, и хенодезоксихолиевая кислоты) и образуются в кишечнике (дезоксихолиевая, литохолиевая, и д.р. около 20) из холиевой и хенодезоксихолиевой кислот под действием микроорганизмов.
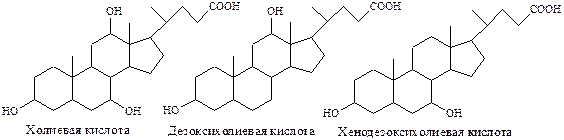
В желчи желчные кислоты присутствуют в основном в виде конъюгатов с глицином (66-80%) и таурином (20-34%), образуя парные желчные кислоты: таурохолевую, гликохолевую и д.р.
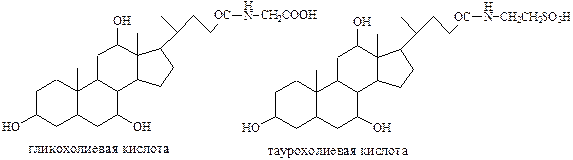
Соли жёлчных кислот, мыла, фосфолипиды, белки и щелочная среда желчи действуют как детергенты (ПАВ), они снижают поверхностное натяжение липидных капель, в результате крупные капли распадаются на множество мелких, т.е. происходит эмульгирование. Эмульгированию также способствует перистальтика кишечника и выделяющийся, при взаимодействии химуса и бикарбонатов СО2: Н+ + НСО3- → Н2СО3 → Н2О + ↑СО2.
Образование эмульсии необходимо для увеличения площади действия ферментов, т.к. они работают только в водной фазе. Липиды жидкой пищи (молоко, бульон и т.д.) поступают в организм сразу в виде эмульсии.
7) В ротовой полости у грудных детей гидролиз ТГ осуществляет лингвальная триглицеридлипаза («липаза языка», ТГЛ), которую секретируют железы Эбнера, находящиеся на дорсальной поверхности языка.
В главных клетках желудка вырабатывается желудочная липаза, которая активна при нейтральном значении рН, характерном для желудочного сока детей грудного и младшего возраста, и не активна у взрослых (рН желудочного сока ~1,5). Эта липаза гидролизует ТГ, отщепляя, в основном, жирные кислоты у третьего атома углерода глицерола. Образующиеся в желудке ЖК и МГ далее участвуют в эмульгировании липидов в двенадцатиперстной кишке.
Панкреатическая липаза синтезируется в поджелудочной железе и выделяется в просвет двенадцатиперстной кишки и в тонкий кишечник, где расщепляет жиры пищи —- триглицериды — на глицерин и высшие. При заболеваниях поджелудочной железы активность липазы значительно повышается, и липаза в большом количестве начинает выделяться в кровь. Понижение уровня липазы может происходить при онкологических заболеваниях, кроме рака поджелудочной железы, и при неправильном питании (избытке триглицеридов в пище). В поджелудочной железе панкреатическая липаза синтезируется вместе с белком колипазой. Колипаза образуется в неактивном виде и в кишечнике активируется трипсином путем частичного протеолиза. Колипаза своим гидрофобным доменом связывается с поверхностью липидной капли, а гидрофильным способствует максимальному приближению активного центра панкреатической липазы к ТГ, что ускоряет их гидролиз.
|
|
|
Печёночная липаза работает в кровотоке в тандеме с липопротеинлипазой. Липопротеинлипаза расщепляет липопротеины, богатые триглицеридами (липопротеины очень низкой плотности и хиломикроны), до их ремнантов. Ремнанты липопротеинов являются в свою очередь субстратом для печёночной липазы. Таким образом, в результате действия печёночной липазы образуются атерогенные липопротеины низкой плотности, которые поглощаются печенью посредством рецепторного эндоцитоза.
Фосфолипаза А2 выделяется в кишечник с панкреатическим соком в виде неактивного
проэнзима и при воздействии на нее трипсина и ионов кальция превращается в
активный энзим. В результате катализируемой фосфолипазой А2 реакции
глицеро-ФЛ расщепляются с образованием лизофосфолипида (лизо-ФЛ) и ЖК. Для
протекании этой реакции требуются соли желчных кислот.
ЭХС расщепляются на ХС и ЖК особым ферментом панкреатического сока – гидролазойЭХС, или холестеринэстеразой. Активность фермента проявляется в присутствии желчных кислот. Вопрос можете смело дополнить материала очень много, можно сидеть и курсовую по одному этому вопросу писать… 8) Переваривание жиров — ферментативный гидролиз, который происходит в двенадцатиперстной кишке и тонком кишечнике под влиянием ферментов, содержащихся в соке поджелудочной железы и соке кишечных желез. Желчь необходима для переваривания жиров, так как она содержит детергенты (желчные кислоты), которые эмульгируют жиры, облегчая доступ к ним ферментов. Продукты пищеварительного гидролиза — глицерин и жирные кислоты (в комплексе с желчными кислотами), из полости кишечника поступают в клетки его слизистой.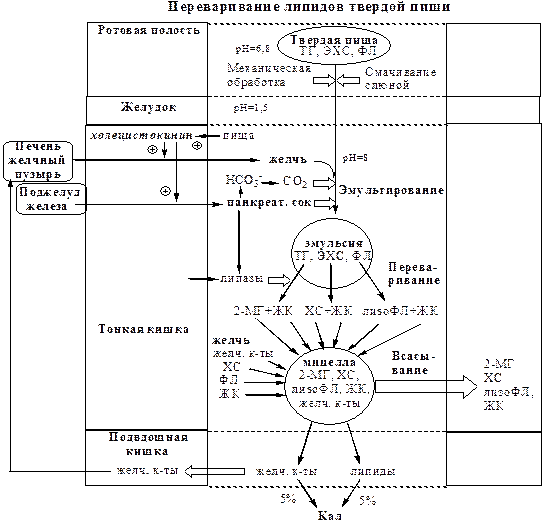
|
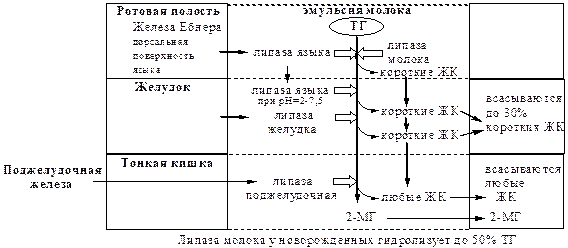
9) Химический состав и строение мицелл, механизм всасывания липидов.
1. Водорастворимые продукты гидролиза липидов всасываются в тонкой кишке без участия мицелл. Холин и этаноламин всасываются в виде ЦДФ производных, фосфорная кислота - в виде Na+ и K+ солей, глицерол - в свободном виде.
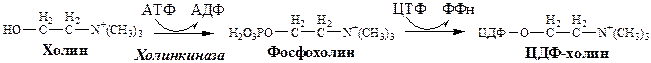 2. Жирные кислоты с короткой и средней цепью, всасываются без участия мицелл в основном в тонкой кишке, а часть уже в желудке.
2. Жирные кислоты с короткой и средней цепью, всасываются без участия мицелл в основном в тонкой кишке, а часть уже в желудке.
Водонерастворимые продукты гидролиза (жирные кислоты с длинной цепью, 2-МГ, холестерол, лизолецитины, фосфолипиды) вместе с компонентами желчи (солями жёлчных кислот, ХС, ФЛ) образуют в просвете кишечника структуры, называемые смешанными мицеллами. Смешанные мицеллы построены таким образом, что гидрофобные части молекул обращены внутрь мицеллы (жирные кислоты, 2-МГ, 1-МГ), а гидрофильные (желчные кислоты, фосфолипиды, ХС) — наружу, поэтому мицеллы хорошо растворяются в водной фазе содержимого тонкой кишки. Стабильность мицелл обеспечивается в основном солями жёлчных кислот, а также моноглицеридами и лизофосфолипидами.
Основная часть ТГ всасывается после расщепления их липазой на ЖК и (-МГ. Всасывание этих соединений происходит при участии желчи, котораясодержит соли желчных кислот, ФЛ и НЭХС. Образовавшиеся при действии липазыЖК и (-МГ формируют с этими компонентами желчи смешанные мицеллы. Относительно механизма всасывания жировых мицелл или их ингредиентовнет единой точки зрения. Прежде всего признается возможностьнепосредственного проникновения мицелл в эпителиальные клетки ворсинокслизистой оболочки тонкой кишки. 1) Согласно этой точки зрения, мицеллыпроникают внутрь эпителиальных клеток целой частицей путем так называемоймицеллярной диффузии без затраты энергии. В клетках происходит распадмицеллярного комплекса, при этом желчные кислоты сразу же поступают в кровьи с током крови через воротную вену доставляются в печень, где сновапереходят в состав желчи. 2) Согласно другой точке зрения, проникновениежировых мицелл внутрь эпителиальных клеток частично или полностьюосуществляется путем пиноцитоза. 3) Наконец, допускается возможность переходатолько липидных ингредиентов(молекулярная диффузия липидов) из жировыхмицелл внутрь эпителиальных клеток при соприкосновении мицелл споверхностью слизистой оболочки ворсинок кишечника. При этом соли желчныхкислот не проникают внутрь клеток, а остаются в просвете кишечника иподвергаются обратному всасыванию, главным образом, в подвздошной кишке. Продукты расщепления ТГ (ЖК и (-МГ) в процессе всасывания сначалапоступают в мембрану эпителиальных клеток ворсинок тонкой кишки. Извнутренней поверхности мембраны они переносятся в цитоплазму к местуресинтеза ТГ – в гладкий эндоплазматический ретикулум, причем ЖКтранспортируются с помощью связывающего их белка. Как уже упоминалось, при переваривании жиров освобождаются некоторыеколичества глицерина (примерно 1/5 от его содержания в пищевых ТГ). Будучихорошо растворимым в воде, глицерин легко всасывается в тонкой кишке ипоступает в воротную вену. ФЛ и лизо-ФЛ, которые участвуют в образовании смешанных жировых мицелл,всасываются в составе этих мицелл, не подвергаясь расщеплению. Основнаячасть их, как уже отмечалось, подвергается в полости тонкой кишкиферментативному гидролизу. При этом всасывание ЖК, образовавшихся пригидролизе ФЛ, лизо-ФЛ и ЭХС, происходит точно так же, как и всасывание ЖК,образовавшихся при расщеплении ТГ. Отдельно следует остановится на вопросе о всасывании ХС, источником которого в тонкой кишкеявляются:. ХС пищи(0,3-0,5 г/сут; у вегетарианцев значительно меньше);. ХС желчи (ежедневно с желчью в тонкую кишку выделяется1-2 г эндогенного НЭХС);. ХС, содержащийся в слущенном эпителии желудочно-кишечного тракта и в кишечных соках (до 0,5 г/сут). В общей сложности в кишечник поступает 1,8-2,5 г эндогенного иэкзогенного ХС. Из этого количества около 0,5 г ХС выделяется с фекалиями ввиде востановленного продукта – капростерина и очень не большая часть ввиде окисленных продуктов – холестеноно и др. И восстановление, иокисление ХС происходят в толстой кишке под воздействием ферментовмикробной флоры. Основная часть ХС в неэстерефицированной формеподвергается всасыванию в тонкой кишке в составе смешанных жировых мицелл,состоящих, как уже отмечалось выше, из желчных кислот, ЖК, МГ, ФЛ и лизо-ФЛ. Одной из причин уменьшенного всасывания жиров в тонкой кишке может бытьне достаточно полное их расщепление вследствие либо пониженной секрециипанкреатического сока (недостаток панкреатической липазы), либонедостаточного выделения желчи. Второй, наиболее частой причинойпониженного всасывания жира является нарушения функции кишечного эпителия,наблюдаемое при энтеритах, гиповитаминозах, недостаточности корынадпочечников и некоторых других патологических состояниях. В этом случае (-МГ и ЖК, образовавшиеся в полости кишечника, не могут нормальновсасываться из-за повреждения эпителиального покрова кишечника. Уменьшение всасывания ХС будет происходить, если с пищей употреблятьбольшое количество растительных стеринов (главным образом, (-фитостерина),которые по конкурентному механизму препятствуют вхождению ХС в составсмешанных жировых мицелл, хотя сами по неизвестной причине не всасываются.На приеме фитостеринов видно, что малейшие изменения в структуре ХС ведут ксущественному изменению физико-химических и физиологических свойств. Вцелом, при обычном смешанном питании и с учетом того, что принятый с пищейХС образует в тонкой кишке общий пул с ХС, секретируемым желчью, всасываниюподвергается не более 60% пищевого ХС [5,1999].10) Вместе с продуктами гидролиза всасываются компоненты желчи - соли жёлчных кислот, фосфолипиды, холестерин. Наиболее активно соли жёлчных кислот всасываются в подвздошной кишке. Жёлчные кислоты далее попадают через воротную вену в печень, из печени вновь секретируются в жёлчный пузырь и далее опять участвуют в эмульгировании липидов. Этот путь жёлчных кислот называют «энтерогепатическая циркуляция». Каждая молекула жёлчных кислот за сутки проходит 5— 8 циклов, и около 5% жёлчных кислот выделяется с фекалиями.
Холестерин также выводится в основном через кишечник. В кишечник холестерин поступает из двух источников — с пищей и из печени в составе желчи. В суточном рационе при обычном питании содержится 0,5-1 г холестерина; с желчью поступает около 2 г в сутки. В люмене кишечника холестерин пищи и холестерин желчи образуют смешанный фонд холестерина (холестерин суммарный, в котором уже неразличимо происхождение отдельных молекул. Часть холестерина этого фонда всасывается в кровь, а часть — экскретиру-ется с калом. Холестерин, всосавшийся в кровь, содержит фракцию, происходящую из желчи, и фракцию, происходящую из пищи. Вторая из этих фракций обозначается как экзогенный холестерин, в отличие от эндогенного холестерина, синтезированного в печени из ацетил-КоА. Экскретируемый холестерин тоже включает фракции, происходящие из желчи и пищи.
Таким образом, пополнение фонда холестерина обеспечивается двумя путями: синтезом холестерина в тканях (около 1 г в сутки) и поступлением из кишечника (около 0,3 г в сутки). Удаление холестерина из тканей происходит тоже двумя путями: путем его окисления в желчные кислоты в печени с последующей экскрецией желчных кислот с калом (примерно 0,5 г в сутки) и путем экскреции неизмененного холестерина (тоже с калом).
В стационарном состоянии суммарное количество холестерина, поступающего в кишечник с пищей, и холестерина, синтезированного в тканях, равно суммарному количеству экскретируемых холестерина и желчных кислот.Баланс может быть равным нулю, положительным или отрицательным. У здоровых людей при обычном питании баланс равен нулю. При этом ежесуточный расход холестерина (экскреция, использование для синтеза других стероидов) равен примерно 1,3 г. Этот расход восполняется путем синтеза холестерина (около 0,8 г) и экзогенного холестерина (около 0,5 г). При переходе на бесхолестериновую диету баланс в первые дни становится отрицательным. Затем, через несколько дней, устанавливается новое стационарное состояние в результате увеличения синтеза холестерина (максимальный суточный синтез — 1,5 г) и уменьшения его экскреции. При обратном переходе с бесхолестеринового питания на обычное в первые дни холестериновый баланс будет положительным, пока вновь не установится стационарное состояние, характерное для такого питания. Чем больше поступление холестерина с пищей, тем меньше синтезируется его в тканях (вследствие регуляции ГМГ-КоА-редуктазы). Что касается желчных кислот, то их синтез и экскреция мало зависят от поступления холестерина с пищей.
Выведение холестерина и желчных кислот — главный путь, которым организм может избавляться от избытка холестерина. Эти механизмы обеспечивают поддержание концентрации холестерина в организме на постоянном уровне. Если нарушен баланс между поступлением холестерина с пищей и его синтезом в организме, с одной стороны, и выведением желчных кислот и холестерина — с другой, то концентрация холестерина в тканях и в крови изменяется. Наиболее серьезные последствия связаны с повышением концентрации холестерина в крови (гиперхолестеринемия): при этом увеличивается вероятность заболевания атеросклерозом и желчнокаменной болезнью.
11) Нарушение переваривания липидов тормозит их всасывание, что приводит к увеличению количества липидов в фекалиях — возникает стеаторея (жирный стул). В норме в фекалиях липидов не более 5%. При стеаторее нарушается всасывание жирорастворимых витаминов (A, D, Е, К) и незаменимых жирных кислот (витамин F), поэтому развиваются гиповитаминозы жирорастворимых витаминов. Избыток липидов связывает вещества нелипидной природы (белки, углеводы, водорастворимые витамины), и препятствует их перевариванию и всасыванию. Возникают гиповитаминозы по водорастворимым витаминам, белковое и углеводное голодание. Непереваренные белки подвергаются гниению в толстой кишке.
Кишечная стеаторея (кишечная липодистрофия, болезнь Уиппла) – заболевание, связанное непосредственно с нарушением всасывания жиров и поражением тонкой кишки.
Основные симптомы при кишечной стеаторее:
- упорный понос;
- истощение, слабость;
- боль в животе носит коликоподобный характер;
- стул светлый, обильный, пенистый;
- кашель сухой;
- живот мягкий, вздут;
- гипопротеинемические отеки на ногах;
- сухая кожа.
Основной причиной заболевания являются грамположительные бациллы.
Для установления диагноза при кишечной стеаторее проводится:
- рентгенологическое исследование, позволяющее выявить утолщение складок слизистой оболочки тонкой кишки, снижение ее тонуса и перистальтики;
- аспирационная биопсия слизистой оболочки тонкой кишки;
- дифференциальный диагноз.
При обострении процесса заболевания лечение проводится в стационарах.
В состав лечения кишечной стеатореи входит:
- диета с высоким содержанием белков, витаминов и ограничением жиров;< применением с терапия медикаментозная>
- жирорастворимые витамины;
- ферментные препараты;
- вяжущие средства;
- поддерживающая терапия (после выписки из стационара).
Прогноз при своевременном выявлении заболевания благоприятный.
Осложнения, возникающие при кишечной стеаторее:
- мальабсорция;
- белковая недостаточность;
- гиповитаминоз;
- нарушение водно-электролитного баланса;
- поражение сердца, органов дыхания, центральной нервной системы и почек.
|
|
|


