 |
Лекция № 26. Препараты гормонов поджелудочной железы, надпочечников. Препараты женских и мужских половых гормонов.
|
|
|
|
Лекция № 26. Препараты гормонов поджелудочной железы, надпочечников. Препараты женских и мужских половых гормонов.
Препараты гормонов поджелудочной железы
Поджелудочная железа - железа наружной и внутренней секреции. Инкреторную функцию выполняет островковый аппарат. Островки Лангерганса состоят из четырех типов клеток:
• А-клетки (α -клетки), вырабатывающие глюкагон;
• В-клетки (β -клетки), вырабатывающие инсулин и амилин;
• D-клетки (δ -клетки), вырабатывающие соматостатин;
• F-клетки, вырабатывающие панкреатический полипептид. Глюкагон и инсулин - гормоны, регулирующие уровень глюкозы
в плазме крови. Соматостатин выполняет функции паракринного ингибитора секреции. Функции панкреатического полипептида неясны. Инкреторная недостаточность поджелудочной железы проявляется симптомами дефицита инсулина, в связи с чем его принято считать основным гормоном поджелудочной железы.
И н с у л и н - полипептид, состоящий из двух цепей (А и В), соединенных двумя дисульфидными мостиками. Цепь А состоит из 21, а цепь В - из 30 аминокислотных остатков. Инсулин синтезируется в аппарате Гольджи β -клеток в виде препроинсулина и превращается в проинсулин. Проинсулин состоит из двух цепей инсулина, соединенных цепью С-белка (из 35 аминокислотных остатков). После отщепления С-белка и присоединения четырех аминокислотных остатков образуются молекулы инсулина, которые упаковываются в гранулы и подвергаются экзоцитозу. Инкреция инсулина имеет «пульсирующий» характер с периодом 15-30 мин. В течение суток в системный кровоток выделяется 5 мг инсулина, а всего в поджелудочной железе содержится (с учетом препроинсулина и проинсулина) 8 мг гормона. Секреция инсулина регулируется ней- рогуморальными факторами: парасимпатическая нервная система (через М3-холинорецепторы) усиливает, а симпатическая нервная система (через α 2-адренорецепторы) угнетает выделение инсулина β -клетками. Соматостатин, продуцируемый D-клетками, препятствует выделению инсулина, а некоторые аминокислоты (фенилаланин), жирные кислоты, глюкагон, амилин, инкретины (глюка- гоноподобный полипептид-1, гастроингибирующий полипептид) и глюкоза - усиливают. Определяющий фактор регуляции выделения инсулина - уровень глюкозы в плазме крови (рис. 2). Глюкоза проникает в β -клетку с помощью специфического транспортера GLUT-2 и запускает каскад метаболических реакций. В результате в β -клетках возрастает концентрация АТФ. Это приводит к инак- тивации АТФ-зависимых калиевых каналов, и мембрана β -клетки деполяризуется, при этом увеличивается частота открытия потенциалозависимых кальциевых каналов. Концентрация ионов кальция в β -клетках увеличивается, приводя к усилению экзоцитоза инсулина.
|
|
|
Инсулин регулирует основной обмен, а также рост тканей (табл. 1). Механизм влияния инсулина на рост тканей аналогичен механизму действия инсулиноподобных факторов роста. Влияние инсулина на обмен веществ в целом можно охарактеризовать как анаболическое (гормон усиливает синтез белка, жиров, гликогена). Первостепенное значение имеет влияние инсулина на углеводный обмен. Указанные изменения в обмене веществ сопровождаются снижением уровня глюкозы в плазме крови (гипогликемией). Одна из причин гипогликемии - увеличение захвата глюкозы тканями.
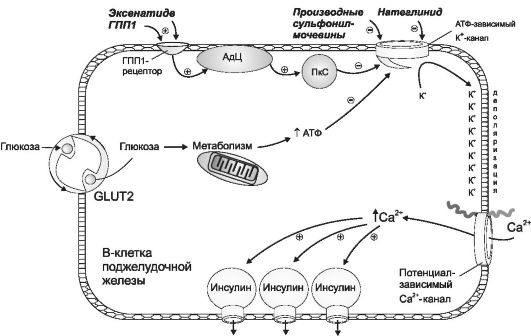
Рис. 2. Регуляция выделения инсулина
Через гистогематические барьеры глюкоза проникает путем облегченной диффузии (энергонезависимого транспорта по элек- трохимическому градиенту) при помощи специальных транспортных систем GLUT β -клетки поджелудочной железы содержат GLUT-2. «Инсулинозависимые» ткани (жировая и поперечно-полосатая мышечная ткани) содержат GLUT-4. Количество белков - переносчиков глюкозы увеличивается при стимуляции инсулиновых рецепторов. Эндотелиоциты капилляров головного мозга содержат GLUT-1; этот транспортер обеспечивает инсулинонезависимый (базальный) транспорт глюкозы в нейроны.
|
|
|
Таблица 1
Влияние инсулина на обмен веществ в разных тканях

Инсулин влияет на обмен веществ при помощи специфических мембранных инсулиновых рецепторов, состоящих из двух α - и двух β -субъединиц. α -Субъединицы расположены с наружной стороны мембран клеток и имеют центры связывания молекул инсулина. β -субъединицы - трансмембранные домены с тирозинкиназной активностью и тенденцией к взаимному фосфорилированию. Связывание молекулы инсулина с α -субъединицами рецептора стимулирует эндоцитоз, и комплекс «инсулин-рецептор» погружается в цитоплазму клетки. Пока молекула инсулина связана с рецептором, он пребывает в активированном состоянии и стимулирует процессы фосфорилирования. После разъединения комплекса рецептор «возвращается» в мембрану, а молекула инсулина разрушается лизосомами. Активированные инсулиновые рецепторы запускают процессы фосфорилирования, активируют некоторые ферменты углеводного обмена и усиливают синтез GLUT-4 (рис. 3).
При недостаточной продукции эндогенного инсулина развивается сахарный диабет. Его основные симптомы: гипергликемия, глюкозурия, полиурия, полидипсия, кетоацидоз, ангиопатии и др.
Инсулиновая недостаточность может быть абсолютной (аутоиммунный процесс, приводящий к гибели островкового аппарата) и относительной (у пожилых и тучных людей). В связи с этим принято различать сахарный диабет 1-го типа (абсолютная инсулиновая недостаточность) и сахарный диабет 2-го типа (относительная инсулиновая недостаточность). При обеих формах сахарного диабета показана диета.
Противодиабетические лекарственные препараты:
• препараты инсулина (средства заместительной терапии);
• синтетические противодиабетические средства для приема внутрь.
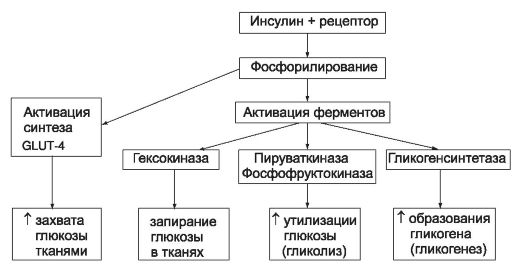
Рис. 3. Механизм гипогликемизирующего действия инсулина
|
|
|
Препараты инсулина - универсальные противодиабетические средства, эффективные при любой форме диабета. Сахарный диабет 1-го типа ранее называли «инсулинозависимым» или «инсулинопотребным». Лица, страдающие этой формой диабета, пожизненно используют препараты инсулина. При сахарном диабете 2-го типа («инсулинонезависимом») лечение начинают с назначения синтетических противодиабетических средств, а препараты инсулина применяют при неэффективности высоких доз синтетических гипогликемических средств.
Препараты инсулина можно производить из поджелудочных желез млекопитающих - бычий (говяжий) и свиной инсулины. Они могут содержать примеси проинсулина, С-белка, глюкагона, соматостатина. Разработаны методики получения генно-инженерного инсулина. Современные технологии позволяют получать высокоочищенные (монокомпонентные), кристаллизованные и монопиковые (при хроматографии регистрируется один «пик» инсулина) препараты.
Активность препаратов инсулина определяют биологическим путем и выражают в ЕД (1 ЕД инсулина утилизирует 4 г глюкозы). Применяют инсулин только парентерально (подкожно, внутримышечно и внутри- венно), поскольку он разрушается в ЖКТ. Инсулин имеет невысокую
продолжительность действия (подвергается протеолизу в системном кровотоке). В настоящее время широко применяют препараты инсулина пролонгированного действия. Их получают методом преципитации инсулина с протамином (иногда в присутствии ионов цинка для стабилизации пространственной структуры молекул инсулина). В результате получают либо аморфный, либо кристаллический препарат. При введении под кожу такие формы образуют эффект депо, медленно высвобождая инсулин в системный кровоток. Все пролонгированные формы инсулина - суспензии (противопоказано внутривенное введение). Один из недостатков пролонгированных форм - длительный латентный период, поэтому иногда их комбинируют с препаратами инсулина короткого действия. Такая комбинация обеспечивает быстрое развитие эффекта и его достаточную продолжительность.
|
|
|
Препараты инсулина классифицируют по продолжительности действия:
• инсулин быстрого действия (начало действия обычно через 30 мин; максимум действия через 1, 5-2 ч; общая продолжительность действия - 4-6 ч);
• инсулин длительного действия (начало действия через 4-8 ч, пик - спустя 8-18 ч; общая продолжительность - 20-30 ч);
• инсулин средней продолжительности действия (начало действия через 1, 5-2 ч, пик - спустя 3-12 ч, общая продолжительность - 8-12 ч);
• инсулин средней продолжительности действия в комбинациях.
Препараты инсулина быстрого действия используют как для систематического лечения, так и для купирования диабетической комы (внутривенно). Пролонгированные формы инсулина внутривенно вводить нельзя, поэтому основная сфера их применения - систематическое лечение.
Побочные эффекты: аллергические реакции, липодистрофии в местах инъекций. При введении слишком высоких доз инсулина или при недостаточном поступлении алиментарных углеводов может развиться чрезмерная гипогликемия вплоть до гипогликемической комы с потерей сознания, судорогами и явлениями сердечно-сосудистой недостаточности. При коме больному следует внутривенно ввести 20-40 мл (но не более 100 мл) 40% раствора глюкозы.
Поскольку препараты инсулина применяют пожизненно, следует иметь в виду, что их гипогликемический эффект может изменяться под действием других препаратов.
• Усиливают гипогликемическое действие инсулина:
- β -адреноблокаторы;
- сульфаниламиды;
- анаболические стероиды;
- ингибиторы МАО.
• Ослабляют гипогликемическое действие инсулина:
- тиазидные диуретики;
- глюкокортикоиды;
- тиреоидные гормоны;
- гепарин.
Противопоказания: гипогликемия, острые заболевания печени и поджелудочной железы, декомпенсированные пороки сердца.
Актрапид НМ* - раствор биосинтетического человеческого инсулина короткого и быстрого действия во флаконах по 10 мл (1 мл раствора содержит 40 или 100 МЕ инсулина) или в картриджах для использования в инсулиновой шприц-ручке Ново-Пен. В каждом картридже по 1, 5 или 3 мл раствора. Гипогликемическое действие развивается через 30 мин, достигает максимума через 1-3 ч и длится 8 ч.
Изофан-инсулин ГМ* - нейтральная суспензия генноинженерного инсулина средней продолжительности действия. Флаконы по 10 мл суспензии (40 МЕ в 1 мл). Гипогликемическое действие начинается через 1-2 ч, достигает максимума через 6-12 ч и длится 18-24 ч.
Монотард НМ* - составная суспензия цинк-инсулина человека (содержит 30% аморфного и 70% кристаллического цинк- инсулина). Флаконы по 10 мл суспензии (40 или 100 МЕ в 1 мл). Гипогликемическое действие начинается через 2, 5 ч, достигает максимума через 7-15 ч и длится 24 ч.
|
|
|
Ультратард НМ* - суспензия цинк-инсулина кристаллического. Флаконы по 10 мл суспензии (40 или 100 МЕ инсулина в 1 мл). Гипогликемическое действие начинается через 4 ч, достигает максимума через 8-24 ч и длится 28 ч.
Инсулин нейтральный для инъекций (Инсулин С*, Актрапид МС*) - нейтральный раствор монопикового или монокомпонентного свиного инсулина короткого и быстрого действия. Флаконы по 5 и 10 мл (40 или 100 МЕ инсулина в 1 мл). Гипогликемическое действие начинается через 20-30 мин после подкожного введения, достигает максимума через 1-3 ч и длится 6-8 ч. Для систематического лечения вводят под кожу за 15 мин
до еды, начальная доза - от 8 до 24 МЕ, высшая разовая доза - 40 МЕ. Для купирования диабетической комы вводят внутривенно.
Инсулин изофан* - монопиковый монокомпонентный свиной изофан протамин инсулин. Гипогликемическое действие начинается через 1-3 ч, достигает максимума через 3-18 ч и длится около 24 ч. Наиболее часто используют в комбинации с короткодействующим инсулином.
Инсулин Ленте СПП* - нейтральная составная суспензия монопикового или монокомпонентного свиного инсулина (содержит 30% аморфного и 70% кристаллического цинк-инсулина). Флаконы по 10 мл суспензии (40 МЕ инсулина в 1 мл). Гипогликемическое действие начинается через 1-3 ч после подкожного введения, достигает максимума через 7-15 ч и длится 24 ч.
Монотард МС* - нейтральная составная суспензия монопикового или монокомпонентного свиного инсулина (содержит 30% аморфного и 70% кристаллического цинк-инсулина). Флаконы по 10 мл суспензии (40 или 100 МЕ инсулина в 1 мл). Гипогликемическое действие начинается через 2, 5 ч, достигает максимума через 7-15 ч и длится 24 ч.
|
|
|


