 |
Желчный пузырь и желчные протоки
|
|
|
|
Желчный пузырь (vesica biliaris; fellea) - грушевидное вместилище для желчи; залегает в собственной борозде на висцеральной поверхности печени. Передний конец, немного выступающий за нижний край печени, называется дном желчного пузыря (fundus vesicae felleae) (рис. 106), задний, суженный, образует шейку (collum vesicae felleae), а участок между дном и шейкой - тело пузыря (corpus vesicae felleae). От шейки пузыря начинается пузырный проток (ductus cysticus) длиной 3-4 см,
соединяющий с общим печеночным протоком, в результате чего образуется общий желчный проток (ductus choledochus), в начальной части которого расположен сфинктер (m. sphincterductus choledochi). Проток проходит в печеночно-двенадцатиперстной связке и открывается в нисходящей части двенадцатиперстной кишки на большом сосочке печеночно-поджелудочной ампулой (ampulla hepatopancreatica). У места впадения в кишку стенка общего желчного протока содержит мышцу - сфинктер печеночно-поджелудочной ампулы (m. sphincter ampullae).
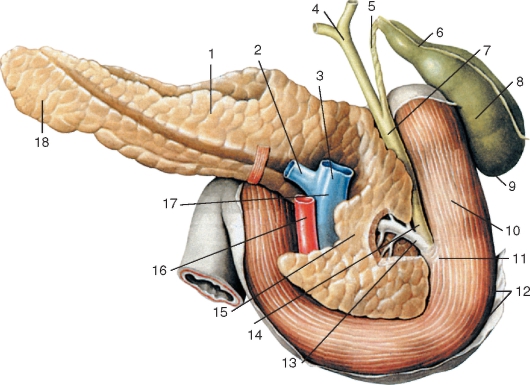
Рис. 106. Желчный пузырь, общий желчный проток, поджелудочная железа и двенадцатиперстная кишка, вид сзади:
1 - тело поджелудочной железы; 2 - селезеночная вена; 3 - воротная вена; 4 - общий печеночный проток; 5 - пузырный проток; 6 - шейка желчного пузыря; 7 - общий желчный проток; 8 - тело желчного пузыря; 9 - дно желчного пузыря; 10 - двенадцатиперстная кишка; 11 - сфинктер печеночно-поджелудочной ампулы (сфинктер ампулы, сфинктер Одди); 12 - брюшина; 13 - проток поджелудочной железы и его сфинктер; 14 - сфинктер общего желчного протока; 15 - головка поджелудочной железы; 16 - верхняя брыжеечная артерия; 17 - верхняя брыжеечная вена; 18 - хвост поджелудочной железы
Рентгеноанатомия печени и желчных путей. При рентгенологическом исследовании печень определяется в виде теневого образования. В современных условиях можно ввести контрастное вещество в печень и получить рентгенограмму желчных путей (холангиография) или внутрипеченочных разветвлений воротной вены (портограмма).
|
|
|
Сосуды и нервы печени. Кровь поступает в печень по воротной вене и собственной печеночной артерии, разветвляющимся в паренхиме на единое капиллярное русло («чудесная сеть»), из которого формируются печеночные вены. Ветви воротной вены и собственной печеночной артерии сопровождаются печеночными протоками, по которым течет желчь. На основании особенностей ветвления сосудов воротной вены, печеночной артерии и хода протоков в печени выделяют от 7 до 12 сегментов, чаще 8.
Лимфа оттекает в печеночные и чревные лимфатические узлы.
Иннервация печени осуществляется печеночным нервным сплетением.
Поджелудочная железа
Поджелудочная железа (pancreas) представляет собой удлиненный паренхиматозный орган, лежащий поперечно позади желудка (рис. 107). Общая длина железы у взрослых 12-16 см. В железе различают правый утолщенный конец - головку (caput pancreatis), средний отдел - тело (corpus pancreatis) и левый суживающийся конец - хвост (cauda pancreatis).
Головка утолщена в переднезаднем направлении. Тело имеет форму трехгранной призмы. В нем выделяют 3 поверхности: передневерхнюю (facies anterosuperior), заднюю (facies posterior) и передненижнюю (facies anteroinferior).
Выводной проток поджелудочной железы (ductus pancreaticus) формируется из мелких протоков долек, подходит к левой стенке нисходящей части двенадцатиперстной кишки и впадает в нее вместе с общим желчным протоком. Очень часто встречается добавочный проток поджелудочной железы.
Строение железы. Поджелудочная железа относится к сложным альвеолярно-трубчатым железам. В ней выделяют экзокринную часть, принимающую участие в выработке кишечного сока, и эндокринную, выделяющую гормон инсулин, регулирующий углеводный обмен. Экзокринная часть большая, состоит из ацинусов, долек и протоков,
|
|
|

Рис. 107. Строение и топография поджелудочной железы:
а - топография железы: 1 - двенадцатиперстная кишка (нисходящая часть); 2 - общий желчный проток; 3 - собственная печеночная артерия; 4 - воротная вена; 5 - нижняя полая вена; 6 - чревный ствол; 7 - аорта; 8 - селезенка; 9 - хвост поджелудочной железы; 10 и 11 - тело и головка железы;
б - микроскопическая картина: 1 - островки эндокринных клеток среди экзокринных клеток; 2 - междольковый проток; 3 - междольковая рыхлая соединительная ткань;
в - макроскопическая картина: 1 - добавочный выводной проток железы; 2 - общий желчный проток; 3 - хвост поджелудочной железы; 4 - тело; 5 - головка железы; 6 - выводной (главный) проток поджелудочный железы
а эндокринная (внутрисекреторная) - из особых островковых клеток, собранных в очень маленькие островки.
Топография железы. Поджелудочная железа располагается забрюшинно в верхнем этаже брюшной полости. Проецируется в пупочной области и левом подреберье. Головка находится на уровне I-III поясничных позвонков, тело - на уровне I поясничного, хвост - на уровне XI-XII грудных позвонков. Позади железы находятся воротная вена и диафрагма, снизу - верхние брыжеечные сосуды. По верхнему краю располагаются селезеночные сосуды и лимфатические узлы. Головку окружает двенадцатиперстная кишка.
Сосуды и нервы. Кровоснабжение поджелудочной железы осуществляется ветвями верхних и нижних панкреатодуоденальных артерий, а также ветвями селезеночной артерии. Одноименные вены несут кровь в воротную вену.
Лимфа оттекает в панкреатические и селезеночные лимфатические узлы.
Иннервация осуществляется от селезеночного и верхнего брыжеечного сплетений.
Брюшная полость и брюшина
Многие внутренние органы расположены в полости живота (cavitas abdominis) - внутреннем пространстве, ограниченном спереди и с боков передней брюшной стенкой, сзади - задней брюшной стенкой (позвоночником и окружающими его мышцами), сверху - диафрагмой и снизу - условной плоскостью, проведенной через пограничную линию таза.
Полость живота изнутри выстлана внутрибрюшной фасцией (fascia endoabdominalis). Пристеночный листок брюшины также покрывает внутренние поверхности живота: переднюю, боковые, заднюю и верхнюю. В результате пристеночный листок брюшины образует брюшинный мешок, который у мужчин замкнут, а у женщин сообщается посредством брюшного отверстия маточной трубы с наружной средой (рис. 108).
|
|
|
Между пристеночным листком брюшины и внутрибрюшной фасцией находится слой клетчатки, различно выраженный в разных отделах. Спереди, в предбрюшинном пространстве, клетчатки мало. Клетчатка особенно развита сзади, где располагаются органы, лежащие забрюшинно, и где образуется забрюшинное пространство (spatium

Рис. 108. Сагиттальный срез брюшной полости:
1, 8 и13 - париетальный (пристеночный) листок брюшины; 2 - большой сальник; 3 - поперечная ободочная кишка; 4 - желудок; 5 - диафрагма; 6 - печень; 7 - полость сальниковой сумки; 9 и11 - поджелудочная железа и двенадцатиперстная кишка, лежащие в забрюшинном пространстве; 10 - висцеральный (внутренний) листок брюшины, покрывающий орган (желудок); 12 - брыжейка тонкой кишки; 14 - прямая кишка; 15 - мочевой пузырь
retroperitoneal). Пристеночный листок брюшины (peritoneum parietale) переходит во внутренностный листок (peritoneum viscerale), который покрывает многие органы, расположенные в брюшной полости. Между париетальным и висцеральным листками брюшины имеется щелевидное пространство - полость брюшины (cavitas peritonei). При переходе висцеральной брюшины с одного органа на другой или висцеральной
в париетальную (или наоборот) образуются брыжейки, сальники, связки и складки, а также ряд более или менее изолированных пространств: сумки, углубления, борозды, ямки, синусы.
Как следует из частной анатомии, органы, расположенные в полости живота, имеют различное отношение к брюшине:
1) могут быть покрыты брюшиной со всех сторон и лежать внутрибрюшинно - интраперитонеально;
2) могут быть покрыты брюшиной с 3 сторон - мезоперитонеально;
3) могут быть покрыты брюшиной только с одной стороны - экстраперитонеально (рис. 109).
Как отмечалось, на ранних стадиях развития пищеварительная трубка на всем протяжении имеет две брыжейки: дорсальную и вентральную. Последняя почти везде подверглась обратному развитию. Дорсальная брыжейка как образование, фиксирующее ряд органов к задней брюш-
|
|
|

Рис. 109. Брюшная полость и органы, расположенные в брюшной полости. Горизонтальный (поперечный) распил толовища между телами II и III поясничных позвонков:
1 - забрюшинное пространство; 2 - почка; 3 - нисходящая ободочная кишка; 4 - брюшинная полость; 5 - париетальная брюшина; 6 - прямая мышца живота; 7 - брыжейка тонкой кишки; 8 - тонкая кишка; 9 - висцеральная брюшина; 10 - аорта; 11 - нижняя полая вена; 12 - двенадцатиперстная кишка; 13 - поясничная мышца
ной стенке, сохранилась на большом протяжении. У человека после рождения имеются следующие брыжейки:
1) тощей и подвздошной кишки (mesenterium);
2) поперечной ободочной кишки (mesocolon transversum);
3) сигмовидной ободочной кишки (mesocolon sigmoideum);
4) червеобразного отростка (mesoappendix).
Поперечная ободочная кишка и ее брыжейка делят брюшную полость на 2 этажа: верхний и нижний. В верхнем этаже размещаются печень, желудок, селезенка, в нижнем - тощая и подвздошная, восходящая и нисходящая ободочные и слепая кишки. В верхнем этаже брюшинная полость образует 3 сумки: печеночную, преджелудочную и сальниковую.
Печеночная сумка (b. hepatica) представляет собой щель, окружающую правую долю печени.
Преджелудочная сумка (b. pregastrica) - часть полости брюшины впереди желудка и селезенки.
Сальниковая сумка (b. omentalis) - часть полости брюшины, которая находится позади желудка. Ее передней стенкой являются желудок и подвешивающие его связки, задней - пристеночная брюшина, верхней - хвостатая доля печени, нижней - брыжейка поперечной ободочной кишки. Справа сальниковая сумка сообщается с общей полостью брюшинного мешка через сальниковое отверстие (for. epiploicum), ограниченное lig. hepatoduodenale спереди и хвостатой долей печени сверху (рис. 110, 111; см. рис. 108).
В верхнем этаже брюшной полости вентральная брыжейка желудка преобразована в связки: lig. hepatogastricum и lig. hepatoduodenale, которые идут между печенью и желудком, печенью и двенадцатиперстной кишкой и составляют вместе малый сальник (omentum minus), а также lig. coronarium hepatis, lig. triangulare hepatis и lig. falciforme hepatis. Дорсальная брыжейка желудка в процессе его поворотов трансформируется в большой сальник (omentum majus).
Висцеральная брюшина с передней и задней поверхностей желудка по его большой кривизне спускается вниз, образуя переднюю стенку полости большого сальника. Ниже поперечной ободочной кишки указанная передняя стенка переходит в заднюю стенку полости большого сальника и поднимается по задней брюшной стенке, где переходит в пристеночную брюшину. Полость большого сальника щелевидная и
|
|
|
сообщается с полостью сальниковой сумки. У взрослых все 4 листка большого сальника срастаются и полость исчезает.
С селезенки висцеральная брюшина переходит на диафрагму, и в этом месте формируется диафрагмально-селезеночная связка (lig. phrenicosplenicum), а также на желудок. Кроме того, брюшина соединяет
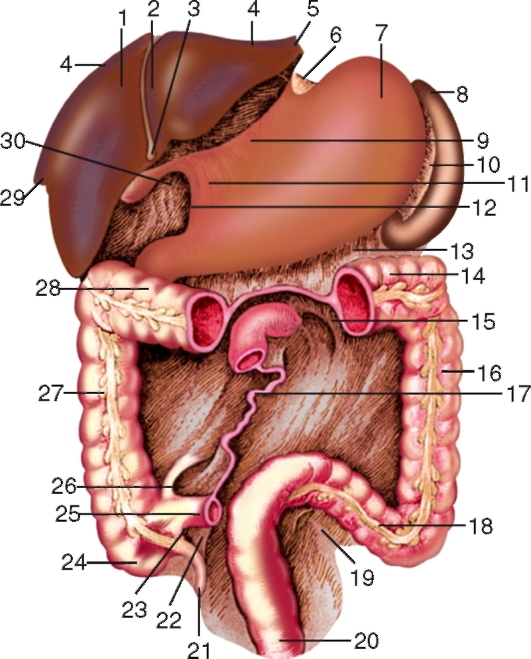
Рис. 110. Брыжеечные синусы, связки брюшины в брюшинной полости. Часть поперечной ободочной кишки и большой сальник удалены: 1 - печень; 2 - серповидная связка (печени); 3 - круглая связка печени; 4 - венечная связка; 5 - левая треугольная связка; 6 - желудочно-диафрагмальная связка; 7 - желудок; 8 - селезенка; 9 - печеночно-желудочная связка; 10 - желудочно-селезеночная связка; 11 - печеночно-двенадцатиперстная связка; 12 - передняя стенка сальникового отверстия; 13 - брыжейка ободочной кишки; 14 - поперечная ободочная кишка; 15 - верхнее дуоденальное углубление; 16 - нисходящая ободочная кишка; 17 - корень брыжейки тонкой кишки; 18 - сигмовидная ободочная кишка; 19 - межсигмовидное углубление; 20 - прямая кишка; 21 - червеобразный отросток; 22 - брыжейка червеобразного отростка; 23 - нижнее илеоцекальное углубление; 24 - слепая кишка; 25 - подвздошная кишка; 26 - верхнее илеоцекальное углубление; 27 - восходящая ободочная кишка; 28 - поперечная ободочная кишка; 29 - правая треугольная связка; 30 - сальниковое отверстие
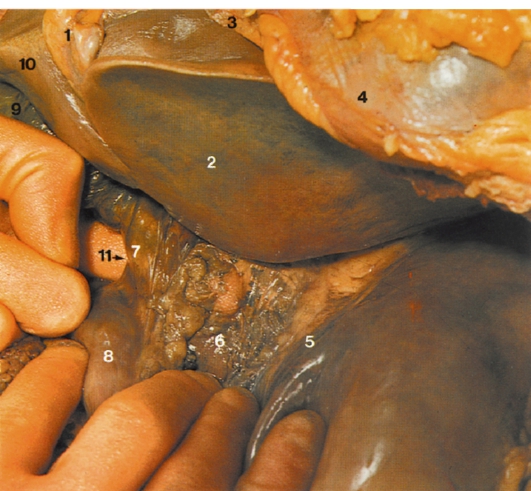
Рис. 111. Малый сальник и сальниковое отверстие (фото с препарата): 1 - серповидная связка печени; 2 - левая доля печени; 3 - диафрагма; 4 - перикард; 5 - малая кривизна желудка; 6 - малый сальник; 7 - правый свободный край малого сальника, ограничивающий сальниковое отверстие (11), в которое введен палец исследователя; 8 - верхняя часть двенадцатиперстной кишки; 9 - желчный пузырь; 10 - квадратная доля печени
левый изгиб ободочной кишки с диафрагмой, образуя диафрагмальноободочнокишечную связку (lig. phrenicocolicum).
В нижнем этаже брюшной полости выделяют левый и правый брыжеечные синусы. Оба синуса лежат между восходящей и нисходящей ободочной кишкой по сторонам и брыжейкой поперечной ободочной кишки сверху. Левый и правый синусы отделены один от другого корнем брыжейки тонкой кишки. Левый брыжеечный синус сообщается с полостью малого таза.
В пределах нижнего этажа брюшной полости брюшина образует складки и ямки. На задней поверхности передней брюшной стенки от пупка книзу (к мочевому пузырю) идут 5 пупочных складок (рис. 112): срединная (plica umbilicalis mediana), медиальные (plicae umbilicales m ediales) и боковые (plicae umbilicales l aterales). В срединной пупочной

Рис. 112. Расположение брюшины на задней стороне передней брюшной стенки. Вид сзади, со стороны брюшинной полости:
1 - передняя париетальная брюшина; 2 - срединная пупочная складка; 3 - медиальная пупочная складка; 4 - латеральная пупочная складка; 5 - семявыносящий проток; 6 - наружные подвздошные артерия и вена; 7 - мочевой пузырь; 8 - семенной пузырек; 9 - нижняя фасция диафрагмы таза; 10 - предстательная железа; 11 - надпузырная ямка; 12 - медиальная паховая ямка; 13 - латеральная паховая ямка
складке находится заросший мочевой проток, в медиальных - заросшие пупочные артерии, а в боковых - нижние надчревные артерии. По обе стороны от срединной пупочной складки имеются небольшие надпузырные ямки (fossae supravesicales), между медиальной и боковой складками с каждой стороны - медиальные паховые ямки (fossae inguinales mediales), а кнаружи от боковых складок - латеральные паховые ямки (fossae inguinales laterales).
Медиальная паховая ямка соответствует положению поверхностного пахового кольца, а латеральная - глубокого пахового кольца.
От двенадцатиперстно-тощего изгиба книзу отходит небольшая верхняя дуоденальная складка (plica duodenalis superior) - важный ориентир в хирургии брюшной полости. Возле этой складки брюшина
образует различной величины верхнее и нижнее дуоденальные углубления (recessus duodenalis superior et inferior). Такие же углубления имеются у корня брыжейки сигмовидной ободочной кишки и вблизи слепой кишки.
Вопросы для самоконтроля
1. Какие вдавления располагаются на висцеральной поверхности печени?
2. Из каких структур состоит долька печени?
3. Назовите связки печени.
4. Расскажите скелетотопию печени.
5. Куда открывается общий желчный проток?
6. Какие функции выполняет поджелудочная железа?
7. Как топографически расположена поджелудочная железа?
8. Брыжейки каких органов имеются у человека после рождения?
9. Какие связки образуют малый сальник?
10. Чем образованы стенки сальниковой сумки?
11. Какие складки располагаются на задней поверхности передней брюшной стенки?
ДЫХАТЕЛЬНАЯ СИСТЕМА
Дыхательная система (systema respiratorium) включает органы, обеспечивающие функцию дыхания, т.е. обмен газов между наружным воздухом и кровью. В связи с этим выделяют органы, проводящие воздух (полость носа, носовая часть глотки, ротовая часть глотки, гортань, трахея, бронхи), и орган, осуществляющий газообмен, - легкие. Помимо обогащения крови кислородом и выведения из крови избытка углекислого газа, органы дыхания выполняют и другие функции. Так, легкие играют важную роль в водном обмене (15-20% воды удаляется из организма легкими), являются одним из крупнейших кровяных депо, участвуют в поддержании постоянной температуры тела и кислотно-щелочного равновесия в организме. В полости носа находится обонятельная зона, рецепторы которой воспринимают запахи, в гортани - структуры, обеспечивающие голосообразование.
Органы, проводящие воздух, имеют вид трубок, просвет которых сохраняется вследствие наличия в их стенках костного (полость носа) или хрящевого (гортань, трахея, бронхи) скелета. Внутренняя поверхность дыхательных путей покрыта слизистой оболочкой, выстланной мерцательным эпителием, движения ресничек которого способствуют удалению из дыхательных путей пылевых частиц, комочков слизи, микроорганизмов. В этом заключается чрезвычайно важная дренажная функция дыхательных путей, в первую очередь бронхов. Нарушение дренажной функции приводит к развитию заболеваний бронхов и легких. В слизистой оболочке много слизистых и серозных желез, постоянно смачивающих ее поверхность, что способствует увлажнению проходящего воздуха. В ней также много лимфоидных узелков, выполняющих защитную функцию. Под слизистой оболочкой, в подслизистой основе, прежде всего в полости носа, имеются хорошо развитые венозные сплетения; циркулирующая в них кровь согревает воздух. Слизистая оболочка дыхательных путей, особенно гортани, обильно снабжена чувствительными нервными окончаниями, раздражение которых в полости носа вызывает чиханье, а в гортани и ниже - кашлевой рефлекс.
Легкие являются паренхиматозными органами, состоящими из стромы - соединительнотканной основы и паренхимы - разветвлений бронхов вплоть до альвеол (легочные пузырьки), в которых происходит диффузия газов из крови в полость альвеолы и обратно. Огромное количество альвеол (700 млн) и большая их площадь (90 м2), а также значительная поверхность капилляров, окружающих альвеолы (80-85 м2), обусловливают достаточную скорость и объем диффузии газов. Легкие имеют значительный запас функционирующей ткани. При нормальных условиях в состоянии покоя функционирует около половины легочной ткани. В связи с этим при удалении одного легкого его функции принимает на себя оставшееся легкое.
РАЗВИТИЕ ОРГАНОВ ДЫХАНИЯ
Эмбриогенез полости носа тесно связан с развитием черепа и полости рта.
На 4-й неделе эмбрионального развития из вентральной стенки глотки образуется первичный гортанно-трахеальный вырост. Он имеет вид трубки и соединяется с глоткой. Затем вырост растет в каудальном направлении параллельно пищеводу, достигая на 6-й неделе грудной полости. Одновременно с появлением гортанно-трахеального выроста на его каудальном конце образуются два утолщения в форме пузырьков, причем правый пузырек больше левого. Эти пузырьки - легочные почки - являются зачатками бронхиального дерева и легких.
Из гортанно-трахеального выроста образуются лишь эпителий и железы гортани, трахеи и бронхов. Хрящи, соединительная ткань и мышечная оболочка развиваются из мезенхимы. Гортань, трахея и бронхиальное дерево растут внутри окружающей их мезенхимы, которая в свою очередь покрыта висцеральной мезодермой.
НОС
В анатомическое понятие «нос» (nasus) включаются не только структуры, видимые снаружи, но и полость носа. Большая часть полости носа лежит глубоко в лицевом отделе черепа. С полостью носа сообщаются околоносовые пазухи: верхнечелюстная, клиновидная, лобная и решетчатая.
Выделяют корень носа (radix nasi) - верхний участок носа, соединяющий его со лбом, спинку носа (dorsum nasi) - среднюю часть носа, иду-
щую вниз от корня, и кончик (apex nasi). Кроме того, имеются 3 поверхности носа: 2 латеральные и нижняя, или основание, содержащие носовые отверстия - ноздри (nares). На латеральных поверхностях в нижней трети находится подвижная часть носа - крылья носа (alae nasi).
Различия в форме носа зависят от формы его спинки (выпуклая, прямая, вогнутая), ее длины, положения корня носа (глубокое, высокое, среднее), направления нижней поверхности (кверху, книзу, горизонтально) и формы верхушки (тупая, острая, средняя). У новорожденных нос короткий и плоский, основание носа имеет наклон кверху. В дальнейшем происходят удлинение спинки и относительное сужение носа.
Нос слагается из мягких тканей и костно-хрящевого остова. Костная часть остова состоит из носовой части лобной кости, лобных отростков верхней челюсти и двух носовых костей. Хрящевая часть остова представлена гиалиновыми хрящами (рис. 113).
1. Латеральный хрящ носа (cartilago nasi lateralis) - парное пластинчатое образование неправильной треугольной формы. Расположен в боковых отделах носа.

Рис. 113. Хрящи носа:
а - вид сбоку: 1, 6 - хрящ перегородки носа; 2 и 3 - медиальная и латеральная ножки большого хряща крыла носа; 4 - добавочный хрящ носа; 5 - латеральный хрящ носа; 7 - малый хрящ крыльев;
б - вид снизу: 1 и 2 - латеральная и медиальная ножки большого хряща крыла; 3 - хрящ перегородки носа
2. Большой хрящ крыла (cartilago alaris major) парный, состоит из двух тонких пластинок, соединенных под острым углом. Наружная пластинка - латеральная ножка (crus laterale) более широкая, залегает в крыле носа, внутренняя - медиальная (crus mediale) фиксирована на хряще перегородки носа.
3. Малые хрящи крыльев (cartilagines alares minores) - маленькие, плоские, неправильной формы хрящи, расположенные в задних частях крыльев носа.
4. Добавочные хрящи носа (cartilagines accessoriae nasi) - несколько (1-2) небольших хрящей между латеральным хрящом носа и большим хрящом крыла.
5. Сошниково-носовой хрящ (cartilago vomeronasalis) лежит у передневерхнего края сошника.
6. Хрящ перегородки носа (cartilago septi nasi) - неправильной формы пластинка, составляющая переднюю часть перегородки носа.
Все хрящи соединены с костным краем грушевидной апертуры, а также связаны друг с другом соединительной тканью, образуя единое целое. Костно-хрящевой остов наружного носа покрыт снаружи мышцами, относящимися к мимической мускулатуре, и кожей, а со стороны полости носа - слизистой оболочкой.
Возможны аномалии развития наружного носа: его удвоение, расщепление верхушки («нос дога»), дефекты костей носа.
Сосуды и нервы носа. В кровоснабжении носа принимают участие ветви лицевой артерии. К спинке носа со стороны корня подходит дорсальная артерия носа (из глазной артерии). Отток венозной крови происходит по носолобным венам в верхние глазные вены и по наружным носовым венам - в лицевые вены.
Лимфа из лимфатических капиллярных сетей оттекает в отводящие лимфатические сосуды лица, идущие к лицевым и поднижнечелюстным лимфатическим узлам.
Иннервация чувствительная, осуществляется передним решетчатым и подглазничным нервами.
ПОЛОСТЬ НОСА
Полость носа (cavitas nasi) является началом дыхательной системы. Она расположена под основанием черепа, над полостью рта и между глазницами. Спереди полость носа сообщается с внешней средой через
носовые отверстия - ноздри (nares), сзади - с носовой частью глотки через задние отверстия носовой полости - хоаны (choanae). Носовая полость образована костными стенками, покрытыми слизистой оболочкой. С полостью носа соединены околоносовые пазухи. Слизистая оболочка полости носа распространяется в околоносовые пазухи.
Носовой перегородкой (septum nasi) полость носа разделяется на две половины - правую и левую. В каждой половине различают преддверие полости носа (vestibulum nasi), ограниченное хрящами наружного носа и покрытое многослойным плоским эпителием, и собственно носовую полость, выстланную слизистой оболочкой с многорядным реснитчатым эпителием. Граница между преддверием и полостью носа проходит по дугообразному гребешку - порогу носа (liтеп nasi).
В полости носа 4 стенки: верхняя, нижняя, латеральная и медиальная. Медиальная стенка общая для обеих половин полости носа, представлена перегородкой носа. Различают 3 части перегородки носа:
1) верхнезаднюю костную (pars ossea);
2) переднюю хрящевую (pars cartilaginea);
3) передненижнюю перепончатую (pars membranacea).
У переднего края сошника расположен сошниково-носовой орган (organum vomeronasale), представляющий собой комплекс мелких складок слизистой оболочки. У человека этот орган небольшой, функционально имеет отношение к обонянию.
Нижняя стенка полости носа является одновременно верхней стенкой полости рта. На нижней стенке, кзади от сошниково-носового органа, расположен резцовый проток (канал) (ductus incisivus), открывающийся отверстием на резцовом сосочке нёба.
Стоматологам важно помнить об отношении корней верхних резцов к нижней стенке носовой полости. У некоторых людей, особенно с широким и коротким лицом, верхушки медиальных верхних резцов и верхнего клыка очень близко прилежат ко дну полости носа, будучи отделены от него только тонким слоем компактного вещества челюсти. Наоборот, у лиц с узким, длинным лицом верхушки корней верхних резцов и клыков удалены от носовой полости на значительное расстояние (10-12 мм).
Верхняя стенка, или свод полости носа, образована решетчатой пластинкой решетчатой кости, через которую проходят обонятельные нервы, поэтому верхнюю часть полости носа называют обонятельной областью (reg. olfactoria), в противоположность остальной части полости - дыхательной области (reg. respiratoria).
Латеральная стенка имеет самое сложное строение. На ней расположены 3 носовые раковины: верхняя, средняя и нижняя (conchae nasales superior, media et inferior), основу которых составляют соответствующие костные носовые раковины. Слизистая оболочка раковин и заложенные в ней венозные сплетения утолщают раковины и уменьшают полость носа.
Пространство между медиальной стенкой (перегородкой носа) и носовыми раковинами, а также между верхней и нижней стенками образует общий носовой ход (meatus nasi communis). Кроме того, различают отдельные ходы носа. Между нижней носовой раковиной и нижней стенкой полости носа имеется нижний носовой ход (meatus nasi inferior), между средней и нижней носовыми раковинами - средний носовой ход (meatus nasi medius), между верхней и средней носовыми раковинами - верхний носовой ход (meatus nasi superior). Между верхней раковиной и передней стенкой тела клиновидной кости лежит клиновидно-решетчатое углубление (recessus sphenoethmoidalis), величина которого бывает различной. В него открывается клиновидная пазуха (рис. 114).
Ширина носовых ходов зависит от величины раковин, положения перегородки носа и состояния слизистой оболочки.
При непропорциональных раковинах, искривлении перегородки и набухании слизистой оболочки носовые ходы суживаются, что может затруднять носовое дыхание. Самым длинным является нижний ход, самым коротким и узким - верхний, наиболее широким - средний.
В нижнем носовом ходе под сводом нижней раковины находится отверстие слезно-носового протока. В средний носовой ход открываются отдельными отверстиями верхнечелюстная и лобная пазухи, передние и средние ячейки решетчатой пазухи.
На латеральной стенке в области среднего хода располагается полулунная расщелина (hiatus semilunaris), ведущая в лобную пазуху, передние ячейки решетчатой кости, а также в верхнечелюстную пазуху. Таким образом, средний носовой ход представляет в клиническом отношении важную часть полости носа.
В верхнем носовом ходе имеются отверстия задних и средних ячеек решетчатой пазухи, а в клиновидно-решетчатом углублении - апертура клиновидной пазухи. Задние отверстия носовой полости - хоаны - находятся в ее нижней части.
Полость носа в целом может быть относительно высокой и короткой (у брахицефалов) или низкой и длинной (у долихоцефалов). У новорожденных высота полости носа небольшая. Чаще всего у новорожденных

Рис. 114. Полость носа:
а - латеральная стенка: 1 - преддверие полости носа; 2 - нижний носовой ход; 3 - порог носа; 4 - нижняя носовая раковина; 5 - средний носовой ход; 6 - средняя носовая раковина; 7 - верхний носовой ход; 8 - верхняя носовая раковина; 9 - лобная пазуха; 10 - клиновидная пазуха; 11 - трубный валик; 12 - глоточное отверстие слуховой трубы;
б - латеральная стенка после удаления носовых раковин: 1 - вход в верхнечелюстную пазуху; 2 - отверстие слезно-носового протока; 3 - срезанная нижняя носовая раковина; 4 - полулунная расщелина; 5 - решетчатый пузырек; 6 - срезанная средняя носовая раковина; 7 - зонд в лобной пазухе; 8 - зонд введен через апертуру в клиновидную пазуху;
в - риноскопия (осмотр полости носа через ноздри): 1 - средняя носовая раковина; 2 - средний носовой ход; 3 - нижняя носовая раковина; 4 - нижний носовой ход; 5 - общий носовой ход; 6 - перегородка носа
4 раковины: нижняя, средняя, верхняя и самая верхняя. Последняя обычно подвергается редукции и у взрослых встречается редко (примерно в 20% случаев). Раковины относительно толстые и расположены близко ко дну и своду полости, поэтому у новорожденных нижний ход носа обычно отсутствует и образуется лишь к 6-7-му месяцу жизни. Редко (в 30% случаев) обнаруживается и верхний ход носа. Все 3 носовых хода наиболее интенсивно растут после 6 мес и достигают обычной формы к 13 годам. Возможны аномалии величины, формы и числа раковин.
Слизистая оболочка. В полости носа слизистая оболочка спаяна с подлежащей надкостницей и надхрящницей и покрыта многорядным призматическим мерцательным эпителием. Она содержит слизистые бокаловидные клетки и сложные альвеолярные слизисто-серозные носовые железы (gll. nasales). Мощно развитые венозные сплетения и артериальные сети расположены непосредственно под эпителием, что создает возможность согревания вдыхаемого воздуха. Наиболее развиты пещеристые сплетения р аковин (plexus cavernosi concharum), повреждение которых вызывает очень сильные кровотечения. В раковинах слизистая оболочка особенно толстая (до 4 мм). В обонятельной области верхняя носовая раковина и частично свод полости покрыты особым обонятельным эпителием.
Слизистая оболочка преддверия носа является продолжением эпителиального покрова кожи и выстлана многослойным плоским эпителием. В соединительнотканном слое оболочки преддверия заложены сальные железы и корни волос.
Рентгеноанатомия. На рентгенограммах в переднезадней и боковых проекциях хорошо видны перегородка носа, ее положение, раковины, околоносовые пазухи, а также изменения анатомических соотношений, вызванные патологическим процессом или аномалиями.
Риноскопия. У живого человека можно осмотреть образования полости носа с помощью специального зеркала (риноскопия). Хорошо видны слизистая оболочка полости, имеющая у здоровых людей розовый цвет (в обонятельной области с желтоватым оттенком), перегородка, носовые раковины, ходы, некоторые отверстия околоносовых пазух.
Сосуды и нервы полости носа. Кровоснабжение полости носа осуществляется из клиновидно-нёбной артерии (из верхнечелюстной артерии). В передний отдел кровь притекает по ветвям передней решетчатой артерии (из глазной артерии).
Венозная кровь оттекает в 3 направлениях: в вены полости черепа - глазные вены, пещеристый синус, передний отдел верхнего сагитталь-
ного синуса; в лицевую вену; в клиновидно-нёбную вену, впадающую в крыловидное венозное сплетение.
Лимфатические сосуды формируются из поверхностной и глубоких сетей и идут к заглоточным, поднижнечелюстным и подподбородочным лимфатическим узлам.
Чувствительная иннервация осуществляется глазным и верхнечелюстным нервами (из V пары черепных нервов). Автономная иннервация желез и сосудов полости носа обеспечивается симпатическими волокнами, идущими по ходу сосудов полости, и парасимпатическими волокнами, подходящими в составе нервов крылонёбного узла.
ГОРТАНЬ
Гортань (larynx) - полый орган сложного строения, который вверху подвешен к подъязычной кости, а внизу переходит в трахею. Своей верхней частью гортань открывается в ротовую часть глотки. Позади гортани находится гортанная часть глотки. Гортань - орган голосообразования. В ней выделяют хрящевой остов, состоящий из сочленяющихся друг с другом хрящей; мышцы, обусловливающие движение хрящей и напряжение голосовых связок; слизистую оболочку.
Хрящи гортани. Хрящевой остов гортани представлен тремя непарными хрящами: щитовидным, перстневидным и надгортанником - и тремя парными: черпаловидным, рожковидным и клиновидным (рис. 115).
1. Щитовидный хрящ (cartilago thyroidea) гиалиновый, самый крупный, состоит из двух пластинок - правой и левой (lam. dextra et sinistra), соединяющихся спереди под углом 60-70°. Посередине верхнего и нижнего краев хряща имеются щитовидные вырезки: верхняя (incisura thyroidea superior) и нижняя (incisura thyroidea inferior). Утолщенный задний край каждой пластинки продолжается вверх и вниз с образованием выступов - верхних и нижних рогов (сотиа superiores et inferiores). Нижние рога изнутри имеют суставные поверхности для сочленения с перстневидным хрящом. Соединение пластинок у вершины верхней вырезки образует выступ гортани (prominentia laryngea), который лучше выражен у мужчин.
2. Перстневидный хрящ (cartilago cricoidea) гиалиновый, образует основание гортани. По форме сходен с перстнем и состоит из пластинки (lam. cartilaginis cricoideae), обращенной кзади, и дуги (arcus cartilaginis cricoideae), обращенной кпереди.

Рис. 115. Хрящи гортани:
а - вид спереди: 1 - дуга перстневидного хряща; 2 - нижний рог щитовидного хряща; 3 - правая пластинка щитовидного хряща; 4 - верхний рог щитовидного хряща; 5 - щитоподъязычная мембрана; 6 - верхняя щитовидная вырезка; 7 - перстнещитовидная связка;
б - вид сзади: 1 - пластинка перстневидного хряща; 2 - мышечный отросток черпаловидного хряща; 3 - голосовой отросток черпаловидного хряща с отходящей от него голосовой связкой; 4 - рожковидный хрящ; 5 - надгортанник
3. Черпаловидный хрящ (cartilago arytenoidea) парный, эластический, по форме сходен с трехгранной пирамидой. Основание (basis) хряща лежит на пластинке перстневидного хряща, а верхушка (apex) направлена вверх. В основании хряща расположены 2 отростка: латеральный мышечный (processus muscularis), на котором прикрепляются мышцы, и передний голосовой (processus vocalis), где прикрепляется голосовая связка.
4. Надгортанник (epiglottis) состоит из эластического хряща и имеет листовидную форму. Его передняя поверхность обращена к основанию языка, соединена с телом и рогами подъязычной кости. Задняя поверхность обращена ко входу в гортань. Внизу надгортанник суживается в виде стебелька (petiolus epiglottidis), который прикрепляется к внутренней поверхности щитовидного хряща.
5. Рожковидный хрящ (ca


