 |
Мышцы, изменяющие напряжение голосовых связок
|
|
|
|
1. Голосовая мышца (m. vocalis) парная; начинается на внутренней поверхности щитовидного хряща, у середины нижней вырезки, и прикрепляется к голосовому отростку. Пучки голосовой мышцы сращены с голосовой связкой. Напрягает голосовую связку и суживает голосовую щель.
2. Перстнещитовидная мышца (m. cricothyroideus) парная; берет начало от середины дуги перстневидного хряща и прикрепляется на нижнем крае пластинки щитовидного хряща. При сокращении оттягивает щитовидный хрящ вперед, вызывая напряжение голосовых связок и сужение голосовой щели (рис. 117).

аб
Рис. 117. Положение голосовых связок гортани при различных ее функциональных состояниях (схема), вид сверху:
а - ларингоскопическая картина: 1 - надгортанник; 2 - надгортанный бугорок; 3 - голосовая складка; 4 - рожковидный бугорок; 5 - клиновидный бугорок; 6 - складка преддверия;
б - взаиморасположение голосовых складок (связок), голосовой щели и черпаловидных хрящей: 1 - правая пластинка щитовидного хряща; 2 - голосовая связка; 3 - черпаловидный хрящ; 4 - задняя перстнечерпаловидная мышца; 5 - поперечная черпаловидная мышца; 6 - латеральная перстнечерпаловидная мышца; 7 - щиточерпаловидная мышца
Стенка гортани. Стенка гортани образуется хрящами, объединенными в трубку посредством связок и мышц; фиброзно-эластической мембраной; слизистой оболочкой и наружной соединительнотканной оболочкой.
Хрящи и мышцы гортани описаны выше.
Фиброзно-эластическая мембрана гортани (membrana fibroelastica laryngis) - это слой фиброзно-эластической соединительной ткани, расположенный непосредственно под слизистой оболочкой гортани. На внутренней поверхности щитовидного хряща, между его нижней вырезкой и голосовыми отростками черпаловидных хрящей и верхним краем дуги перстневидного хряща, располагаются плотные пучки эластических волокон, образующие эластический конус (conus elasticus).
|
|
|
Слизистая оболочка гортани (tun. mucosa laryngis) выстлана, за исключением голосовых складок, многорядным мерцательным эпителием. Голосовые складки покрыты многослойным плоским эпителием. Надгортанник также выстлан многослойным плоским эпителием, так как здесь слизистая оболочка гортани переходит в слизистую оболочку желудочно-кишечного тракта.
Собственный слой слизистой оболочки представлен неоформленной соединительной тканью, имеющей много эластических волокон. Он плотно соединен с фиброзно-эластической мембраной гортани и содержит смешанные гортанные железы (gll. laryngeae) и лимфоидные узелки гортани (noduli lymphoidei laryngei).
Слизистая оболочка ограничивает полость гортани.
Наружная соединительнотканная оболочка (tun. adventitia) окружает хрящи гортани. Она содержит много эластических волокон и формирует вокруг гортани фасциальный покров (висцеральный листок четвертой фасции шеи).
Полость гортани. Полость гортани (cavitas laryngis) представляет собой трубку, имеющую 2 расширения и одно сужение посередине. Вверху полость гортани открывается входом в гортань (aditus taryngis), который спереди ограничен надгортанником, сзади - верхушками черпаловидных хрящей и с боков - черпаловидно-надгортанными складками (plicae aryepiglotticae), образованными слизистой оболочкой.
Верхний расширенный отдел гортани образует ее преддверие (vestibulum laryngis), которое находится на участке от входа в гортань до складок преддверия (plicae vestibulares), ограничивающих щель преддверия (rima vestibuli). Слизистая оболочка преддверия гортани очень чувствительна, ее раздражение сопровождается рефлекторным кашлем.
Средний, суженный, отдел гортани простирается от щели преддверия до голосовой щели, образованной двумя голосовыми складками (plicae vocales). В этих складках расположены голосовые связки и мышцы. Между преддверной и голосовой складками с каждой стороны образуется углубление - желудочек гортани (ventriculus laryngis). Голосовая щель является самым узким участком гортани. Колебание голосовых связок при прохождении струи воздуха во время выдоха происходит под влиянием мышц гортани, напрягающих и расслабляющих эти связки. В свою очередь колебание связок вызывает колебательные волны выдыхаемого воздуха и как следствие - образование звука. Возникший в гортани звук усиливается и приобретает дополнительную индивидуальную окраску под влиянием системы резонаторов, которая включает верхние дыхательные пути, полость рта и околоносовые пазухи.
|
|
|
Нижний, расширенный, отдел гортани - подголосовая полость (cavitas infraglottica), суживаясь книзу, переходит в трахею.
У живого человека полость гортани можно осмотреть с помощью ларингоскопа (ларингоскопия). При ларингоскопии видны преддверные и голосовые складки, слизистая оболочка гортани, состояние голосовой щели. При дыхании голосовая щель расширена, а при звукообразовании сужена или даже сомкнута. Голосовые складки розовые, преддверные - красноватые. Поверхность слизистой оболочки гладкая, розового цвета.
Топография гортани. Гортань расположена на уровне IV-VI шейных позвонков. Позади гортани помещается гортанная часть глотки, по бокам - сосудисто-нервные пучки шеи и доли щитовидной железы. Спереди гортань покрыта мышцами, начинающимися на подъязычной кости.
Возрастные особенности гортани. У новорожденных гортань короткая и широкая, расположена на 3 позвонка выше, чем у взрослых, и достигает окончательного положения к 13 годам. Рожковидные хрящи отсутствуют. Вход в гортань широкий. В последующие годы гортань увеличивается. К 7 годам появляются все анатомические образования гортани. У мальчиков 12-15 лет происходит особенно значительный рост гортани. Ее полость увеличивается, голосовые связки удлиняются и голос становится более низким (мутация голоса). У девочек рост гортани происходит медленнее.
Рентгеноанатомия гортани. При рентгенологическом исследовании в боковой проекции благодаря воздушному столбу определяются контуры передней и задней стенок гортани и глотки, желудочки гортани, надгортанник, тени преддверной и голосовой связок, верхний и задний контуры перстневидного хряща, трахеи. В сагиттальной проекции вы-
|
|
|
являются боковые стенки гортани. Видны слабоконтурированная тень надгортанника, тени черпалонадгортанных, преддверных и голосовых складок, желудочка гортани.
Сосуды и нервы. Гортань кровоснабжается верхними и нижними гортанными артериями (из соответствующих щитовидных). Вены образуются из венозных сплетений слизистой оболочки и отводят кровь в одноименные с артериями вены, впадающие в щитовидные.
Лимфатические сосуды несут лимфу к передним глубоким шейным узлам.
Иннервация осуществляется верхними и возвратными гортанными нервами - ветвями блуждающего нерва. Симпатические волокна идут от шейных узлов симпатического ствола.
ТРАХЕЯ
Трахея (trachea) начинается от нижнего конца гортани и идет в грудную полость, где на уровне V-VI грудных позвонков разделяется на правый и левый главные бронхи, образуя бифуркацию (bifurcatio tracheae). Различают две части трахеи: короткую шейную (pars cervicalis) и более длинную грудную (pars thoracica). Длина трахеи 8-13 см, диаметр 1,5-2,5 см. У мужчин трахея длиннее, чем у женщин. У новорожденных трахея сравнительно короткая, ее бифуркация расположена на уровне III-IV грудных позвонков.
Строение трахеи. Стенка трахеи образована 15-20 гиалиновыми хрящами (cartilagines tracheales), имеющими вид неполных хрящевых колец (рис. 118). Трахеальные хрящи соединены между собой кольцевыми связками (ligg. annularia). Сзади между концами хрящей трахеи образуется перепончатая стенка (paries membranaceus), состоящая из пучков гладкой мышечной ткани, располагающихся в основном циркулярно и частично продольно. Данная мышца трахеи (m. trachealis) способствует активным изменениям просвета трахеи при дыхании и кашле.
Снаружи трахея покрыта тонкой наружной соединительнотканной оболочкой, а изнутри - слизистой оболочкой, которая плотно связана с хрящами и связками и не образует складок. Слизистая оболочка, как и в гортани, покрыта многорядным мерцательным эпителием, между клетками которого много бокаловидных слизистых клеток. В собственном слое слизистой оболочки содержатся белково-слизистые трахеальные железы (gll. tracheales) и лимфоидные узелки.
|
|
|
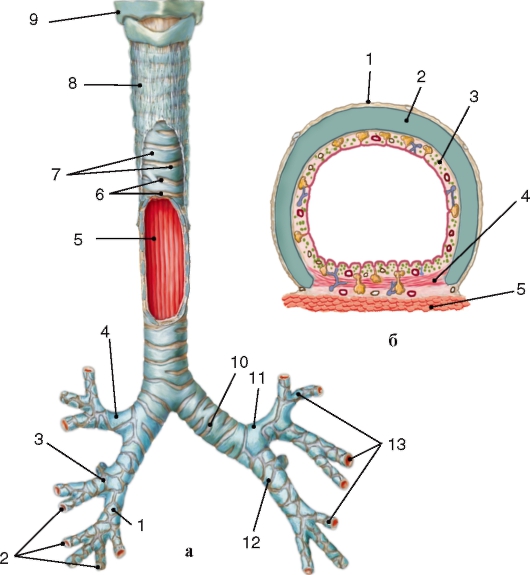
Рис. 118. Строение трахеи и бронхов:
а - трахея и бронхи: 1 - нижний правый долевой бронх; 2 - сегментарные бронхи;
3 - средний правый долевой бронх; 4 - верхний правый долевой бронх; 5 - продольные складки слизистой оболочки трахеи; 6 - кольцевидные связки; 7 - трахеальные хрящи; 8 - адвентициальная оболочка; 9 - перстевидный хрящ; 10 - левый главный бронх; 11 - верхний левый долевой бронх; 12 - нижний правый долевой бронх; 13 - сегментарные бронхи;
б - поперечный срез трахеи: 1 - адвентициальная оболочка; 2 - трахеальный хрящ в виде полукольца; 3 - слизистая оболочка с сосудами, нервами и железами;
4 - мышца трахеи; 5 - мышечная оболочка пищевода
Топография трахеи. Трахея проецируется на протяжении от нижнего края VI шейного позвонка до V-VI грудных позвонков.
Передняя поверхность шейной части трахеи прилежит к перешейку щитовидной железы, грудино-подъязычной и грудино-щитовидной
мышцам, задняя - к пищеводу, боковые - к долям щитовидной железы и сосудисто-нервным пучкам шеи. К передней поверхности грудной части трахеи прилежит дуга аорты с ветвями, к задней - пищевод и перикард, к правой боковой - непарная вена, правый блуждающий нерв, лимфатические узлы, к левой боковой - дуга аорты, левый возвратный гортанный нерв и лимфатические узлы.
Сосуды и нервы. Кровоснабжение шейной части трахеи осуществляется за счет нижних щитовидных артерий. Грудная часть получает ветви от бронхиальных и пищеводных артерий. Венозная кровь оттекает в нижнюю щитовидную, непарную и полунепарную вены.
Лимфа поступает в трахеальные и трахеобронхиальные узлы. Иннервация осуществляется ветвями грудного аортального сплетения.
ГЛАВНЫЕ БРОНХИ
Главные бронхи, правый и левый (bronchi principales, dexter et sinister) отходят от трахеи в соответствующее легкое, где, разветвляясь, формируют бронхиальное дерево. Правый бронх короче и шире левого, отходит от трахеи под углом 150-160° (левый - под углом 130-140°), в связи с чем инородные тела чаще попадают в правый бронх.
Топография бронхов. Правый бронх вверху прилежит к непарной вене, сзади - к правому блуждающему нерву. Левый бронх вверху прилежит к дуге аорты, сзади - к нисходящей аорте и пищеводу.
Рентгеноанатомия трахеи и главных бронхов. Воздух в трахее и бронхах позволяет видеть их на рентгенограммах, но для более точного исследования их полость заполняют контрастным веществом (бронхография). При бронхографии хорошо видны контуры бронхов и их разветвления.
|
|
|
У живого человека в полость трахеи и бронхов вводят специальный прибор - бронхоскоп. При бронхоскопии определяется состояние слизистой оболочки.
ЛЕГКИЕ
Правое легкое (pulmo dexter) (рис. 119) короче и шире левого (pulmo sinister). В легком различают основание (basis pulmonis) и верхушку (apex pulmonis). Легкое имеет 3 поверхности: реберную (facies costalis), прилежащую к ребрам; диафрагмальную (facies diaphragmatica), прилежащую к диафрагме, и средостенную (facies mediastinalis), обращенную к средос-

Рис. 119. Правое и левое легкие. Левое легкое разрезано в фронтальной плоскости, вид спереди:
1 - правое легкое; 2 - верхушка легкого; 3 - гортань; 4 - трахея; 5 - левое легкое; 6 - верхняя доля; 7 - главный бронх левого легкого; 8 - нижняя доля; 9 - нижний край; 10 - сердечная вырезка; 11 - медиальный край правого легкого; 12 - нижняя доля; 13 - косая щель; 14 - средняя доля; 15 - горизонтальная щель; 16 - верхняя доля правого легкого
тению. В реберной поверхности выделяют небольшую позвоночную часть (pars vertebralis), примыкающую к позвоночнику.
Посредством междолевых щелей, в которые заходит и плевра, легкое разделяется на доли (lobipulmonales). Правое легкое косой и горизонтальной щелями делится на 3 доли: верхнюю (lobus superior), среднюю (lobus medius) и нижнюю (lobus inferior). Левое легкое косой щелью разграничивается на 2 доли: верхнюю и нижнюю. Спереди у левого легкого имеется сердечная вырезка, в которой помещается часть сердца.
На средостенной поверхности располагаются ворота легкого (hilum pulmonis), через которые проходят главные бронхи, кровеносные и лимфатические сосуды, а также нервы, составляя корень легкого (radix
pulmonis). Наиболее крупными компонентами каждого корня являются главный бронх, легочная артерия и две легочные вены.
Внутри легкое состоит в основном из разветвлений главных бронхов, образующих бронхиальное дерево, а также из многочисленных кровеносных сосудов, принадлежащих к малому и большому кругу кровообращения. Снаружи легкое покрыто висцеральной (легочной) плеврой, плотно сращенной с тканью легкого.
Главные бронхи в воротах легкого разделяются на долевые бронхи соответственно долям легкого. Долевые бронхи делятся на сегментарные, которые потом разветвляются в строго определенном участке - сегменте легкого (рис. 120). Сегмент легкого - это его часть, соответствующая разветвлениям сегментарного бронха и сопровождающих его кровеносных сосудов. В каждом легком по 10 сегментов. Сегментарные бронхи последовательно делятся еще 9-15 раз до дольковых бронхов, имеющих диаметр около 1 мм и снабжающих воздухом дольку легкого (рис. 121). От главных бронхов к долькам происходит постепенное уменьшение хряща в стенке бронхов. Дольковый бронх делится на 18-20 концевых бронхиол (bronchioli terminales), которые уже не содержат хрящей и имеют диаметр до 0,5 мм. Концевые бронхиолы делятся на 14-16 дыхательных бронхиол (bronchioli respiratorii), в стенках которых появляются выпячивания - легочные альвеолы (alveoli pulmonis), состоящие не из реснитчатого, а из однослойного эпителия и базальной мембраны, через которые осуществляется диффузия газов из полости бронхиолы в кровь и обратно. От каждой дыхательной бронхиолы отходят альвеолярные ходы (ductuli alveolares), слепо заканчивающиеся альвеолярными мешочками (sacculi alveolares).
Стенки ходов и мешочков полностью состоят из легочных альвеол. Эпителиальные клетки альвеол бывают двух видов: дыхательные, через которые осуществляется газообмен, и гранулярные, продуцирующие сложное белково-углеводно-липидное вещество - сурфактант. Последний, выстилая альвеолу изнутри в виде пленки, препятствует ее слипанию на выдохе. Структурно-функциональной единицей легкого считается ацинус (рис. 122), состоящий из разветвлений концевой бронхиолы (дыхательных бронхиол, альвеолярных ходов и мешочков). Число ацинусов в одном легком достигает 15 000.
Топография легких. В топографии легких наиболее важно отношение легких к скелету - границы легких (рис. 123).

Рис. 120. Сегменты правого и левого легких:
а,б - правое легкое: 1 - верхушечный сегмент (верхняя доля) (СI); 2 - задний сегмент (СII); 3 - передний сегмент (СIII); 4 - латеральный сегмент (CIV); 5 - медиальный сегмент (CV); 6 - верхушечный сегмент (нижняя доля) (CVI); 7 - медиальный (сердечный) базальный сегмент (CVII); 8 - передний базальный сегмент (CVIII); 9 - латеральный базальный сегмент (СIХ); 10 - задний базальный сегмент (СX); в, г - левое легкое: 1 - верхушечный сегмент (верхняя доля) (С1); 2 - задний сегмент (СII); 3 - передний сегмент (СIII); 4 - верхний язычковый сегмент (СIV); 5 - нижний язычковый сегмент (СV,); 6 - верхушечный сегмент (нижняя доля) (СVI); 7 - медиальный (сердечный) базальный сегмент (CVII); 8 - передний базальный сегмент (СVIII); 9 - латеральный базальный сегмент (СX); 10 - задний базальный сегмент (Сх)
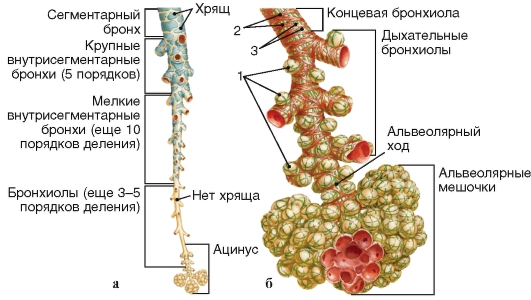
Рис. 121.1. Изменения структуры воздухоносных путей внутри легкого: а - бронхи и бронхиолы;
б - ацинус: 1 - альвеолы; 2 - гладкие мышечные волокна; 3 - эластические волокна

Рис. 121.2. Слепок бронхиального дерева. Фото с коррозионного препарата (бронхи заполняются пластмассой, затем легкие растворяются в кислоте): 1 - трахея; 2 - правый главный бронх; 3 - левый главный бронх; 4 - долевые бронхи. Сегментарные и внутрисегментарные бронхи соответственно сегментам окрашены в разные цвета

Рис. 121.3. Аэрогематический барьер в легком:
1 - просвет альвеол; 2 - сурфактант; 3 - альвеолоцит; 4 - эндотелиоцит; 5 - просвет капилляра; 6 - эритроцит в просвете капилляра; стрелками показан путь кислорода и углекислого газа через аэрогематический барьер (между кровью и воздухом)

Рис. 122. Строение ацинуса легкого: 1 - терминальная бронхиола; 2 - дыхательная бронхиола 1-го порядка; 3 - дыхательная бронхиола 2-го порядка; 4 - дыхательная бронхиола 3-го порядка; 5 - альвеолярные ходы; 6 - альвеолярные мешочки; 7 - альвеолы

Рис. 123. Проекция границ легких и париетальной плевры на грудную стенку. Плевральная полость обозначена голубой линией, легкие - красной. Римскими цифрами обозначены ребра:
а - вид спереди: 1 - верхушка легких; 2 - верхнее межплевральное поле; 3 - передний край легкого; 4 - нижнее межплевральное поле; 5 - сердечная вырезка (левого легкого); 6 - нижний край легкого; 7 - нижняя граница париетальной плевры; 8 - косая щель; 9 - горизонтальная щель (правого легкого);
б - вид сзади: 1 - верхушка легких; 2 - косая щель; 3 - нижний край легкого; 4 - нижняя граница париетальной плевры
Верхушки легких находятся на 3-4 см выше I ребра и на 2-3 см выше ключицы.
Нижняя граница правого легкого по среднеключичной линии пересекает VI ребро, по передней подмышечной линии - VII ребро, по задней подмышечной линии - IX, по лопаточной линии - Х, по околопозвоночной линии - XI. Нижняя граница левого легкого идет на 1,0-1,5 см ниже. Передняя граница левого легкого, учитывая наличие сердечной вырезки, смещается от окологрудинной линии на уровне IV ребра влево до среднеключичной линии, откуда следует вниз до VI ребра, где переходит в нижнюю границу.
Рентгеноанатомия легких. На рентгенограмме груди (рис. 124) на фоне костей грудной клетки легкие определяются в виде светлых полей со слабо заметным рисунком мелких бронхов и сосудов. Интенсивная тень крупных бронхов и сосудов определяется в корне легкого. Для детального исследования структур легкого используют послойное рентгенологическое исследование легких - томографию.
Сосуды и нервы. Сосуды легкого принадлежат к малому и большому кругу кровообращения.
Сосуды малого круга обеспечивают газообмен в легких. Легочная артерия, несущая венозную кровь, разветвляется в легких соответственно делению бронхиального дерева до капилляров, оплетающих альвеолы. Формирующиеся из капилляров вены несут артериальную кровь через легочные вены (по две у каждого легкого) в левое предсердие.
Сосуды большого круга осуществляют питание легкого. Артериальная кровь поступает по бронхиальным ветвям грудной части нисходящей аорты. Отток венозной крови происходит по бронхиальным венам в непарную и полунепарную вены.
Лимфатические сосуды направляются к бронхолегочным и трахеобронхиальным лимфатическим узлам.
Иннервация осуществляется за счет ветвей грудного аортального сплетения.
|
|
|


