 |
Первый момент - профилактика преждевременного разгибания головки (рис. 10.16, А).
|
|
|
|
Первый момент - профилактика преждевременного разгибания головки (рис. 10. 16, А).
Головка должна проходить через вульварное кольцо в согнутом положении окружностью вокруг малого косого размера (32 см). При преждевременном разгибании она проходит большей окружностью.
Для профилактики преждевременного разгибания головки плода акушерка кладет левую руку на лонное сочленение и прорезывающуюся головку, осторожно задерживая ее разгибание и быстрое продвижение по родовому каналу.
 Второй момент (рис. 10. 16, Б) - уменьшение напряжения тканей промежности.
Второй момент (рис. 10. 16, Б) - уменьшение напряжения тканей промежности.
Одновременно с задержкой преждевременного разгибания головки необходимо уменьшить силу циркуляторно давящих на нее мягких тканей тазового дна и сделать их более податливыми в результате «заимствования» из области половых губ. Ладонь правой руки кладут на промежность таким образом, чтобы четыре пальца плотно прилегали к области левой, а максимально отведенный палец - к области правой половой губы. Складка между большим и указательным пальцами располагается над ладьевидной ямкой промежности. О сторожно надавливая концами всех пальцев на мягкие ткани вдоль больших половых губ, их низводят к промежности, уменьшая при этом ее напряжение. Одновременно ладонью правой руки осторожно придавливают к прорезывающейся головке ткани промежности, поддерживая их. Благодаря этим манипуляциям уменьшается напряжение тканей промежности, в них сохраняется нормальное кровообращение, что повышает сопротивляемость разрывам.
Третий момент - выведение головки плода.
В этот момент важным является регулирование потуг. Опасность разрыва промежности и чрезмерное сдавление головки сильно возрастают, когда она вставляется в вульварное кольцо теменными буграми. Роженица испытывает в это время непреодолимое желание тужиться. Однако быстрое продвижение головки плода может привести к разрывам тканей промежности и травме головки. Не менее опасно, если продвижение головки затягивается или приостанавливается из-за прекращения потуг, в результате чего головка плода долго подвергается сжатию натянутыми тканями промежности.
|
|
|
После того как головка плода установилась теменными буграми в половой щели, а подзатылочная ямка подошла под лонное сочленение, желательно осуществлять выведение головки плода вне потуг. Для этого роженице во время потуг предлагают глубоко и часто дышать открытым ртом. В таком состоянии тужиться невозможно. Одновременно обеими руками задерживают продвижение головки до окончания потуги. После окончания потуги правой рукой соскальзывающими движениями снимают ткани с лица плода. Левой рукой в это время медленно поднимают головку кпереди, разгибая ее. При необходимости роженице предлагают произвольно потужиться с силой, достаточной для полного выведения головки из половой щели.
Четвертый момент (рис. 10. 16, В, Г) - освобождение плечевого пояса и рождение туловища плода.
После рождения головки совершается последний момент механизма родов - внутренний поворот плечиков и наружный поворот головки. Для этого роженице предлагают потужиться. Во время потуги головка плода поворачивается лицом к правому бедру при первой позиции или к левому бедру при второй позиции. При этом возможно самостоятельное рождение плечиков. Если этого не происходит, то ладонями захватывают головку за височно-щечные области и осуществляют без чрезмерного насилия тракции кзади до тех пор, пока треть плечика, обращенного кпереди, не подойдет под лонное сочленение. После того как плечико подведено под лоно, левой рукой захватывают головку, приподнимая ее вверх, а правой рукой сдвигают ткани промежности с плечика, обращенного кзади, выводя его. После рождения плечевого пояса в подмышечные впадины со стороны спинки вводят указательные пальцы обеих рук, а туловище приподнимают кпереди соответственно проводной оси таза. Это способствует быстрому рождению плода. Плечевой пояс следует освободить очень осторожно, не растягивая чрезмерно шейный отдел позвоночника плода, поскольку при этом возможны травмы этого отдела. Нельзя также первой выводить переднюю ручку из-под лонного сочленения, поскольку возможен перелом ручки или ключицы.
|
|
|

Если возникает угроза разрыва промежности, выполняют ее рассечение по средней линии промежности - перинеотомию (рис. 10. 17, А) или чаще срединную эпизиотомию (рис. 10. 17, Б), так как резаная рана с ровными краями заживает лучше, чем рваная рана с размозженными краями. Пери-неотомия может проводиться и в интересах плода - для ускорения второго периода родов, предупреждения внутричерепной травмы при ригидной промежности.

Рис. 10. 17. Разрез тканей промежности при угрозе их разрыва: А - перинеотомия; Б - срединно-латеральная эпизиотомия
Если после рождения головки вокруг шеи плода видна петля пуповины, то ее следует снять. При невозможности сделать это, особенно если пуповина натягивается и сдерживает движение плода, ее рассекают между двумя зажимами и быстро извлекают туловище. После рождения ребенка мочевой пузырь матери опорожняют с помощью катетера.
Состояние новорожденного оценивают по шкале Апгар через 1 и 5 мин после рождения (табл. 10. 3).
Об удовлетворительном состоянии плода свидетельствует оценка 8-10 баллов.
Таблица 10. 3. Оценка состояния новорожденного по шкале Апгар
| Признак | 0 баллов | 1 балл | 2 балла |
| Сердцебиение | Отсутствует | Менее 100 в минуту | 100-140 в минуту |
| Дыхание | Отсутствует | Редкие, единичные дыхательные движения | Хорошее, крик |
| Рефлекторная возбудимость | Нет реакции на раздражение подошв | Появляются гримаса или движения | Движения, громкий крик |
| Мышечный тонус | Отсутствует | Снижен | Активные движения |
| Окраска кожи | Белая или резко циано-тичная | Розовая, конечности синие | Розовая |
|
|
|
Ведение последового периода
В настоящее время принята выжидательная тактика ведения третьего периода, поскольку несвоевременные вмешательства, пальпация матки могут нарушить процессы отделения плаценты и образования ретроплацентарной гематомы. После информированного согласия пациентки возможна активная тактика ведения последового периода.
В последовом периоде осуществляется контроль за:
• ► общим состоянием роженицы - цветом кожного покрова, ориентацией и реакцией на окружающую обстановку;
• ► показателями гемодинамики - пульсом, АД (должно быть в пределах физиологической нормы);
• ► количеством выделяемой крови - кровопотеря 300-500 мл (0, 5% массы тела) считается физиологической;
• ► признаками отделения плаценты.
Наиболее часто в практике используются следующие признаки отделения плаценты от стенки матки.
Признак Шредера. Если плацента отделилась и опустилась в нижний сегмент или во влагалище, дно матки поднимается вверх и располагается выше и вправо от пупка, матка приобретает форму песочных часов.
Признак Чукалова-Кюстнера. При надавливании ребром кисти руки на надлобковую область при отделившейся плаценте матка приподнимается вверх, пуповина не втягивается во влагалище, а, наоборот, еще больше выходит наружу (рис. 10. 18).
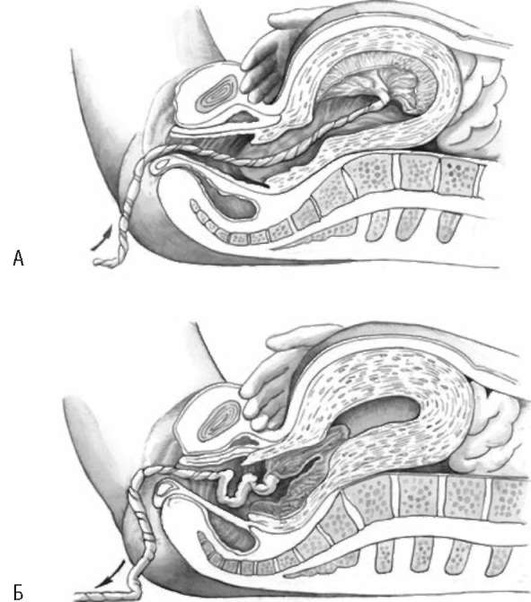
Рис. 10. 18. Признак отделения плаценты Чукалова-Кюстнера: А - плацента не отделилась; Б - плацента отделилась
Признак Альфельда. Лигатура, наложенная на пуповину у половой щели роженицы, при отделившейся плаценте опускается на 8-10 см ниже вульварного кольца.
При отсутствии кровотечения к определению признаков отделения плаценты приступают через 15-20 мин после рождения ребенка.
При наличии признаков отделения плаценты с помощью наружных методов способствуют рождению отделившегося последа.
|
|
|


