 |
Лечение и профилактика НПВП-гастропатии
|
|
|
|
Считается, что прекращение приема НПВП в большинстве случаев не достаточно для лечения НПВП-гастропатии.
Н2-блокаторы в терапии НПВП индуцированной патологией зарекомендовали себя положительно только при лечении язв ДПК. При язвах желудка их эффективность оказалась недостаточной.
Синтетический аналог простагландина Е1 мизопростол был создан специально для профилактики НПВП–гастропатии. Мизопростол хорошо зарекомендовал себя как препарат профилактического действия возникновения НПВП-гастропатии. Лечебный эффект его не достаточно силен. Даже, через 8 недель его применения, язвы желудка, индуцированные НПВП заживают у 72%, а ДПК – у 77% пациентов.
Наибольшей эффективностью в лечении НПВП-гастропатий отличаются ИПП. По своему терапевтическому эффекту они превосходя блокаторы Н2-гистаминовых рецепторов и аналоги простагландина Е1 (мизопростол).
Согласно Маастрихтскому соглашению 3, риск возникновения эрозий и язв гастродуоденальной области у пациентов, инфицированных HР и принимающих НПВП, превосходит таковой у HР-отрицательных лиц, получающих лечение НПВП. Так как эрадикационная терапия снижает риск возникновения эрозий и язв гастродуоденальной области у лиц, принимающих НПВП, то проведение диагностических тестов на предмет инфицированности HР и последующее проведение элиминации геликобактера строго обязательна перед проведением терапии НПВП. Пациентам, получающим НПВП, требуется назначение блокаторов протонной помпы, так как даже проведение эрадикационной терапии не минимизирует риск возникновения эрозивно-язвенного процесса в гастродуоденальной области.
Антацидные препараты не достаточно эффективны в лечении НПВП–гастропатии; уступают блокаторам Н2-рецепторов гистамина, но превосходят плацебо. Тем не менее, существуют данные, которые подчеркивают высокую эффективность антацидных препаратов при лечении НПВП-индуцированных эрозиях и небольших язвах.
|
|
|
Обнаруживается положительный эффект сукралфата в лечении НПВП-гастропатии. При применении сукралфата заживление эрозий слизистой верхних отделов пищеварительного тракта, ассоциированных с приемом с НПВП достигалась приблизительно в 2 раза чаще по сравнению с плацебо.
Препараты солей висмута, также обладающие гастропротективным эффектом, могут быть использованы в лечение НПВП-гастропатии в комплексе с другими средствами (ИПП, блокаторы Н2-гистаминовых рецепторов).
Профилактика НПВП-гастропатии. По современным представлениям блокаторы Н2-гистаминовых рецепторов эффективны в профилактике НПВП-индуцировнных язв ДПК. В плане профилактики возникновения язв желудка его действие весьма незначительно, или сравнимо с плацебо.
На сегодняшний день использование синтетического аналога простагландина Е1 мизопростола для профилактики и лечения НПВП-гастропатии во многом утратило свой смысл, что связано с не достаточной их эффективностью (по сравнению с ИПП), неудобством применения (4 раза в день), большим числом побочных реакций (развитие диареи и др.), обусловленных их использованием и синтезом с-НПВП, при применении которых вероятность возникновения НПВП-гастропатии существенно меньше, чем при профилактическом использовании мизопростола.
ИПП являются наилучшим средством профилактики возникновения патологии верхних отделов ЖКТ, индуцированной приемом НПВП, а также развития осложнений НПВП-гастропатии, таких как кровотечение и перфорация.
Профилактика ИПП превосходит по эффективности эрадикационную терапию НР. Однако для оптимальной профилактики и лечения НПВП-гастропатии требуется сочетание ИПП и обязательное проведение эрадикации геликобактерной инфекции перед началом терапии НПВП. Суммируя данные литературных источников, можно говорить об обязательной эрадикационной терапии у лиц, принимающих НПВП (включая с-НПВП), что в значительной мере снижает риск возникновения НПВП-гастропатии и ее осложнений.
|
|
|
Антацидные препараты мало пригодны для длительного использования и не достаточно эффективны в качестве средств профилактики НПВП-гастропатии.
Сочетанное применение ИПП и гастропротекторов в большинстве случаев позволяет избежать отмены НПВП, глюкокортикоидов или цитостатиков. Наличие единичных эрозий при отсутствии субъективных симптомов не требует проведения противоязвенного лечения.
Курс лечения ИПП должен составлять не менее 4 недель, при этом в литературе данные по поводу эффективности отдельных представителей ИПП носят противоречивый характер. Эффективность ИПП ниже у больных, не инфицированных H. pylori, в связи с чем при больших язвах желудка (более 1 см в диаметре) и отсутствии H. pylori целесообразно сочетать ИПП с гастропротективными препаратами (коллоидные соли висмута). Препаратом резерва является мизопростол, используемый в дозе 200 мкг 4 раза в сутки.
В качестве мер профилактики возникновения НПВП-гастропатий у лиц, имеющих факторы риска ее развития включает назначение с-НПВП и проведение эндоскопического контроля у всех пациентов через 1–3 месяца после начала приема НПВП. У пациентов, не имеющих факторов риска, предпочтение должно отдаваться с-НПВП. При продолжении приема традиционных НПВП показан профилактический прием ИПП. При наличии высокого риска серьезных осложнений рекомендуется использование селективных ингибиторов ЦОГ-2 в комбинации с ИПП. Препаратом резерва для медикаментозной профилактики НПВП-гастропатии (при неэффективности ИПП) является мизопростол в дозе 200 мкг от 2 до 4 раз в сутки.
Необходимо отметить, что профилактика развития или рецидивов НПВП-гастропатии должна проводиться в течение всего периода приема НПВП. Эрадикация НР не может расцениваться как самостоятельный метод профилактики НПВП-гастропатии. Не являются эффективными методами профилактики НПВП-гастропатии перевод больных на свечевые и инъекционные формы НПВП, использование Н2-блокаторов и антацидов, применение пищевых продуктов (запивание НПВП молоком и.т.п.) и биологически активных добавок.
|
|
|
ГЛАВА 6. ЯЗВЕННАЯ БОЛЕЗНЬ
Определение. Язвенная болезнь (ЯБ, пептическая язва) — хроническое, рецидивирующее заболевание, которое клинически проявляется функциональной патологией гастродуоденальной зоны, а морфологически — нарушением целостности ее слизистого и подслизистого слоев, в связи с чем язвенный дефект всегда заживает с образованием рубца.
Этиология и патогенез ЯБ
К факторам риска возникновения язвенной болезни относятся неблагоприятные нервно-психические воздействия, наследственная предрасположенность, инфекционные агенты (HP), алиментарные погрешности и прием некоторых медикаментов, вредные привычки.
Впервые неврогенную концепцию возникновения язвенной болезни сформулировал G. Bergman (1913 г.). По его мнению, наследственно-конституциональные нарушения со стороны вегетативной нервной системы приводят к спазму мускулатуры и сосудов в стенке желудка, ишемии, снижению резистентности слизистой оболочки к агрессивному воздействию желудочного сока.
Дальнейшее развитие эта теория получила в трудах К.Н. Быкова и И.Т. Курцина (1952г.). Они обосновали кортико-висцеральную теорию ульцерогенеза. В ее основу положены данные об изменениях в высшей нервной деятельности, возникающие вследствие хронической нервно-психической травматизации. В последующие годы ученые вновь обратились к кортико-висцеральной теории ульцерогенеза. Дополненная и детализированная учением о биохимических и гормональных звеньях регуляции желудочной секреции, моторики и трофики, она вновь завоевала много сторонников. Ф.И. Комаров (1984 г.) отметил: «Можно считать установленным, что нарушения нервной регуляции гастродуоденальной системы являются ведущими в патогенезе язвенной болезни. Здесь уместно подчеркнуть, что под нервной регуляцией понимают все звенья нервной системы: нейрогуморальные и гормональные факторы».
|
|
|
Популярностью среди исследователей пользуются наследственные факторы. Из всех этиологических моментов возникновения язвенной болезни наиболее значимы и доказуемы следующие наследственные признаки: инертность основных нервных процессов, группоспецифические свойства крови, иммунологические и биохимические особенности, синдром наследственной отягощенности.
Значение бактериальной агрессии, а именно роль HP, в этиологии язвенной болезни изучается с 1983 года, когда Дж. Уоррен и Б. Маршалл сообщили об обнаружении большого количества спиралевидных бактерий на поверхности эпителия антрального отделажелудка. Хеликобактерии способны существовать в кислой среде благодаря продукции фермента уреазы, который превращает мочевину, проникшую в желудок из кровеносного русла, в аммиак и углекислый газ. Продукты ферментативного гидролиза нейтрализуют соляную кислоту и создают условия для изменения рН среды вокруг каждой бактериальной клетки, обеспечивая тем самым благоприятные условия для жизнедеятельности микроорганизмов.
Микробная экспансия HP на поверхности эпителиальных клеток желудка приводит к их тотальной колонизации. Данный феномен сопровождается повреждением эпителия под действием ферментов — фосфолипаз. Последние обеспечивают образование из желчи токсичных лецитинов и протеиназ, вызывающих деструкцию защитных белковых комплексов и слизи. На фоне «защелачивания» мембран эпителиоцитов аммиаком происходит изменение мембранного потенциала клеток, усиление обратной диффузии ионов водорода, гибель и слущивание эпителия слизистой желудка. Все эти изменения приводят к проникновению HP вглубь СОЖ. Активный бактериальный антральный гастрит с гиперпродукцией аммиака, с выходом токсинов CagA и VacG сопровождается стимуляцией эндокринных клеток, секретирующих гастрин, гистамин, и усилением кислотно-пептической агрессии.
Клинико-лабораторные наблюдения подтверждают теорию, что образование колоний HР в СОЖ служит важной предпосылкой для возникновения и рецидива большинства пептических язв.
Во-первых, практически у всех больных с ЯБЖ и ЯБДК в СОЖ определяется хеликобактерная инфекция. Исключение составляют пациенты с гастриномой (синдром Золлингера-Эллисона) и больные, употребляющие НПВП (NSAIDS, типа индометацина). В то же время, более 80% больных с язвой желудка и более 95% больных дуоденальными язвам инфицированы HР. Это наблюдение постепенно перешло в хорошо аргументированное клиническое исследование.
Во-вторых, у больных, имеющих хеликобактерную инфекцию, гораздо чаще развиваются пептические язвы, чем у неинфицированных. Проводимые на протяжении 10 лет два ряда исследований по наблюдению за клиническим состоянием больших групп людей позволили обнаружить, что у неинфицированных хеликобактериями язвы выявляются реже.
|
|
|
В-третьих, антибиотикотерапия, направленная против HР, дает хорошие результаты в отношении рубцевания язв, даже если не проводится антацидная или антисекреторная терапия. В литературе стали появляться различные анекдотичные сообщения об этом феномене, но крупные исследования, проведенные Hosking S.W., в которых прием одних только антибиотиков приводит к излечению язвы, были более убедительными.
В-четвертых, уничтожение HР значительно уменьшает вероятность рецидивирования язв, в то время как больным, получающим монотерапию антисекреторными препаратами, фактически гарантирован рецидив язвенной болезни. Менее чем у 15% больных, у которых был успешно излечен хеликобактер, вновь был зарегистрирован рецидив язвы.
В-пятых, обсеменение неинфицированной слизистой желудка HР вызывает развитие антрального гастрита и язвообразование.
Распространенность язвенной болезни среди значительных контингентов лиц с различным характером питания свидетельствует против ведущего значения алиментарных факторов. Более существенное значение для возникновения пептической язвы имеют нарушения ритма и регулярности питания, большие перерывы между приемам пищи, несвоевременность ее принятия, что чаще встречается, например, при прохождении военной службы. Последнее обстоятельство усугубляется тяжелой физической работой в войсках. Так, по данным исследователей, у молодых военнослужащих в возрасте от 20 до 30 лет, выполнявших тяжелую физическую нагрузку на фоне низкокалорийной диеты и недосыпания, базальная кислотная продукция в течение 4 дней увеличивалась в 3 раза.
До настоящего времени вопрос о роли курения в ульцерогенезе остается предметом дискуссии. Известно, что никотин усиливает секрецию и моторику желудка, нивелирует тормозное влияние секретина на желудочное сокоотделение, снижает поступление панкреатических бикарбонатов в двенадцатиперстную кишку, вызывает парез пилорического сфинктера с последующим забросом в желудок дуоденального содержимого, способствует появлению обратной диффузии ионов водорода через СОЖ, снижает образование желудочной слизи, усиливает ишемию слизистой оболочки гастродуоденальной области.
Исследователи высказывают относительно противоречивые взгляды о роли алкоголя в ульцерогенезе. Известно, что алкоголь вызывает атрофические изменения СОЖ. Эти наблюдения находятся в противоречии с общей концепцией язвообразования. Однако частое употребление алкоголя сопровождается нарушениями режима питания, качественными изменениями состава пищи, что, в конечном итоге, может вызывать ЯБЖ и ЯБДК.
Активно изучается роль лекарственных воздействий в ульцерогенезе. Опубликованные в литературе результаты исследований и собственные данные свидетельствуют о том, что наиболее выраженными ульцерогенными свойствами обладают НПВП и глюкокортикоидные гормоны.
Патогенез язвенной болезни до сих пор не до конца изучен. При рассмотрении процессов ульцерогенеза необходимо выделить ряд постулатов, остающихся незыблемыми в течение многих лет:
1) сезонность обострений язвенной болезни (особенно при дуоденальной ее локализации);
2) преимущественная локализация пептических язв в антропилородуоде-нальной зоне;
3) наличие соляной кислоты и пепсина в желудочном соке;
4) высокая частота (до 70%) самопроизвольного заживления язв желудка и двенадцатиперстной кишки;
5) наличие хронического антрального гастрита, ассоциированного с HP;
6) антропилорическая часть желудка и начальная часть двенадцатиперстной кишки, где обычно локализуются хронические язвы желудка и двенадцатиперстной кишки, являются «гипоталамусом» ЖКТ;
7) наследственная предрасположенность к возникновению пептической язвы;
8) возникновение язвы, ее рецидивирование и ремиссия возможны при наличии всех вышеуказанных факторов.
В настоящее время большинство гастроэнтерологов в Америке и Европе признают три категории пептических язв:
а) Язвы, вызванные НПВП, — это результат нарушения простагландинового гомеостаза вследствие подавления НПВП циклоксигеназ СОЖ. Такие язвы возникают даже при парентеральном пути введения НПВП и могут заживать после приема синтетических простагландинов (мизопростола).
б) Язвы, возникающие в результате образования гастрина (гастрин-секретирующие опухоли, например — синдром Золлингера–Эллисона), что требует проведения терапии блокаторами протонной помпы.
в) Язвы, вызванные инфицированием H Р. Они появляются как осложнение гастрита, индуцированного HР. Хотя инфекция представляет собой необходимое звено в возникновении данной группы язв, она не всегда определяет их развитие. Действительно, только у 15% людей, инфицированных HР, в течение жизни разовьется язвенная болезнь. В связи с этим врачам необходимо учитывать факторы, способствующие язвообразованию у людей, инфицированных HР, такие как курение, употребление алкоголя, НПВП и отягощенная наследственность (рис. 6, 7 и 8).
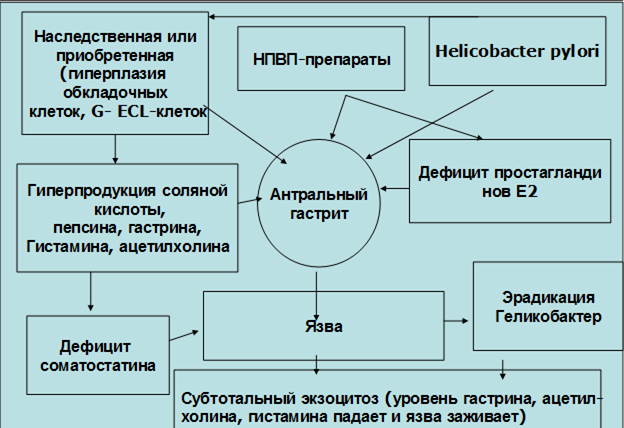
Рис. 6. Этиопатогенез язвенной болезни
Как упоминалось ранее, HР позволяет поддерживать кислотность желудка за счет продукции уреазы. Это происходит по простой реакции катализации уреазы:
Н2О + (NH2)2CO→СО2 + 2NH3.
Полученный аммиак защищает НР от действия желудочного сока, разрушает желудочную слизь, повреждает эпителий, вызывая воспалительную реакцию. Под влиянием другого фермента НР-карбоангидразы углекислый газ, соединяясь с водой, образует угольную кислоту. Возникающий за счет угольной кислоты избыток водородных ионов способствует увеличению кислотности желудочного содержимого.

Рис. 7. Факторы риска развития язвенной болезни (I)

Рис. 8. Факторы риска развития язвенной болезни (II)
Таким образом, хотя «кислотная гипотеза» не является законченной, ее также нельзя считать полностью ошибочной.
Уреазная реакция послужила основой для простого клинического теста на наличие HР. В случае присутствия HР небольшое количество меченной С14мочевины позволяет обнаружить в испражнениях больного С14 в молекуле СО2. Последнее можно легко измерить. Другие методы определения инфицирования HР включают в себя тесты, направленные на определение наличия специфических антител к этим бактериям и исследование биоптатов антрального отдела желудка на наличие уреазы. Среди этих методов последний кажется наиболее надежным, обладая чувствительностью в 89–98% случаев и специфичностью в 93–98% случаев.
Конечно, эти методы не заменят тщательного исследования биоптатов под микроскопом, выполненного патологом. Бактерии можно определить окрашиванием препаратов гематоксилином и эозином по методу Гимзы и по Граму, а также с помощью импрегнации серебром и иммуногистохимическими методами.
Широкое распространение хеликобактерной инфекции позволяет объяснить, почему бактерии обладают возможностью вызывать серьезную патологию лишь у 10–15% больных, инфицированных данными микроорганизмами. Возможно, инфекция, обусловленная HР, является наиболее распространенной в мире. Необходимо подчеркнуть, что у большинства больных она протекает бессимптомно. Почему эти бактерии в одних случаях вызывают заболевание, а в других - нет, является предметом интенсивного изучения и научной дискуссии. Большинство данных указывает на генетическое многообразие HР, и, как следствие этого, широкое их распространение в природе и проявление патогенности лишь у некоторых штаммов, продуцирующих Cag А и VacA токсины.
Тот факт, что язвы желудка и двенадцатиперстной кишки развиваются при наличии хеликобактерного обсеменения даже тогда, когда снижается секреция соляной кислоты под воздействием лекарственных средств, говорит о том, что патогенез язвенной болезни на самом деле гораздо сложнее. Два специфических генетических маркера, названные cagA и vacA, появились для того, чтобы различить субпопуляции HР, которые являются патогенными для человека. Гены cagA и vaсА кодируют белки, о которых было сказано в этой главе. Они служат связующим звеном между вирулентностью и инвазивностью HР и стимулируют множество иммунных ответов. Многие исследователи в гастроэнтерологии сейчас указывают на то, что размеры язвенного кратера меньше, чем эрозий, что свидетельствует о сильно выраженной местной иммунной реакции против патогенных штаммов HР. Действительно, гистопатологи обычно видят, что острые язвы, в отличие от эрозий, инфильтрированы нейтрофилами и в подслизистом слое.
В настоящее время, в связи с определенными успехами эрадикационной терапии, стали появляться сообщения об увеличении числа случаев возникновения язвенной болезни, ассоциированной с бактериальной инфекцией и НПВП.
На основании вышеизложенного представляется целесообразным представить единую концепцию ульцерогенеза. У больного при инфицировании НР или при наследственной предрасположенности к язвенной болезни (гиперплазия главных, обкладочных и эндокринных клеток, продуцирующих гастрин, серотонин и др., на фоне гипоплазии клеток, продуцирующих соматостатин и ВИП) в период осеннего или весеннего дисгормоноза отмечается не только гиперплазия, но и гиперфункция эндокринных клеток, секретирующих гастрин, гистамин, мелатонин и серотонин на фоне гипоплазии и гипофункции клеток, продуцирующих соматостатин и ВИП.
Известно, что антропилорудуоденальная зона является «гипоталамусом» пищеварительного тракта. Основные гормоны и биогенные амины, продуцируемые этой зоной, участвуют как в стимуляции желудочной секреции, так и изменяют трофику и пролиферацию клеток, прежде всего - в антропилородуоденальной зоне. На фоне активного бактериального гастрита и дуоденита возникают благоприятные условия для язвообразования. При формировании пептического дефекта численность и функциональная активность эндокринных клеток стремится к нормализации (эндокринные органы и структуры работают по принципу тотального или субтотального экзоцитоза). Это ведет к уменьшению кислотно-пептической агрессии, улучшению трофики ткани в антропилородуоденальной зоне и созданию условий для заживления язвы желудка и двенадцатиперстной кишки даже на фоне продолжающейся микробной экспансии НР.
Известно, что в остром периоде язвенной болезни отмечается повышенная выработка энкефалинов и мелатонина, относящихся к универсальным цитопротекторам, за счет гиперплазии и гиперфункции соответствующих клеток. Можно предположить, что они выступают в качестве основных защитных механизмов при пептической язве и обеспечивают процесс самоограничения язвы и ее заживления как непосредственно, так и путем стимуляции иммунной системы. При этом антитела против HP, синтезирующиеся в подслизистой оболочке желудка и двенадцатиперстной кишки, эффективно связываются с бактериальными клетками, способствуя гибели микроорганизма, а поступая в кровоток, нейтрализуют токсины HP. Все вышеизложенное способствует созданию равновесия между так называемыми факторами «агрессии» и «защиты» при заживлении пептического дефекта в гастродуоденальной зоне.
Классификация ЯБ
Код по МКБ-10. К.25. Язва желудка. К.26. Язва двенадцатиперстной кишки.
Осознавая факт отсутствия общепринятой систематизации язвенной болезни, нами предпринята попытка объединить традиционные подходы и принятые критерии оценки течения и тяжести хронической язвы желудка и двенадцатиперстной кишки (рис. 9, 10).

Рис. 9. Классификация язвенной болезни (часть I)
Примерная формулировка диагноза: Язвенная болезнь желудка, ассоциированная с геликобактерной инфекцией: гигантская язва антрального отдела желудка диаметром 3см, рефрактерная к проводимой терапии, дисплазия эпителия околоязвенной зоны тяжелой степени

Рис. 10. Осложнения язвенной болезни (часть II)
Клиника пептической язвы
Клиника пептической язвы определяется совокупностью признаков: хроническим течением болезни уже с момента ее появления, наличием признаков обострения и ремиссии заболевания, заживлением дефекта слизистой желудка и двенадцатиперстной кишки только с образованием рубца.
Язвенная боль обычно локализуется в эпигастрии. Большинство больных чаще сообщают о «волнообразной, выматывающей» боли, реже — об обычной. Боль, иррадиирующая в среднюю треть грудной клетки, более характерна для рефлюкс-эзофагита.
Тошнота может сопровождать пептические язвы и гастриты, однако она заставляет клинициста задуматься о наличии у больного симптомов грудной жабы (стенокардии).
|
|
|


